ओआई रोग के लिए:
पहचान के स्थान पर रोगी को अलग करने के उपाय करें। यदि प्लेग का संदेह है, तो एक चिकित्सा कर्मचारी को नाक और मुंह को किसी पट्टी (तौलिया, पट्टी, स्कार्फ, आदि) से ढंकना चाहिए, पहले हाथों और खुले हिस्सों का इलाज करना चाहिए। किसी भी कीटाणुनाशक के साथ शरीर। एक विशिष्ट अधिसूचना योजना के अनुसार रोगी के बारे में आवश्यक जानकारी एकत्र करें और रिपोर्ट करें। रोगी को आवश्यक चिकित्सा देखभाल प्रदान करें (यदि प्लेग का संदेह है, तो स्ट्रेप्टोमाइसिन या टेट्रासाइक्लिन एंटीबायोटिक्स तुरंत दी जाती हैं) उन व्यक्तियों की पहचान करें जो इसके संपर्क में रहे हैं रोगी: ए. रोगी के निवास स्थान, कार्य, अध्ययन के स्थान पर मौजूद लोग, जिनमें वे लोग भी शामिल हैं जो रोगी की पहचान होने के समय वहां से चले गए थे; बी। चिकित्सा और सेवा कर्मियों के बीच; वी स्वास्थ्य देखभाल सुविधाओं में आने वाले आगंतुकों के बीच निरंतर कीटाणुशोधन करें, उठाए गए प्रतिबंधात्मक उपायों (कमरे और रोगी का पूर्ण अलगाव) की शुद्धता की निगरानी करें, साथ ही रोग की गंभीरता के आधार पर प्रकोप को स्थानीयकृत करने और संचरण मार्गों को बाधित करने के उद्देश्य से अन्य उपाय करें। , सभी परिवहन योग्य रोगियों को एम्बुलेंस द्वारा विशेष रूप से नामित अस्पताल में भेजा जाता है। गैर-परिवहन योग्य रोगियों के लिए, सलाहकारों को बुलाकर और सभी आवश्यक चीजों से सुसज्जित एक एम्बुलेंस द्वारा मौके पर सहायता प्रदान की जाती है। रोगी को अस्पताल पहुंचाने के बाद, निकासी टीम सुरक्षात्मक कपड़ों के कीटाणुशोधन के साथ अस्पताल परिसर में पूर्ण स्वच्छता से गुजरती है। रोगी के साथ रहने वाले चिकित्सा कर्मियों, साथ ही अन्य संपर्क व्यक्तियों को 6 दिनों की अवधि के लिए अलगाव के अधीन किया जाता है (प्लेग के मामले में)
 प्लेग। सामान्य जानकारी. प्लेग (अव्य। पेस्टिस - संक्रमण) संगरोध संक्रमणों के समूह का एक तीव्र प्राकृतिक फोकल संक्रामक रोग है, जो अत्यंत गंभीर सामान्य स्थिति, बुखार, लिम्फ नोड्स, फेफड़ों और अन्य को नुकसान के साथ होता है। आंतरिक अंग, अक्सर सेप्सिस के विकास के साथ। यह रोग उच्च मृत्यु दर और अत्यधिक उच्च संक्रामकता की विशेषता है।
प्लेग। सामान्य जानकारी. प्लेग (अव्य। पेस्टिस - संक्रमण) संगरोध संक्रमणों के समूह का एक तीव्र प्राकृतिक फोकल संक्रामक रोग है, जो अत्यंत गंभीर सामान्य स्थिति, बुखार, लिम्फ नोड्स, फेफड़ों और अन्य को नुकसान के साथ होता है। आंतरिक अंग, अक्सर सेप्सिस के विकास के साथ। यह रोग उच्च मृत्यु दर और अत्यधिक उच्च संक्रामकता की विशेषता है।


 ब्यूबोनिक प्लेग प्लेग के ब्यूबोनिक रूप में प्लेग की संख्या बढ़ जाती है लिम्फ नोड्स(बूबोज़), अत्यधिक दर्दनाक, कठोर हो जाते हैं, लेकिन गर्म नहीं (सूजे हुए ऊतकों से घिरे हुए)। यकृत और प्लीहा बढ़ सकते हैं, जो जांच करने पर ध्यान देने योग्य होते हैं। लिम्फ नोड्स मवाद से भर जाते हैं और फट सकते हैं। ब्यूबोनिक प्लेग के मरीज की इलाज के बिना मौत बीमारी के तीसरे और पांचवें दिन के बीच होती है। 60% से अधिक बीमारों की मृत्यु हो जाती है।
ब्यूबोनिक प्लेग प्लेग के ब्यूबोनिक रूप में प्लेग की संख्या बढ़ जाती है लिम्फ नोड्स(बूबोज़), अत्यधिक दर्दनाक, कठोर हो जाते हैं, लेकिन गर्म नहीं (सूजे हुए ऊतकों से घिरे हुए)। यकृत और प्लीहा बढ़ सकते हैं, जो जांच करने पर ध्यान देने योग्य होते हैं। लिम्फ नोड्स मवाद से भर जाते हैं और फट सकते हैं। ब्यूबोनिक प्लेग के मरीज की इलाज के बिना मौत बीमारी के तीसरे और पांचवें दिन के बीच होती है। 60% से अधिक बीमारों की मृत्यु हो जाती है।


 सेप्टिसेमिक प्लेग सेप्टिक रूप में रोगाणु रक्त के साथ पूरे शरीर में फैल जाते हैं और अधिकतम 24 घंटे के भीतर व्यक्ति की मृत्यु हो जाती है।
सेप्टिसेमिक प्लेग सेप्टिक रूप में रोगाणु रक्त के साथ पूरे शरीर में फैल जाते हैं और अधिकतम 24 घंटे के भीतर व्यक्ति की मृत्यु हो जाती है।
 न्यूमोनिक प्लेग. न्यूमोनिक प्लेग में फेफड़े प्रभावित होते हैं। पहले 24 घंटों में, रोगी को खांसी होती है; शुरू में, थूक साफ होता है और जल्द ही खून से सना हुआ हो जाता है। रोगी की 48 घंटों के भीतर मृत्यु हो जाती है; रोग की प्रारंभिक अवस्था में शुरू किया गया उपचार ही प्रभावी होता है।
न्यूमोनिक प्लेग. न्यूमोनिक प्लेग में फेफड़े प्रभावित होते हैं। पहले 24 घंटों में, रोगी को खांसी होती है; शुरू में, थूक साफ होता है और जल्द ही खून से सना हुआ हो जाता है। रोगी की 48 घंटों के भीतर मृत्यु हो जाती है; रोग की प्रारंभिक अवस्था में शुरू किया गया उपचार ही प्रभावी होता है।
 संक्रमण के स्रोत. प्राकृतिक फॉसी में, संक्रामक एजेंट के स्रोत और भंडार कृंतक हैं - मर्मोट्स, गोफर और गेरबिल, माउस जैसे कृंतक, चूहे (ग्रे और काले), कम अक्सर ब्राउनी, साथ ही लैगोमॉर्फ, बिल्लियां और ऊंट। संक्रामक एजेंट के वाहक 55 विभिन्न प्रजातियों के पिस्सू हैं। प्रेरक एजेंट प्लेग बेसिलस (अव्य। यर्सिनिया पेस्टिस) है, जिसकी खोज जून 1894 में फ्रांसीसी एलेक्जेंडर यर्सिन और जापानी कितासातो शिबासाबुरो ने की थी। उद्भवनकई घंटों से लेकर 3-6 दिनों तक रहता है
संक्रमण के स्रोत. प्राकृतिक फॉसी में, संक्रामक एजेंट के स्रोत और भंडार कृंतक हैं - मर्मोट्स, गोफर और गेरबिल, माउस जैसे कृंतक, चूहे (ग्रे और काले), कम अक्सर ब्राउनी, साथ ही लैगोमॉर्फ, बिल्लियां और ऊंट। संक्रामक एजेंट के वाहक 55 विभिन्न प्रजातियों के पिस्सू हैं। प्रेरक एजेंट प्लेग बेसिलस (अव्य। यर्सिनिया पेस्टिस) है, जिसकी खोज जून 1894 में फ्रांसीसी एलेक्जेंडर यर्सिन और जापानी कितासातो शिबासाबुरो ने की थी। उद्भवनकई घंटों से लेकर 3-6 दिनों तक रहता है

 नैदानिक तस्वीरप्लेग ऊष्मायन अवधि कई घंटों से लेकर 10 दिनों तक होती है, आमतौर पर 4-5 दिन। प्लेग के सभी रूपों में रोग की तीव्र शुरुआत (प्रोड्रोम के बिना), ठंड लगना, तापमान में 38-39° और उससे अधिक की तीव्र वृद्धि, शामिल हैं। सिरदर्द, टूटन. बिल्कुल उच्च तापमानहिंसक प्रलाप संभव है. प्लेग के त्वचीय रूप में, निम्नलिखित क्रमिक रूप से विकसित होते हैं: पप्यूले, वेसिकल, पस्ट्यूल, अल्सर; संभव कार्बुनकल. प्लेग के बुबोनिक रूप के साथ, ग्रीवा, सबमांडिबुलर एक्सिलरी, और अक्सर ऊरु और वंक्षण लिम्फ नोड्स बढ़ जाते हैं; वे दर्दनाक हैं, तक मुर्गी का अंडाऔर अधिक। बुबोज़ को पुन: अवशोषित किया जा सकता है, स्क्लेरोज किया जा सकता है, परिगलित किया जा सकता है और यहाँ तक कि तोड़ा भी जा सकता है। द्विपक्षीय और एकाधिक बुबो संभव हैं। ऊपरी (सरवाइकल) ब्यूबोज़ पूर्वानुमानित रूप से अधिक खतरनाक होते हैं, और एक्सिलरी वाले अक्सर फेफड़ों में मेटास्टेसिस का कारण बनते हैं, यानी, माध्यमिक न्यूमोनिक प्लेग, खूनी थूक की रिहाई के साथ बुखार, खांसी, निमोनिया से प्रकट होता है। रोगियों के संपर्क में रहने वाले व्यक्तियों में प्राथमिक न्यूमोनिक प्लेग विकसित होने की अधिक संभावना होती है - जो सबसे संक्रामक और गंभीर रूप है। अधिक बार, द्विपक्षीय लोबार निमोनिया की विशेषता तेज बुखार, विषाक्तता, खूनी थूक के साथ खांसी, बाद में प्रलाप, हिंसा, श्वासावरोध और संभावित कोमा है। उपचार के बिना, 3-4 दिनों के बाद - 100% मामलों में मृत्यु। प्लेग के सेप्टिक रूप में, त्वचा और श्लेष्म झिल्ली में प्रचुर मात्रा में रक्तस्राव, खूनी उल्टी, थूक, मूत्र विशिष्ट होते हैं, और आंतों के रूप में - गंभीर खूनी दस्त। प्लेग के सभी रूप बहुत गंभीर होते हैं; मरीजों से डिस्चार्ज अत्यधिक संक्रामक होता है। पूर्वानुमान आमतौर पर गंभीर होता है.
नैदानिक तस्वीरप्लेग ऊष्मायन अवधि कई घंटों से लेकर 10 दिनों तक होती है, आमतौर पर 4-5 दिन। प्लेग के सभी रूपों में रोग की तीव्र शुरुआत (प्रोड्रोम के बिना), ठंड लगना, तापमान में 38-39° और उससे अधिक की तीव्र वृद्धि, शामिल हैं। सिरदर्द, टूटन. बिल्कुल उच्च तापमानहिंसक प्रलाप संभव है. प्लेग के त्वचीय रूप में, निम्नलिखित क्रमिक रूप से विकसित होते हैं: पप्यूले, वेसिकल, पस्ट्यूल, अल्सर; संभव कार्बुनकल. प्लेग के बुबोनिक रूप के साथ, ग्रीवा, सबमांडिबुलर एक्सिलरी, और अक्सर ऊरु और वंक्षण लिम्फ नोड्स बढ़ जाते हैं; वे दर्दनाक हैं, तक मुर्गी का अंडाऔर अधिक। बुबोज़ को पुन: अवशोषित किया जा सकता है, स्क्लेरोज किया जा सकता है, परिगलित किया जा सकता है और यहाँ तक कि तोड़ा भी जा सकता है। द्विपक्षीय और एकाधिक बुबो संभव हैं। ऊपरी (सरवाइकल) ब्यूबोज़ पूर्वानुमानित रूप से अधिक खतरनाक होते हैं, और एक्सिलरी वाले अक्सर फेफड़ों में मेटास्टेसिस का कारण बनते हैं, यानी, माध्यमिक न्यूमोनिक प्लेग, खूनी थूक की रिहाई के साथ बुखार, खांसी, निमोनिया से प्रकट होता है। रोगियों के संपर्क में रहने वाले व्यक्तियों में प्राथमिक न्यूमोनिक प्लेग विकसित होने की अधिक संभावना होती है - जो सबसे संक्रामक और गंभीर रूप है। अधिक बार, द्विपक्षीय लोबार निमोनिया की विशेषता तेज बुखार, विषाक्तता, खूनी थूक के साथ खांसी, बाद में प्रलाप, हिंसा, श्वासावरोध और संभावित कोमा है। उपचार के बिना, 3-4 दिनों के बाद - 100% मामलों में मृत्यु। प्लेग के सेप्टिक रूप में, त्वचा और श्लेष्म झिल्ली में प्रचुर मात्रा में रक्तस्राव, खूनी उल्टी, थूक, मूत्र विशिष्ट होते हैं, और आंतों के रूप में - गंभीर खूनी दस्त। प्लेग के सभी रूप बहुत गंभीर होते हैं; मरीजों से डिस्चार्ज अत्यधिक संक्रामक होता है। पूर्वानुमान आमतौर पर गंभीर होता है.
 प्लेग का निदान. संक्रमण के विशेष खतरे और सूक्ष्मजीव के प्रति अत्यंत उच्च संवेदनशीलता के कारण, रोगज़नक़ को विशेष रूप से सुसज्जित प्रयोगशालाओं में अलग किया जाता है। सामग्री को ऑरोफरीनक्स से ब्यूबोज़, कार्बुनकल, अल्सर, थूक और बलगम से एकत्र किया जाता है। रक्त से रोगज़नक़ को अलग करना संभव है। नैदानिक निदान की पुष्टि करने के लिए, या, रोगियों में लंबे समय तक तीव्र बुखार के मामले में, महामारी विज्ञान फोकस में विशिष्ट बैक्टीरियोलॉजिकल निदान किया जाता है। सीरोलॉजिकल निदानआरएनजीए, एलिसा, आरएनएटी, आरएनएजी और आरटीपीजीए का उपयोग करके प्लेग का उत्पादन किया जा सकता है। पीसीआर का उपयोग करके प्लेग बैसिलस के डीएनए को अलग करना संभव है। गैर-विशिष्ट निदान विधियां - रक्त परीक्षण, मूत्र परीक्षण (तीव्र जीवाणु संक्रमण की एक तस्वीर नोट की जाती है), फुफ्फुसीय रूप में, छाती का एक्स-रे (निमोनिया के लक्षण नोट किए जाते हैं)।
प्लेग का निदान. संक्रमण के विशेष खतरे और सूक्ष्मजीव के प्रति अत्यंत उच्च संवेदनशीलता के कारण, रोगज़नक़ को विशेष रूप से सुसज्जित प्रयोगशालाओं में अलग किया जाता है। सामग्री को ऑरोफरीनक्स से ब्यूबोज़, कार्बुनकल, अल्सर, थूक और बलगम से एकत्र किया जाता है। रक्त से रोगज़नक़ को अलग करना संभव है। नैदानिक निदान की पुष्टि करने के लिए, या, रोगियों में लंबे समय तक तीव्र बुखार के मामले में, महामारी विज्ञान फोकस में विशिष्ट बैक्टीरियोलॉजिकल निदान किया जाता है। सीरोलॉजिकल निदानआरएनजीए, एलिसा, आरएनएटी, आरएनएजी और आरटीपीजीए का उपयोग करके प्लेग का उत्पादन किया जा सकता है। पीसीआर का उपयोग करके प्लेग बैसिलस के डीएनए को अलग करना संभव है। गैर-विशिष्ट निदान विधियां - रक्त परीक्षण, मूत्र परीक्षण (तीव्र जीवाणु संक्रमण की एक तस्वीर नोट की जाती है), फुफ्फुसीय रूप में, छाती का एक्स-रे (निमोनिया के लक्षण नोट किए जाते हैं)।

 प्लेग का उपचार रोगजनक उपचार का आधार प्लेग नशा के खिलाफ लड़ाई है। एक कारगर उपायप्लेग रोधी सीरम से प्राप्त एक विशिष्ट गैमाग्लोबुलिन है। इसके अलावा, कॉर्टिकोस्टेरॉयड हार्मोन का उपयोग करना उचित लगता है जिसमें एक मजबूत एंटीएंडोटॉक्सिक प्रभाव होता है, जिससे वृद्धि होती है रक्तचापऔर रोगियों की सामान्य स्थिति में सुधार। कॉर्टिकोस्टेरॉइड हार्मोन की चिकित्सीय दैनिक खुराक काफी बड़ी होनी चाहिए (कम से कम 60-100 मिलीग्राम प्रेडनिसोलोन या अन्य कॉर्टिकोस्टेरॉइड दवाओं के बराबर मात्रा)। यह खुराक 3-4 खुराक में दी जानी चाहिए। कोर्स की अवधि 5-6 दिन है। विषहरण और रक्त परिसंचरण की बहाली के लिए, 1000 मिलीलीटर या उससे अधिक की मात्रा में विभिन्न समाधानों का अंतःशिरा जलसेक किया जाता है। यह हेमोडेज़, रिओपोलिग्लज़िन या 5% ग्लूकोज समाधान हो सकता है। आप विभिन्न चीजें भी डाल सकते हैं खारा समाधान. जब तक रक्तचाप और नाड़ी सामान्य न हो जाए, उपरोक्त घोल को एक धारा में दिया जाता है, फिर ड्रिप किया जाता है। तीव्र अवधि के 3-5 दिनों के दौरान, ऐसे जलसेक 1-2 बार बनाए जाते हैं। हृदय और संवहनी दवाएं संकेत के अनुसार निर्धारित की जाती हैं। दिल की विफलता और फुफ्फुसीय एडिमा के लक्षणों की उपस्थिति के मामले में, यह संकेत दिया गया है अंतःशिरा प्रशासनकोर्ग्लीकोन या स्ट्रॉफैंथिन सामान्य खुराक में, अंतःश्वसन
प्लेग का उपचार रोगजनक उपचार का आधार प्लेग नशा के खिलाफ लड़ाई है। एक कारगर उपायप्लेग रोधी सीरम से प्राप्त एक विशिष्ट गैमाग्लोबुलिन है। इसके अलावा, कॉर्टिकोस्टेरॉयड हार्मोन का उपयोग करना उचित लगता है जिसमें एक मजबूत एंटीएंडोटॉक्सिक प्रभाव होता है, जिससे वृद्धि होती है रक्तचापऔर रोगियों की सामान्य स्थिति में सुधार। कॉर्टिकोस्टेरॉइड हार्मोन की चिकित्सीय दैनिक खुराक काफी बड़ी होनी चाहिए (कम से कम 60-100 मिलीग्राम प्रेडनिसोलोन या अन्य कॉर्टिकोस्टेरॉइड दवाओं के बराबर मात्रा)। यह खुराक 3-4 खुराक में दी जानी चाहिए। कोर्स की अवधि 5-6 दिन है। विषहरण और रक्त परिसंचरण की बहाली के लिए, 1000 मिलीलीटर या उससे अधिक की मात्रा में विभिन्न समाधानों का अंतःशिरा जलसेक किया जाता है। यह हेमोडेज़, रिओपोलिग्लज़िन या 5% ग्लूकोज समाधान हो सकता है। आप विभिन्न चीजें भी डाल सकते हैं खारा समाधान. जब तक रक्तचाप और नाड़ी सामान्य न हो जाए, उपरोक्त घोल को एक धारा में दिया जाता है, फिर ड्रिप किया जाता है। तीव्र अवधि के 3-5 दिनों के दौरान, ऐसे जलसेक 1-2 बार बनाए जाते हैं। हृदय और संवहनी दवाएं संकेत के अनुसार निर्धारित की जाती हैं। दिल की विफलता और फुफ्फुसीय एडिमा के लक्षणों की उपस्थिति के मामले में, यह संकेत दिया गया है अंतःशिरा प्रशासनकोर्ग्लीकोन या स्ट्रॉफैंथिन सामान्य खुराक में, अंतःश्वसन
 प्लेग का उपचार 1974 से, अमेरिकी लेखकों ने ब्यूबोनिक और सेप्टिक प्लेग के रोगियों के इलाज के लिए एंटीबायोटिक कैनामाइसिन सल्फेट का उपयोग करना शुरू कर दिया, जिसके प्रति सभी प्लेग रोगाणु अत्यधिक संवेदनशील होते हैं। कनामाइसिन को इंट्रामस्क्युलर रूप से प्रशासित किया गया था रोज की खुराक 10 दिनों के लिए 15 मिलीग्राम/किग्रा. इस खुराक पर कैनामाइसिन के उपयोग से कोई भी दुष्प्रभाव नहीं होता है खराब असर. उपचार की प्रभावशीलता स्ट्रेप्टोमाइसिन जैसी ही थी - मृत्यु दर समान थी और 11% थी। उपचार के दौरान, प्लेग बेसिली कैनामाइसिन के प्रति अत्यधिक संवेदनशील रहा। इस प्रकार, अमेरिकी शोधकर्ताओं के अनुसार, प्लेग के इलाज के लिए स्ट्रेप्टोमाइसिन की तुलना में कैनामाइसिन अधिक बेहतर दवा प्रतीत होती है। टेट्रासाइक्लिन प्लेग के इलाज में बहुत प्रभावी है। प्लेग पर डब्ल्यूएचओ विशेषज्ञ समिति (1971) पहले 2 दिनों के दौरान 4-6 ग्राम की खुराक पर टेट्रासाइक्लिन देने की सिफारिश करती है। प्लेग के गंभीर मामलों में, प्रारंभिक खुराक का कुछ हिस्सा अंतःशिरा रूप से देने की सिफारिश की जाती है। इसके बाद, यदि दवा अच्छी तरह से सहन की जाती है, तो टेट्रासाइक्लिन की पूरी खुराक मौखिक रूप से दी जाती है। उपचार का कोर्स 7-10 दिनों तक चलता है।
प्लेग का उपचार 1974 से, अमेरिकी लेखकों ने ब्यूबोनिक और सेप्टिक प्लेग के रोगियों के इलाज के लिए एंटीबायोटिक कैनामाइसिन सल्फेट का उपयोग करना शुरू कर दिया, जिसके प्रति सभी प्लेग रोगाणु अत्यधिक संवेदनशील होते हैं। कनामाइसिन को इंट्रामस्क्युलर रूप से प्रशासित किया गया था रोज की खुराक 10 दिनों के लिए 15 मिलीग्राम/किग्रा. इस खुराक पर कैनामाइसिन के उपयोग से कोई भी दुष्प्रभाव नहीं होता है खराब असर. उपचार की प्रभावशीलता स्ट्रेप्टोमाइसिन जैसी ही थी - मृत्यु दर समान थी और 11% थी। उपचार के दौरान, प्लेग बेसिली कैनामाइसिन के प्रति अत्यधिक संवेदनशील रहा। इस प्रकार, अमेरिकी शोधकर्ताओं के अनुसार, प्लेग के इलाज के लिए स्ट्रेप्टोमाइसिन की तुलना में कैनामाइसिन अधिक बेहतर दवा प्रतीत होती है। टेट्रासाइक्लिन प्लेग के इलाज में बहुत प्रभावी है। प्लेग पर डब्ल्यूएचओ विशेषज्ञ समिति (1971) पहले 2 दिनों के दौरान 4-6 ग्राम की खुराक पर टेट्रासाइक्लिन देने की सिफारिश करती है। प्लेग के गंभीर मामलों में, प्रारंभिक खुराक का कुछ हिस्सा अंतःशिरा रूप से देने की सिफारिश की जाती है। इसके बाद, यदि दवा अच्छी तरह से सहन की जाती है, तो टेट्रासाइक्लिन की पूरी खुराक मौखिक रूप से दी जाती है। उपचार का कोर्स 7-10 दिनों तक चलता है।

 प्लेग के रोगी की देखभाल के तरीके प्लेग के रोगियों में केंद्रीय क्षेत्र में विषाक्त क्षति के परिणामस्वरूप तंत्रिका तंत्रमतिभ्रम प्रकृति और उत्तेजना के भ्रम अक्सर विकसित होते हैं, इसलिए उन पर निरंतर निगरानी सुनिश्चित करना आवश्यक है। गंभीर प्लेग रोगियों की देखभाल करते समय, हृदय प्रणाली की स्थिति पर बहुत ध्यान दिया जाना चाहिए, क्योंकि यह हृदय और रक्त वाहिकाओं को होने वाली क्षति है जो प्लेग में मृत्यु के कारणों में से एक है। फुफ्फुसीय रूप वाले रोगियों में, सांस की तकलीफ, सायनोसिस और फुफ्फुसीय अपर्याप्तता और ऑक्सीजन भुखमरी की अन्य घटनाएं बहुत तेजी से विकसित होती हैं। इस संबंध में, रोगियों को नाक कैथेटर के माध्यम से या मास्क का उपयोग करके व्यवस्थित रूप से ऑक्सीजन दिया जाता है। गंभीर रूप से बेहोश प्लेग के मरीजों की देखभाल करते समय, साफ-सफाई की सावधानीपूर्वक निगरानी करना आवश्यक है मुंह, ग्रसनी, नाक मार्ग और पेरिनियल क्षेत्र, नियमित रूप से बेडसोर को रोकते हैं, जो त्वचा की रक्त वाहिकाओं को गंभीर क्षति के कारण बहुत जल्दी बनते हैं। प्लेग रोगियों के लिए अस्पतालों में काम करने वाले चिकित्सा कर्मियों को इस संक्रमण के खिलाफ टीका लगाया जाना चाहिए। प्लेग अस्पताल में काम करते समय, विशेष सुरक्षात्मक प्लेग-विरोधी कपड़े पहने जाते हैं - एक टाइप 1 सूट, जिसमें पजामा, एक बड़ा स्कार्फ, एक लंबा मेडिकल गाउन, एक तौलिया, एक सूती-धुंध श्वासयंत्र मास्क, चश्मा, रबर के दस्ताने शामिल होते हैं। मोज़े, और रबर के जूते। इस प्रकार का सूट न्यूमोनिक और सेप्टिसेमिक प्लेग के रोगियों की देखभाल करते समय पहना जाता है। बीमार बुबोनिक रूपों की देखभाल करते समय, सुरक्षात्मक चश्मा और एक मुखौटा श्वासयंत्र को हटाने की अनुमति है, यानी टाइप 2 एंटी-प्लेग कपड़ों का उपयोग करें। प्लेग अस्पताल में चल रहे कीटाणुशोधन, विच्छेदन और व्युत्पन्नकरण पर विशेष ध्यान दिया जाता है।
प्लेग के रोगी की देखभाल के तरीके प्लेग के रोगियों में केंद्रीय क्षेत्र में विषाक्त क्षति के परिणामस्वरूप तंत्रिका तंत्रमतिभ्रम प्रकृति और उत्तेजना के भ्रम अक्सर विकसित होते हैं, इसलिए उन पर निरंतर निगरानी सुनिश्चित करना आवश्यक है। गंभीर प्लेग रोगियों की देखभाल करते समय, हृदय प्रणाली की स्थिति पर बहुत ध्यान दिया जाना चाहिए, क्योंकि यह हृदय और रक्त वाहिकाओं को होने वाली क्षति है जो प्लेग में मृत्यु के कारणों में से एक है। फुफ्फुसीय रूप वाले रोगियों में, सांस की तकलीफ, सायनोसिस और फुफ्फुसीय अपर्याप्तता और ऑक्सीजन भुखमरी की अन्य घटनाएं बहुत तेजी से विकसित होती हैं। इस संबंध में, रोगियों को नाक कैथेटर के माध्यम से या मास्क का उपयोग करके व्यवस्थित रूप से ऑक्सीजन दिया जाता है। गंभीर रूप से बेहोश प्लेग के मरीजों की देखभाल करते समय, साफ-सफाई की सावधानीपूर्वक निगरानी करना आवश्यक है मुंह, ग्रसनी, नाक मार्ग और पेरिनियल क्षेत्र, नियमित रूप से बेडसोर को रोकते हैं, जो त्वचा की रक्त वाहिकाओं को गंभीर क्षति के कारण बहुत जल्दी बनते हैं। प्लेग रोगियों के लिए अस्पतालों में काम करने वाले चिकित्सा कर्मियों को इस संक्रमण के खिलाफ टीका लगाया जाना चाहिए। प्लेग अस्पताल में काम करते समय, विशेष सुरक्षात्मक प्लेग-विरोधी कपड़े पहने जाते हैं - एक टाइप 1 सूट, जिसमें पजामा, एक बड़ा स्कार्फ, एक लंबा मेडिकल गाउन, एक तौलिया, एक सूती-धुंध श्वासयंत्र मास्क, चश्मा, रबर के दस्ताने शामिल होते हैं। मोज़े, और रबर के जूते। इस प्रकार का सूट न्यूमोनिक और सेप्टिसेमिक प्लेग के रोगियों की देखभाल करते समय पहना जाता है। बीमार बुबोनिक रूपों की देखभाल करते समय, सुरक्षात्मक चश्मा और एक मुखौटा श्वासयंत्र को हटाने की अनुमति है, यानी टाइप 2 एंटी-प्लेग कपड़ों का उपयोग करें। प्लेग अस्पताल में चल रहे कीटाणुशोधन, विच्छेदन और व्युत्पन्नकरण पर विशेष ध्यान दिया जाता है।
 प्लेग की रोकथाम रोकथाम एक महत्वपूर्ण उपाय है जिसका उद्देश्य प्लेग के प्रसार और महामारी के विकास को रोकना है। संदिग्ध प्लेग के मामले में गैर-विशिष्ट रोकथाम और महामारी विरोधी उपाय हैं। गैर-विशिष्ट रोकथाम में कई गतिविधियाँ शामिल हैं: प्लेग की स्थिति के बारे में जानकारी प्राप्त करना और उसका विश्लेषण करना विभिन्न देश; स्वास्थ्य परीक्षा वाहनऔर दूसरे देशों से आने वाले उनके यात्री; संदिग्ध प्लेग वाले रोगियों की पहचान, अलगाव और उपचार; प्लेग से प्रभावित देशों से आने वाले परिवहन का कीटाणुशोधन। प्लेग के प्राकृतिक केंद्र में, कृन्तकों की संख्या की निगरानी की जाती है, प्लेग के प्रेरक एजेंट की पहचान करने के लिए उनकी जांच की जाती है, और बीमार जानवरों को नष्ट कर दिया जाता है। यदि कम से कम एक संदिग्ध प्लेग रोगी की पहचान की जाती है, तो महामारी-विरोधी उपाय किए जाते हैं: आबादी वाले क्षेत्र पर 6 दिनों के लिए आबादी के प्रवेश और निकास पर प्रतिबंध (चिकित्सा कर्मियों को छोड़कर) पर प्रतिबंध लगाना; संपर्कों में प्लेग की दवा रोकथाम, कम से कम 6 दिनों के लिए एंटीबायोटिक दवाओं का उपयोग, उनका अलगाव और अवलोकन; प्लेग फैलने पर पूरी तरह कीटाणुशोधन किया जाता है; संपर्क में आने वाले लोगों को प्लेग रोधी टीका दिया जाता है - टीका (ईवी स्ट्रेन) त्वचा पर लगाया जाता है, और प्रतिरक्षा 1 महीने के भीतर विकसित होती है और 3-6 महीने तक रहती है।
प्लेग की रोकथाम रोकथाम एक महत्वपूर्ण उपाय है जिसका उद्देश्य प्लेग के प्रसार और महामारी के विकास को रोकना है। संदिग्ध प्लेग के मामले में गैर-विशिष्ट रोकथाम और महामारी विरोधी उपाय हैं। गैर-विशिष्ट रोकथाम में कई गतिविधियाँ शामिल हैं: प्लेग की स्थिति के बारे में जानकारी प्राप्त करना और उसका विश्लेषण करना विभिन्न देश; स्वास्थ्य परीक्षा वाहनऔर दूसरे देशों से आने वाले उनके यात्री; संदिग्ध प्लेग वाले रोगियों की पहचान, अलगाव और उपचार; प्लेग से प्रभावित देशों से आने वाले परिवहन का कीटाणुशोधन। प्लेग के प्राकृतिक केंद्र में, कृन्तकों की संख्या की निगरानी की जाती है, प्लेग के प्रेरक एजेंट की पहचान करने के लिए उनकी जांच की जाती है, और बीमार जानवरों को नष्ट कर दिया जाता है। यदि कम से कम एक संदिग्ध प्लेग रोगी की पहचान की जाती है, तो महामारी-विरोधी उपाय किए जाते हैं: आबादी वाले क्षेत्र पर 6 दिनों के लिए आबादी के प्रवेश और निकास पर प्रतिबंध (चिकित्सा कर्मियों को छोड़कर) पर प्रतिबंध लगाना; संपर्कों में प्लेग की दवा रोकथाम, कम से कम 6 दिनों के लिए एंटीबायोटिक दवाओं का उपयोग, उनका अलगाव और अवलोकन; प्लेग फैलने पर पूरी तरह कीटाणुशोधन किया जाता है; संपर्क में आने वाले लोगों को प्लेग रोधी टीका दिया जाता है - टीका (ईवी स्ट्रेन) त्वचा पर लगाया जाता है, और प्रतिरक्षा 1 महीने के भीतर विकसित होती है और 3-6 महीने तक रहती है।
 निष्कर्ष। यह याद रखने योग्य है कि प्लेग, आधुनिक चिकित्सा क्षमताओं के साथ भी, उच्च मृत्यु दर वाला एक बहुत ही खतरनाक संक्रामक रोग है। जानवरों के बीच प्लेग रोगज़नक़ का प्रसार इस संक्रमण को पूरी तरह से नष्ट करना या इसे नियंत्रित श्रेणी में स्थानांतरित करना संभव नहीं बनाता है। इसलिए प्लेग का जरा सा भी संकेत मिलने पर तुरंत संपर्क करना चाहिए चिकित्सा देखभाल, क्योंकि किसी व्यक्ति का जीवन इस बात पर निर्भर करता है कि उपचार कितनी जल्दी शुरू किया जाता है
निष्कर्ष। यह याद रखने योग्य है कि प्लेग, आधुनिक चिकित्सा क्षमताओं के साथ भी, उच्च मृत्यु दर वाला एक बहुत ही खतरनाक संक्रामक रोग है। जानवरों के बीच प्लेग रोगज़नक़ का प्रसार इस संक्रमण को पूरी तरह से नष्ट करना या इसे नियंत्रित श्रेणी में स्थानांतरित करना संभव नहीं बनाता है। इसलिए प्लेग का जरा सा भी संकेत मिलने पर तुरंत संपर्क करना चाहिए चिकित्सा देखभाल, क्योंकि किसी व्यक्ति का जीवन इस बात पर निर्भर करता है कि उपचार कितनी जल्दी शुरू किया जाता है






प्रस्तुति पूर्वावलोकन का उपयोग करने के लिए, एक Google खाता बनाएं और उसमें लॉग इन करें: https://accounts.google.com
स्लाइड कैप्शन:
जीवन उड़ान है, जीवन शाश्वत गति है! जीवन एक अमूल्य उपहार और अनुग्रह है! एक ऐसी बीमारी जो खतरे में डाल देती है आपकी जान?
एक लाइलाज बीमारी एड्स, इसे 20वीं सदी का प्लेग भी कहा जाता है। यह
एड्स के बारे में हम जो जानते हैं एड्स लाइलाज है। एड्स यौन संचारित होता है। एड्स रक्त के माध्यम से फैल सकता है। एड्स का कारक एचआईवी है। एचआईवी टी-लिम्फोसाइट्स पर हमला करता है और एड्स के कारण प्रतिरोधक क्षमता कम हो जाती है। कीड़े संक्रमण के वाहक नहीं हो सकते।
एचआईवी रक्त में प्रवेश कर जाता है
एड्स का इतिहास 1981 में, संयुक्त राज्य अमेरिका में न्यूमोसाइटिक निमोनिया के मामलों का वर्णन किया गया था। 1982 में एड्स निदान तैयार किया गया। 1983 एचआईवी को एक बीमार व्यक्ति के सेल कल्चर से अलग किया गया। 1984 एचआईवी को एड्स के कारण के रूप में पहचाना गया। 1985 एचआईवी संक्रमण के निदान के लिए एक विधि विकसित की गई।
रूस में एड्स एड्स का पहला मामला 1987 में दर्ज किया गया था। 1996 तक 1086 मामले दर्ज हो चुके थे. 2001 तक, 179 हजार संक्रमित थे। 2008 में, 207.7 हजार 4 हजार बच्चे। 201 1 वर्ष - 347 हजार बीमार और संक्रमित। संक्रमित लोगों की वार्षिक वृद्धि लगभग 50 हजार लोगों की है।
रोस्तोव क्षेत्र में एड्स कुल मिलाकर, 1 जनवरी 1989 से 1 जनवरी 2013 की अवधि के लिए, रोस्तोव क्षेत्र में एड्स और संक्रामक रोगों की रोकथाम और नियंत्रण केंद्र ने क्षेत्र के 5,537 एचआईवी संक्रमित निवासियों को पंजीकृत किया। 2012 में, क्षेत्र के 608 एचआईवी संक्रमित निवासियों की फिर से पहचान की गई। यह नोट किया गया कि नए पहचाने गए मामलों में से 13 14 वर्ष से कम उम्र के बच्चे थे।
सर्गेई सौख़त - उत्तरी काकेशस एड्स केंद्र के प्रमुख क्षेत्रीय केंद्रएड्स के खिलाफ लड़ाई पर - ट्रांस। एड्स रोकथाम के लिए गजटनी 119 क्षेत्रीय केंद्र - सेंट। स्टानिस्लावस्की 91
त्सेलिंस्की जिला - 27 लोग
जीवन उड़ान है, जीवन शाश्वत गति है! जीवन एक अमूल्य उपहार और अनुग्रह है!
विषय पर: पद्धतिगत विकास, प्रस्तुतियाँ और नोट्स
पाठ्येतर कार्यक्रम "एड्स - 21वीं सदी का प्लेग"
पाठ्येतर कार्यक्रम "एड्स - 21वीं सदी का प्लेग" "स्वास्थ्य क्लब" की बैठक के रूप में आयोजित किया गया था। इसमें प्रस्तुति और संगीत का उपयोग करते हुए भूमिका-निभाने और एक प्रचार टीम के प्रदर्शन को संयोजित किया गया। लड़के हैं...
विश्व एड्स दिवस को समर्पित एक रचनात्मक और शैक्षिक कार्यक्रम का परिदृश्य "एड्स - 21वीं सदी का प्लेग"
विश्व एड्स दिवस को समर्पित तकनीकी स्कूल के ढांचे के भीतर एक कार्यक्रम आयोजित करने के लिए, एक रचनात्मक और शैक्षिक कार्यक्रम "एड्स - 21वीं सदी का प्लेग" तैयार किया गया था। स्क्रिप्ट में शामिल हैं...
रचनात्मक और शैक्षणिक कार्यक्रम "21वीं सदी का एड्स प्लेग"
विश्व एड्स दिवस को समर्पित तकनीकी स्कूल के ढांचे के भीतर एक कार्यक्रम आयोजित करने के लिए, एक रचनात्मक और शैक्षिक कार्यक्रम "एड्स - 21वीं सदी का प्लेग" तैयार किया गया था। स्क्रिप्ट में...

प्लेग (लैटिन पेस्टिस) संगरोध संक्रमणों के समूह का एक तीव्र प्राकृतिक फोकल संक्रामक रोग है, जो अत्यंत गंभीर सामान्य स्थिति, बुखार, लिम्फ नोड्स, फेफड़ों और अन्य आंतरिक अंगों को नुकसान, अक्सर सेप्सिस के विकास के साथ होता है। इस बीमारी की विशेषता उच्च मृत्यु दर है।

प्रेरक एजेंट प्लेग बैसिलस है; इसका आकार 0.51.5 माइक्रोन है, स्थिर है, कैप्सूल और बीजाणु नहीं बनाता है, ग्राम-नकारात्मक है। अच्छी तरह से बढ़ता है, लेकिन नियमित पोषक माध्यम पर धीरे-धीरे।

प्रकृति में संक्रमण का मुख्य भंडार विभिन्न प्रकार के कृंतक (चूहे, गोफर, चूहे जैसे कृंतक, तारबागन, आदि) और विभिन्न प्रजातियों के लैगोमॉर्फ हैं। कृन्तकों को मारने वाले शिकारी भी प्लेग फैला सकते हैं (बिल्लियाँ, लोमड़ी, कुत्ते)। लोगों के बीच प्लेग की महामारी अक्सर प्राकृतिक केंद्रों में संक्रमित चूहों के प्रवास के कारण होती थी। संक्रमण का वाहक पिस्सू है। किसी व्यक्ति का संक्रमण पिस्सू के काटने से होता है, जिसके दौरान पिस्सू पेट की सामग्री को बड़ी संख्या में प्लेग की छड़ों के साथ पुन: उत्पन्न कर देता है। इसके अलावा, संक्रमण तब संभव है जब शिकारी मारे गए संक्रमित जानवरों (खरगोश, लोमड़ी, साइगा, आदि) की खाल को संसाधित करते हैं और जब प्लेग से पीड़ित संक्रमित ऊंट का मांस खाते हैं। मौलिक रूप से अलग और विशेष रूप से खतरनाक एक व्यक्ति से दूसरे व्यक्ति में संक्रमण होता है, जो हवाई बूंदों द्वारा किया जाता है जब प्लेग का न्यूमोनिक रूप लोगों के बीच होता है।

ऊष्मायन अवधि आमतौर पर 36 दिनों तक चलती है; फुफ्फुसीय रूप के मामले में यह 12 दिनों तक कम हो जाती है; टीकाकरण वाले व्यक्तियों में इसे 810 दिनों तक बढ़ाया जा सकता है। निम्नलिखित प्रतिष्ठित हैं: नैदानिक रूपप्लेग: ए) त्वचीय, बुबोनिक, त्वचीय बुबोनिक; बी) प्राथमिक सेप्टिक, माध्यमिक सेप्टिक; ग) प्राथमिक फुफ्फुसीय, द्वितीयक फुफ्फुसीय। प्लेग का सबसे आम रूप ब्यूबोनिक (7080%), कम अक्सर सेप्टिक (1520%) और न्यूमोनिक (510%) है। प्लेग आमतौर पर अचानक शुरू होता है। गंभीर ठंड लगने पर शरीर का तापमान तेजी से 39°C और इससे ऊपर तक बढ़ जाता है। नशा जल्दी प्रकट होता है और तेजी से बढ़ता है: गंभीर सिरदर्द, चक्कर आना, गंभीर कमजोरी की भावना, मांसपेशियों में दर्द और कभी-कभी उल्टी। कुछ मामलों में, खून का मिश्रण उल्टी में खूनी या कॉफी के रूप में दिखाई देता है। कुछ रोगियों को बढ़ी हुई चिंता, असामान्य घबराहट और अत्यधिक गतिशीलता का अनुभव होता है। चेतना क्षीण होती है और प्रलाप हो सकता है। रोगी शुरू में उत्तेजित और डरा हुआ होता है। प्रलाप में रोगी बेचैन रहते हैं, अक्सर बिस्तर से कूद पड़ते हैं, कहीं भागने की कोशिश करते हैं। आंदोलनों का समन्वय ख़राब हो जाता है, वाणी अस्पष्ट हो जाती है और चाल अस्थिर हो जाती है। रोगियों की शक्ल बदल जाती है: चेहरा शुरू में फूला हुआ होता है, और बाद में सियानोटिक रंगत के साथ फीका पड़ जाता है, आंखों के नीचे काले घेरे और दर्द भरे भाव होते हैं। कभी-कभी यह पर्यावरण के प्रति भय या उदासीनता व्यक्त करता है।

रोगी की जांच करते समय, त्वचा गर्म और शुष्क होती है, चेहरा और कंजंक्टिवा हाइपरमिक होते हैं, अक्सर सियानोटिक टिंट, रक्तस्रावी तत्वों (पेटीचिया या एक्चिमोसिस, जल्दी से गहरे बैंगनी रंग का रंग) के साथ। मुख-ग्रसनी और कोमल तालु की श्लेष्मा झिल्ली हाइपरमिक होती है, जिसमें पिनपॉइंट रक्तस्राव होता है। टॉन्सिल अक्सर बड़े हो जाते हैं, सूज जाते हैं, कभी-कभी पीपदार लेप के साथ। जीभ एक विशिष्ट सफेद परत ("चाक से रगड़ी गई") से ढकी होती है और मोटी हो जाती है। रक्त संचार बुरी तरह बाधित हो जाता है। नाड़ी लगातार (120-140 बीट/मिनट और अधिक बार), कमजोर रूप से भरी हुई, डाइक्रोटिक, कभी-कभी धागे जैसी होती है। दिल की आवाजें दब गई हैं. रक्तचाप कम हो जाता है और उत्तरोत्तर गिरता जाता है। साँस तेज चल रही है. पेट फूला हुआ है, यकृत और प्लीहा बढ़े हुए हैं। मूत्राधिक्य तेजी से कम हो जाता है। गंभीर रूप वाले कुछ रोगियों में दस्त विकसित हो जाते हैं। शौच करने की इच्छा अधिक हो जाती है (दिन में 612 बार तक), मल विकृत हो जाता है और इसमें रक्त और बलगम का मिश्रण होता है।

प्लेग दुर्लभ (34%) है और, एक नियम के रूप में, त्वचीय बुबोनिक प्लेग का प्रारंभिक चरण है। त्वचा पर पहले एक धब्बा दिखाई देता है, फिर एक पप्यूल, एक पुटिका, एक फुंसी और अंत में, एक अल्सर दिखाई देता है। फुंसी, जो लाली के एक क्षेत्र से घिरी होती है, गहरे खूनी सामग्री से भरी होती है, लाल-बैंगनी रंग के कठोर आधार पर स्थित होती है और इसमें महत्वपूर्ण दर्द होता है, जो दबाव के साथ तेजी से बढ़ता है। जब फुंसी फूट जाती है, तो एक अल्सर बन जाता है, जिसका निचला भाग गहरे रंग की पपड़ी से ढक जाता है। त्वचा पर प्लेग के घाव लंबे समय तक चलते हैं, धीरे-धीरे ठीक होते हैं और निशान बन जाते हैं।

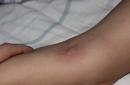
लिम्फैडेनाइटिस (प्लेग बुबो) की उपस्थिति इसकी विशेषता है। जिस स्थान पर ब्यूबो विकसित होना चाहिए, वहां रोगी को तेज दर्द महसूस होता है, जिससे पैर, हाथ और गर्दन को हिलाना मुश्किल हो जाता है। बाद में, मरीज़ दर्द के कारण मजबूर स्थिति ले सकते हैं (पैर, गर्दन, हाथ बगल की ओर मुड़े हुए)। बुबो एक दर्दनाक, बढ़े हुए लिम्फ नोड या चमड़े के नीचे के ऊतकों से जुड़े कई नोड्स का समूह है, इसका व्यास 1 से 10 सेमी है और 60-70% रोगियों में यह स्थानीयकृत होता है कमर वाला भाग. इसके अलावा, ब्यूबोज़ एक्सिलरी (15-20%) या ग्रीवा (5%) लिम्फ नोड्स के क्षेत्र में विकसित हो सकते हैं या एक साथ कई स्थानों के लिम्फ नोड्स को प्रभावित कर सकते हैं। इस प्रक्रिया में आमतौर पर लिम्फ नोड्स के आसपास के ऊतक शामिल होते हैं, जो बुबो को इसकी विशिष्ट विशेषताएं देता है: अस्पष्ट आकृति के साथ घनी स्थिरता का एक ट्यूमर जैसा गठन, तेजी से दर्दनाक। स्पर्श करने पर गर्म, बुबो के ऊपर की त्वचा शुरू में अपरिवर्तित रहती है, फिर बैंगनी-लाल, नीली और चमकदार हो जाती है। रक्तस्रावी सामग्री (प्लेग संघर्ष) के साथ माध्यमिक छाले आस-पास दिखाई दे सकते हैं।

कई घंटों से 12 दिनों तक चलने वाले ऊष्मायन के बाद प्लेग अचानक, तीव्र रूप से शुरू होता है। पूर्ण स्वास्थ्य की पृष्ठभूमि के खिलाफ, ठंड अचानक प्रकट होती है, मायलगिया और आर्थ्राल्जिया के साथ, सामान्य कमजोरी, गंभीर सिरदर्द, मतली, उल्टी, भूख गायब हो जाती है और शरीर का तापमान 39 डिग्री सेल्सियस या उससे अधिक तक बढ़ जाता है। कुछ घंटों के बाद, मानसिक विकार प्रकट होते हैं और कम हो जाते हैं। साँस बार-बार आती है। यकृत और प्लीहा बढ़ जाते हैं। उत्तेजना, सुस्ती, और कुछ मामलों में विक्षिप्त अवस्था। वाणी अस्पष्ट हो जाती है। बार-बार उल्टी देखी जाती है और उल्टी में खून भी आ सकता है। शरीर का तापमान जल्दी ही 40°C या इससे अधिक तक पहुँच जाता है। चेहरा सूजा हुआ हो जाता है, सियानोटिक रंगत और आँखें धँसी हुई हो जाती हैं। गंभीर क्षिप्रहृदयता नोट की गई है; नाड़ी बहुत बार-बार 120-130 बीट/मिनट, डाइक्रोटिक होती है। हृदय की ध्वनियाँ कमजोर और दबी हुई होती हैं। धमनी दबाव

किसी भी क्षण, प्लेग का ब्यूबोनिक रूप प्रक्रिया के सामान्यीकरण का कारण बन सकता है और ब्यूबोनिक सेप्टिक में बदल सकता है। ऐसे में मरीजों की हालत बहुत जल्दी बेहद गंभीर हो जाती है। नशे के लक्षण हर घंटे बढ़ते जाते हैं। अत्यधिक ठंड लगने के बाद तापमान उच्च ज्वर स्तर तक बढ़ जाता है। सेप्सिस के सभी लक्षण नोट किए गए हैं: मांसपेशियों में दर्द, गंभीर कमजोरी, सिरदर्द, चक्कर आना, चेतना की भीड़, इसके नुकसान तक, कभी-कभी आंदोलन (रोगी बिस्तर पर इधर-उधर भागता है), अनिद्रा। के जैसा लगना मामूली रक्तस्रावत्वचा पर, जठरांत्र पथ से संभावित रक्तस्राव (खूनी द्रव्यमान की उल्टी, मेलेना), गंभीर टैचीकार्डिया, रक्तचाप में तेजी से गिरावट।

रोग के सबसे खतरनाक नैदानिक और महामारी विज्ञान रूप से तीव्र रूप का प्रतिनिधित्व करता है; किसी व्यक्ति के संक्रमण के प्रारंभिक संपर्क और हवाई बूंदों से संक्रमण से मृत्यु तक की अवधि 2 से 6 दिनों तक होती है। एक नियम के रूप में, रोग की शुरुआत अति तीव्र होती है। पूर्ण स्वास्थ्य की पृष्ठभूमि के खिलाफ, गंभीर ठंड लगना (कभी-कभी तेज, बार-बार), शरीर के तापमान में तेजी से वृद्धि, बहुत गंभीर सिरदर्द, चक्कर आना और अक्सर बार-बार उल्टी होना अचानक प्रकट होता है। नींद में खलल पड़ता है, मांसपेशियों और जोड़ों में दर्द होने लगता है। जांच के दौरान, पहले घंटों में टैचीकार्डिया और सांस की बढ़ती तकलीफ का पता चलता है। अगले घंटों में, मरीज़ की हालत लगातार खराब हो जाती है, कमजोरी बढ़ जाती है और शरीर का तापमान बढ़ जाता है। त्वचा के हाइपरिमिया, कंजंक्टिवा और स्क्लेरल वाहिकाओं के इंजेक्शन द्वारा विशेषता। तीव्र श्वास उथली हो जाती है। साँस लेने की क्रिया में सहायक मांसपेशियाँ और नाक के पंख शामिल होते हैं। साँस लेने में कठोर स्वर आ जाता है; कुछ रोगियों में, क्रेपिटेटिंग या महीन बुदबुदाहट, टक्कर ध्वनि की स्थानीय सुस्ती, और कभी-कभी तरल, कांचदार, पारदर्शी थूक के साथ दर्द रहित खांसी का पता लगाया जाता है।

प्लेग का निदान इसके विशिष्ट नैदानिक डेटा और महामारी संबंधी पूर्वापेक्षाओं पर आधारित है। प्लेग के पहले मामलों का निदान करना आमतौर पर विशेष रूप से कठिन होता है। इस संबंध में, प्रत्येक रोगी जो प्लेग के लिए स्थानिक देश से या इस संक्रमण के एपिज़ूटिक फोकस से आया है, जिसमें ठंड लगना, तेज बुखार और नशा के साथ रोग की तीव्र शुरुआत होती है, साथ ही त्वचा को नुकसान होता है (त्वचा का रूप) रोग), लिम्फ नोड्स (ब्यूबोनिक रूप), फेफड़े (फुफ्फुसीय रूप), साथ ही तारबागन, लोमड़ियों, साइगा आदि के शिकार का इतिहास, कृंतकों के साथ संपर्क, एक बीमार बिल्ली, कुत्ता, ऊंट के मांस की खपत, आदि। प्लेग के लिए संदिग्ध माना जाना चाहिए और एक संक्रामक रोग अस्पताल में अलगाव और जांच से गुजरना चाहिए, एक सख्त महामारी विरोधी व्यवस्था में स्थानांतरित किया जाना चाहिए। प्लेग के बुबोनिक रूप को टुलारेमिया, सोडोकू, कैट स्क्रैच रोग, प्युलुलेंट लिम्फैडेनाइटिस और लिम्फोग्रानुलोमैटोसिस वेनेरियम से अलग किया जाता है।

प्लेग के रोगियों का उपचार वर्तमान में एंटीबायोटिक्स, सल्फोनामाइड्स और औषधीय एंटी-प्लेग सीरम के उपयोग तक सीमित है। बीमारी के संभावित प्रकोप की रोकथाम में बंदरगाह शहरों में विशेष संगरोध उपाय करना, अंतरराष्ट्रीय उड़ानों पर जाने वाले सभी जहाजों का व्युत्पन्नकरण, स्टेपी क्षेत्रों में विशेष एंटी-प्लेग संस्थान बनाना जहां कृंतक पाए जाते हैं, कृंतकों के बीच प्लेग एपिज़ूटिक्स की पहचान करना और उनका मुकाबला करना शामिल है। . इस बीमारी का प्रकोप अभी भी एशिया, अफ्रीका और दक्षिण अमेरिका के कुछ देशों में होता है।
प्लेग संगरोध संक्रमणों के समूह का एक तीव्र प्राकृतिक फोकल संक्रामक रोग है, जो अत्यंत गंभीर सामान्य स्थिति, बुखार, लिम्फ नोड्स, फेफड़ों और अन्य आंतरिक अंगों को नुकसान, अक्सर सेप्सिस के विकास के साथ होता है। यह रोग उच्च मृत्यु दर और अत्यधिक उच्च संक्रामकता की विशेषता है।

प्रेरक एजेंट प्लेग बेसिलस (लैटिन येर्सिनिया पेस्टिस) है - एक ग्राम-नकारात्मक छड़ी, द्विध्रुवी रंग, स्थिर, एक कैप्सूल है अगर, कॉलोनी एक "फीता रूमाल" के रूप में है, शोरबा में एक है अवरोही "स्टैलेक्टाइट्स" वाली सतह फिल्म में 30 से अधिक एंटीजन होते हैं जो उच्च तापमान के प्रति संवेदनशील होते हैं, सूरज की रोशनी, सुखाने, कीटाणुनाशक।




ऊष्मायन अवधि - 3-6 दिन, टीकाकरण वाले लोगों में - 10 दिनों तक रोग की शुरुआत अचानक होती है, तेज ठंड के साथ, बुखार गंभीर नशा (सिरदर्द, उल्टी, मायलगिया, गंभीर कमजोरी, कमजोरी, कंपकंपी चाल) चेहरे के भाव में परेशानी , नुकीली विशेषताएं, चेहरे का हाइपरिमिया, कंजंक्टिवा, जीभ सूखी, कमजोर भराव की "चॉकली" नाड़ी। हाइपोटेंशन। हृदय की सीमाओं का विस्तार, दबी-दबी आवाजें। रक्तस्रावी सिंड्रोम प्लेग का क्लिनिक

पेरियाडेनाइटिस की घटना (गंभीर दर्द, एक ठोस घना गांठदार समूह, गतिहीन, इसके ऊपर की त्वचा बैंगनी, चमकदार है)। परिणाम - पुनर्जीवन, दमन (फिस्टुला के गठन के साथ, और इसके उपचार के बाद - एक निशान), स्केलेरोसिस प्लेग का बुबोनिक रूप: रोगज़नक़ के आक्रमण के स्थल के पास एक बुबो बनता है ( सूजी हुई लिम्फ नोड). टटोलने पर, बुबो घना होता है, तेज दर्द होता है, त्वचा और आसपास के चमड़े के नीचे के ऊतकों से चिपका होता है।


फुफ्फुसीय रूप (प्राथमिक और माध्यमिक) - गंभीर नशा, सांस की तकलीफ, बार-बार उल्टी, सीने में तेज दर्द, खूनी बलगम के साथ सूखी या गीली खांसी। अल्प भौतिक डेटा की असंगति. सायनोसिस। साइकोमोटर उत्तेजना, प्रलाप, भ्रम बढ़ने से रोगियों की स्थिति अत्यंत गंभीर होती है। प्लेग क्लिनिक


प्लेग का त्वचीय रूप: दुर्लभ, आमतौर पर त्वचीय बुबोनिक प्लेग में विकसित होता है। त्वचा के तत्वों के परिवर्तन के चरण तेजी से बदल रहे हैं: स्पॉट पप्यूले वेसिकल पस्ट्यूल। यदि परिणाम अनुकूल है, तो बाद में एक निशान बन जाएगा। आंत्र रूपपेट में दर्द, उल्टी और रक्त मिश्रित पतले मल से प्रकट होता है। प्लेग क्लिनिक

सख्त अलगाव की शर्तों के तहत रोगी का उपचार एंटीबायोटिक्स स्ट्रेप्टोमाइसिन - आईएम 2-3 ग्राम / दिन (ब्यूबोनिक रूप), 4 ग्राम / दिन (फुफ्फुसीय, सेप्टिक) टेट्रासाइक्लिन - 0.5-1.0 ग्राम 4 आर / दिन प्रति एमिनोग्लाइकोसाइड्स (कैनामाइसिन, मोनोमाइसिन, जेंटामाइसिन) अमीनोग्लाइकोसाइड्स (कैनामाइसिन, मोनोमाइसिन, जेंटामाइसिन) विषहरण रियोपॉलीग्लुसीन, ग्लूकोज-सलाइन समाधान, ग्लूकोकार्टोइकोड्स ऑक्सीजन थेरेपी, दबाने वाले ब्यूबोज़ को खोलना दवाएं जो हृदय प्रणाली, श्वसन और मूत्र प्रणाली की गतिविधि में सुधार करती हैं। विटामिन की तैयारी ( एस्कॉर्बिक अम्ल, विटामिन बी1, बी6, बी12, आदि) ज्वरनाशक और रोगसूचक दवाएं। प्लेग का इलाज

प्लेग की रोकथाम में निवारक और महामारी विरोधी उपाय शामिल हैं। सबसे महत्वपूर्ण बिंदुओं में से एक है प्लेग के रोगी या इस बीमारी से ग्रस्त व्यक्ति को तुरंत अन्य लोगों से अलग करना। डॉक्टर और चिकित्साकर्मीप्लेग के रोगियों को सहायता प्रदान करते समय, उन्हें प्लेग रोधी सूट पहनना आवश्यक होता है। प्लेग-स्थानिक क्षेत्रों में हर 6 महीने में टीकाकरण (प्रतिरक्षा की अस्थिरता के कारण)। व्यक्तिगत स्वच्छता। संदिग्ध प्लेग वाले रोगियों का अलगाव। प्लेग से प्रभावित क्षेत्रों की यात्रा करते समय, जो व्यक्ति प्लेग से प्रभावित लोगों के संपर्क में रहे हैं, उन्हें टेट्रासाइक्लिन के निवारक नुस्खे और उनकी भलाई की निगरानी की आवश्यकता होती है। प्राकृतिक केंद्रों में कृन्तकों का नियंत्रण प्लेग की रोकथाम