14960 0
इन रोगों का मुख्य लक्षण लैक्रिमेशन (एपिफोरा) है।
एक नियम के रूप में, लैक्रिमेशन तब प्रकट होता है जब आंसू लैक्रिमल उद्घाटन में नहीं जा सकता है या, एक बार ऐसा होने पर, लैक्रिमल नलिकाओं में रुकावटों के कारण नाक गुहा में नहीं जा सकता है।
निदानलैक्रिमल उद्घाटन (संकुचन या संलयन, लैक्रिमल झील के सापेक्ष स्थिति) की जांच के आधार पर किया गया। पर अच्छी हालत मेंलैक्रिमल जल निकासी के सक्रिय कार्य की जांच लैक्रिमल छिद्रों में की जाती है, एक कैनालिक्यूलर और नासोलैक्रिमल परीक्षण किया जाता है, साथ ही लैक्रिमल नलिकाओं की धुलाई भी की जाती है (तालिका 1)।
तालिका नंबर एक
लैक्रिमल नलिकाओं की सबसे आम बीमारियों वाले रोगियों में कार्यात्मक परीक्षणों के संकेतक (ई.ई. सोमोव, 2002)
| बीमारी | नमूने | |||
| रंगीन अश्रु नासिका | आंसू नलिकाओं की जांच | अश्रु वाहिनी की धुलाई | कैनालिक्यूलर ("पंप") | |
| अवर लैक्रिमल पंक्टम का सिकुड़ना, उसका विस्थापन या विचलन | ± | अश्रु वाहिनी निःशुल्क है | तरल पदार्थ नाक में स्वतंत्र रूप से गुजरता है | ±/- |
| अवर लैक्रिमल कैनालिकुलस के औसत दर्जे के तीसरे भाग का विलोपन | - | जांच में बाधा आती है | तरल पदार्थ नाक के निचले लैक्रिमल छिद्र से होकर नाक में नहीं जाता है (ऊपरी लैक्रिमल कैनालिकुलस की सहनशीलता की जांच करना आवश्यक है) | - |
| अश्रु नलिकाओं के सामान्य छिद्र का नष्ट होना | - | जांच लैक्रिमल थैली के प्रवेश द्वार पर बाधा तक पहुंचती है (हड्डी को छूने की कोई अनुभूति नहीं होती है) | तरल पदार्थ निचले या ऊपरी लैक्रिमल पंक्टम के माध्यम से नाक में नहीं जाता है | - |
| लैक्रिमल थैली के लुमेन के स्टेनोसिस के बिना क्रोनिक प्युलुलेंट डाइक्रायोसिस्टाइटिस | - | जांच हड्डी तक पहुंचती है | तरल पदार्थ नाक में नहीं जाता | + |
| वही बात, लेकिन लैक्रिमल थैली के लुमेन के स्टेनोसिस के साथ | - | जांच हड्डी तक नहीं पहुंचती | तरल पदार्थ नाक में नहीं जाता | -/± |
| नासोलैक्रिमल डक्ट स्टेनोसिस | - | जांच हड्डी तक पहुंचती है | तरल दबाव और बूंदों के कारण नाक में चला जाता है | + |
कंट्रास्ट एजेंटों के साथ एक्स-रे परीक्षा का उपयोग करके बाधा का स्थान निर्धारित किया जा सकता है।
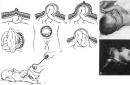
(एवर्सियो पंक्टी लैक्रिमालिस) लैक्रिमेशन का एक बहुत ही सामान्य कारण है। इस मामले में, लैक्रिमल पंक्टम को लैक्रिमल झील में गहरा नहीं किया जाता है, बल्कि बाहर की ओर घुमाया जाता है और आंसू से संपर्क नहीं किया जाता है (चित्र 1)।
इलाजशल्य चिकित्सा.
चावल। 1. लैक्रिमल पंक्टम का विचलन
अश्रुद्वार का सिकुड़ना(स्ट्रिक्टुरा पंक्टी लैक्रिमालिस)। निदान किया गया लैक्रिमेशन लैक्रिमल उद्घाटन के संकुचन का परिणाम है (इसका व्यास 0.1 मिमी से कम है)।
इलाजसर्जिकल - लैक्रिमल पंक्टम का त्रिकोणीय विस्तार।
अवरुद्ध या अनुपस्थित लैक्रिमल पंक्टम(एब्सेंटिया पंक्टी लैक्रिमालिस)।
उपचार: प्रारंभ में, बिंदुओं की जांच शंक्वाकार जांच से की जाती है; यदि बार-बार जांच करना अप्रभावी है, तो सर्जिकल हस्तक्षेप का उपयोग किया जाता है - लैक्रिमल पंक्टम का विच्छेदन।
लैक्रिमल नलिकाओं की सूजन संबंधी बीमारियों में कैनाल आईकुलिटिस, तीव्र और क्रोनिक डैक्रियोसिस्टाइटिस, साथ ही नवजात शिशुओं के डैक्रियोसिस्टिटिस शामिल हैं। इन रोगों के मुख्य लक्षण नीचे दिखाए गए हैं (चित्र 1)।
योजना 1. मुख्य लक्षण सूजन संबंधी बीमारियाँअश्रु वाहिनी
आंसू नलिकाओं की सूजन- कैनाल आइकुलिटिस (कैनालकुलिटिस) - कंजंक्टिवा की सूजन संबंधी बीमारियों के कारण होता है, साथ ही जब यह नलिकाओं में प्रवेश करता है विदेशी संस्थाएं, अक्सर फंगल एटियलजि (स्ट्रेप्टोथ्रिक्स प्रजाति के कवक)।
वस्तुनिष्ठ रूप से: नलिकाओं के प्रभावित हिस्से के क्षेत्र में त्वचा सूजी हुई, मोटी, हाइपरमिक होती है; टटोलने पर हल्का दर्द होता है, अश्रु छिद्र थोड़ा बड़ा हो जाता है।
लैक्रिमल कैनालिकुली के क्षेत्र पर दबाव डालने पर, लैक्रिमल छिद्रों से म्यूकोप्यूरुलेंट डिस्चार्ज दिखाई दे सकता है।
इलाजरूढ़िवादी - धुलाई, जांच, यूएचएफ, स्थानीय दवाओं का उपयोग: जीवाणुरोधी (जेंटामाइसिन, टेट्रासाइक्लिन, एरिथ्रोमाइसिन, टोब्रेक्स, फ्लॉक्सल), एंटीसेप्टिक (2% पोटेशियम आयोडाइड समाधान, पोटेशियम परमैंगनेट, ओकुफ्लेश), एंटीवायरल (एसाइक्लोविर, ऑप्थाल्मोफेरॉन), साथ ही प्रणालीगत उपचार (जीवाणुरोधी, एंटीवायरल, एंटीफंगल दवाइयाँ). दमन के मामले में, सर्जिकल हस्तक्षेप किया जाता है (फोड़े को खोलना)।
फंगल कैनाकुल्युलिटिस के लिए, लैक्रिमल कैनालिकुलस को विच्छेदित किया जाता है और सामग्री को हटा दिया जाता है, इसके बाद एंटीमायोटिक दवाओं (निस्टैटिन) से धोया जाता है।
अश्रु थैली की सूजनडेक्रियोसिस्टाइटिस कहा जाता है। तीव्र, प्यूरुलेंट (लैक्रिमल थैली का कफ) और क्रोनिक डैक्रियोसिस्टाइटिस हैं।
आंसुओं के साथ प्रवेश करने वाले सूक्ष्मजीव (स्टैफिलोकोकी, न्यूमोकोकी, आदि) बढ़ते हैं और लैक्रिमल थैली की दीवारों में जलन पैदा करते हैं। मुक्त लोग लैक्रिमल छिद्रों से लैक्रिमेशन और प्यूरुलेंट डिस्चार्ज की शिकायत करते हैं।
लैक्रिमल थैली का सेल्युलाइटिस (फ्लेग्मोरी सैके लैसीइमालिस) की विशेषता लैक्रिमल थैली में लालिमा, दर्द, सूजन है; पलक और चेहरे के आस-पास के हिस्से तक फैल सकता है। शरीर की एक सामान्य प्रतिक्रिया के साथ। कुछ दिनों के बाद सूजन नरम हो जाती है, उसके ऊपर की त्वचा पीली हो जाती है और फोड़ा बन जाता है।
इलाज: सर्वप्रथम सूजन प्रक्रियास्थानीय दवाएं निर्धारित की जाती हैं: जीवाणुरोधी (टेट्रासाइक्लिन, एरिथ्रोमाइसिन, त्सिप्रोमेड, फ्लॉक्सल, टोब्रेक्स, टोब्रेक्स 2 एक्स, यूनिफ्लोक्स), एंटीसेप्टिक (हाइड्रोजन पेरोक्साइड, फुरेट्सिलिन), दवाएं जिनमें एक पुनर्योजी प्रभाव होता है (सोलकोसेरिल, कोर्नरेगेल, ओकुफ्लेश), साथ ही प्रणालीगत चिकित्सा - जीवाणुरोधी और विषहरण दवाएं। फोड़ा अपने आप खुल सकता है या खुल कर निकल सकता है। खुलने के बाद बनने वाला फिस्टुला अक्सर फिस्टुला के बनने से जटिल हो जाता है।
तीव्र डैक्रियोसिस्टाइटिस के बाद, यदि लैक्रिमल नलिकाओं की सहनशीलता बहाल नहीं की जाती है, तो बार-बार पुनरावृत्ति संभव है। इन मामलों में, डेक्रियोसिस्टोरिनोस्टॉमी का संकेत दिया जाता है, जिसका उद्देश्य लैक्रिमल थैली और नाक गुहा के बीच एक एनास्टोमोसिस बनाना है।
(डैक्रियोसिस्टिटिस क्रोनिका) अक्सर नासोलैक्रिमल वाहिनी (छवि 2) की बिगड़ा हुआ धैर्य के परिणामस्वरूप होता है, साथ ही नाक में विभिन्न रोग प्रक्रियाओं (नाक म्यूकोसा का हाइपरप्लासिया, विचलित नाक सेप्टम, पॉलीप्स का गठन), एक के रूप में। जिसके परिणामस्वरूप अश्रु वाहिनी संकरी हो जाती है, और अश्रु थैली से आंसू नाक में नहीं जा पाते।
चावल। 2. क्रोनिक डैक्रियोसिस्टाइटिस
क्रमानुसार रोग का निदानडैक्रियोसिस्टाइटिस तालिका में दिया गया है। 2.
तालिका 2
तीव्र और जीर्ण डैक्रियोसिस्टाइटिस का विभेदक निदान
|
विशेषता peculiarities | तीव्र डैक्रियोसिस्टाइटिस | |
| लक्षण | दर्द लालपन आंख के भीतरी कोने पर सूजन शोफ मवाद/स्राव | आँख के भीतरी कोने पर उभार लैक्रिमल थैली का जलोदर (ड्रॉप्सी) अश्रु छिद्रों से शुद्ध स्राव का निकलना |
| निदान | बकपोसेव अश्रु वाहिनी की धुलाई आंसू-नाक परीक्षण | बकपोसेव अश्रु वाहिनी की धुलाई आंसू-नाक परीक्षण आंसू नलिकाओं की जांच |
| इलाज | सामान्य और स्थानीय जीवाणुरोधी चिकित्सा अश्रु थैली को खोलना और निकालना | डैक्रियोसिस्टोरहिनोस्टॉमी |
डैक्रियोसिस्ट गंभीर जटिलताओं के साथ होते हैं; यहां तक कि कॉर्निया का थोड़ा सा भी खिंचाव और आंख में मवाद की उपस्थिति भी कॉर्निया अल्सर का कारण बन सकती है।
इलाजसर्जिकल - डैक्रियोसिस्टोरहिनोस्टॉमी।
नवजात शिशुओं का डैक्रियोसिस्टाइटिस (डैक्रियोसिस्टाइटिस नियोनेटरम) प्रसवपूर्व अवधि में नासोलैक्रिमल नहर के निचले हिस्से के एट्रेसिया (अविकसितता) के साथ होता है, जिसके परिणामस्वरूप नहर एक पतली झिल्ली से बंद रहती है, जो जन्म से कुछ समय पहले गायब हो जानी चाहिए।
यदि ऐसा नहीं होता है, तो जीवन के पहले हफ्तों में डैक्रियोसिस्टिटिस के लक्षण दिखाई देते हैं।
कंजंक्टिवा की विशेषता हाइपरिमिया नेत्रगोलक, एक या दोनों आंखों की कंजंक्टिवल थैली से श्लेष्मा या म्यूकोप्यूरुलेंट डिस्चार्ज की उपस्थिति, लैक्रिमेशन, लैक्रिमेशन। लैक्रिमल थैली के क्षेत्र पर दबाव डालने पर, लैक्रिमल छिद्रों से श्लेष्मा सामग्री निकल जाती है। संक्रमण के मामले में, लैक्रिमल छिद्रों से मवाद निकलने लगता है और लैक्रिमल थैली में सूजन के लक्षण दिखाई देने लगते हैं (चित्र 2)।
इलाजकई चरणों में होता है.
कपिंग के बाद तीव्र शोध(यदि उपलब्ध हो) कीटाणुनाशक बूंदें निर्धारित की जाती हैं। शुरुआत में आंख के अंदरूनी कोने में ऊपर से नीचे तक मालिश की जाती है। बैग में बने दबाव से झिल्ली फट सकती है। यदि इससे मदद नहीं मिलती है, तो दूसरे चरण पर आगे बढ़ें - दबाव में कीटाणुनाशक घोल से लैक्रिमल थैली को धोना।
यदि इन प्रक्रियाओं के बाद लैक्रिमल नलिकाओं की सहनशीलता बहाल नहीं होती है, तो जांच या सर्जरी की जाती है (तालिका 3)।
टेबल तीन
कुछ ऑपरेशनों के लिए संकेत जो बिगड़ा हुआ लैक्रिमल जल निकासी बहाल करते हैं
|
अश्रु नलिकाओं के विभिन्न भागों की स्थिति | |||
|
लैक्रिमल पंक्टा और नलिकाएं |
अश्रु थैली |
nasolacrimalमुंह पर चिपकाने |
|
|
अवर अश्रु पंक्टम संकुचित, विस्थापित या उलटा होता है |
अवर अश्रु पंक्टम का त्रिकोणीय विस्तार |
||
|
कठोरता, अवर लैक्रिमल कैनालिकुलस का आंशिक संलयन |
सुपीरियर लैक्रिमल कैनालिकुलस का सक्रियण (जांच) |
||
|
सामान्य आकार या बढ़ा हुआ और मवाद से भरा हुआ |
अत्यधिक बढ़ा हुआ या एकदम संकुचित |
डैक्रियोसिस्टोरहिनोस्टॉमी |
|
|
सिकुड़ा हुआ या मिटाया हुआ |
अत्यधिक बढ़ा हुआ या संकुचित |
धागे के साथ कैनालिकुलोरहिनोस्टॉमी |
|
|
दोनों नलिकाएं लैक्रिमल थैली के प्रवेश द्वार पर 1.5 मिमी तक संकुचित या बंद होती हैं |
धागा सम्मिलन के साथ कैनालिकुलोसिस्टोरिनोस्टॉमी |
||
| वही बदलाव | अच्छा | संकुचित या अतिरंजित | कैनालिकुलोसिस्टोरहिनोस्टो- धागों के साथ मिशन |
| दोनों नलिकाएं 1.5 मिमी या पूरी तरह से नष्ट हो जाती हैं | अच्छा | अच्छा | लैकोसिस्टोस्टोमी |
| वही बदलाव | आशुलिपिक | संकुचित या अतिरंजित | निर्मित एनास्टोमोसिस के अस्थायी और फिर स्थायी इंटुबैषेण के साथ लैकोरहिनोस्टॉमी |
झाबोएडोव जी.डी., स्क्रीपनिक आर.एल., बारां टी.वी.
कभी-कभी नवजात शिशु की आंखों से बिना किसी स्पष्ट कारण के पानी आने लगता है और फिर उनमें से पीला, गाढ़ा तरल पदार्थ निकलने लगता है। आपको एंटीसेप्टिक बूंदों से इलाज शुरू नहीं करना चाहिए - बेहतर होगा कि आप अपने बच्चे को बाल रोग विशेषज्ञ को दिखाएं। शायद डॉक्टर बच्चे को डेक्रियोसिस्टाइटिस का निदान करेंगे। इस स्थिति के लक्षण अक्सर एक वर्ष से कम उम्र के शिशुओं में दिखाई देते हैं, और इस समस्या से जिम्मेदारी से निपटना चाहिए।
डेक्रियोसिस्टाइटिस क्या है?
कक्षा को नासिका मार्ग से जोड़ने वाली नहर को नासोलैक्रिमल नहर कहा जाता है। इसका कार्य आंसुओं को नासोफरीनक्स में प्रवाहित करने में मदद करना है, जो आंख के सामान्य कामकाज के लिए आवश्यक हैं। नवजात शिशुओं में, इस नहर का अंत अक्सर एक पतली फिल्म से ढका होता है, जिससे अंततः बाहरी हस्तक्षेप के बिना निकास खुल जाना चाहिए।
कभी-कभी यह फिल्म किसी कारण से अपने आप गायब नहीं होती है - उदाहरण के लिए, यह बहुत घनी हो सकती है या जिलेटिनस प्लग हो सकती है। नहर का स्टेनोसिस (संकुचन) भी संभव है। लैक्रिमल ग्रंथि द्वारा स्रावित द्रव नीचे नहीं बहता है, बल्कि कक्षा में ही रहता है, क्योंकि वाहिनी अवरुद्ध हो जाती है। स्राव का कुछ भाग आंसुओं के रूप में बाहर निकलता है, लेकिन यह पर्याप्त नहीं है।
यदि बैक्टीरिया लैक्रिमल थैली में प्रवेश करते हैं, तो वे ग्रंथि की सूजन का कारण बनते हैं, यह सूज जाता है और आंख से एक शुद्ध पदार्थ निकलना शुरू हो जाता है। इस स्थिति को नवजात डैक्रियोसिस्टिटिस कहा जाता है, यह या तो जन्मजात या अधिग्रहित हो सकता है, और किसी भी मामले में किसी विशेषज्ञ से परामर्श की आवश्यकता होती है।
रोग के रूप एवं लक्षण
नवजात शिशुओं में डैक्रियोसिस्टाइटिस के पहले लक्षण लैक्रिमेशन हैं, साथ ही समय-समय पर लैक्रिमेशन भी होता है। यह बीमारी का प्रारंभिक चरण है, जिस पर अक्सर माता-पिता ध्यान नहीं देते हैं। अगला चरण आंख के अंदरूनी हिस्से में सूजन की उपस्थिति और श्लेष्म पैच के साथ शुद्ध निर्वहन की उपस्थिति है। जब आप लैक्रिमल थैली पर दबाव डालते हैं, तो इससे स्राव अधिक प्रचुर मात्रा में हो जाता है।
डैक्रियोसिस्टाइटिस हो सकता है तीव्र रूप- लैक्रिमल थैली में फिस्टुला के साथ एक दर्दनाक फोड़ा बन जाता है, जिसमें से मवाद निकलता है, निचली पलक सूज जाती है और आंख को ढक लेती है। सूजन में नाक और गाल का पिछला भाग शामिल हो सकता है। आंखों में दर्द, शरीर का तापमान बढ़ना और सिरदर्द संभव है।
पर असामयिक उपचारया इसके अभाव में तीव्र रूप जीर्ण हो सकता है। फिर रोग के लक्षण समय-समय पर गायब हो जाते हैं और बच्चे को लगभग परेशान नहीं करते हैं, लेकिन समय-समय पर वे फिर से प्रकट हो जाते हैं।
निदान के तरीके
एक विशेषज्ञ रोगी की जांच के आधार पर "डैक्रियोसिस्टाइटिस" का निदान कर सकता है। यह समझने के लिए कि किसी बच्चे की नासोलैक्रिमल वाहिनी में रुकावट या संकुचन है, नेत्र रोग विशेषज्ञ निम्नलिखित निदान विधियों का उपयोग करते हैं:
- रोगी की बाहरी जांच. निचली पलक की लैक्रिमेशन और सूजन का पता लगाता है।
- अश्रु थैली का स्पर्शन। डॉक्टर स्राव, उसकी स्थिरता और रंग का मूल्यांकन करता है।
- वेस्टा टेस्ट का उपयोग करके लैक्रिमल कैनाल की धैर्यता का परीक्षण (हम पढ़ने की सलाह देते हैं:)। डॉक्टर आंख में डाई का घोल डालते हैं और नाक के रास्ते में टैम्पोन डालते हैं। परिणाम का मूल्यांकन पहले 2 मिनट के दौरान किया जाता है, जिसके दौरान पट्टी पर पेंट के निशान दिखाई देने चाहिए। यदि डाई के निशान 5 मिनट के भीतर दिखाई नहीं देते हैं, तो दोबारा परीक्षण की आवश्यकता होती है। 10 मिनट से अधिक समय तक किसी निशान की अनुपस्थिति का मतलब नासोलैक्रिमल वाहिनी में रुकावट या महत्वपूर्ण संकुचन है।
- रुकावट का निर्धारण करने के बाद, डॉक्टर अवरुद्ध क्षेत्र की लंबाई की गणना करता है, जिसके लिए वह जांच (धोना) करता है नमकीन घोल) वाहिनी.
- यदि परीक्षा के परिणाम संदिग्ध हैं, तो नेत्र रोग विशेषज्ञ अध्ययनों की एक श्रृंखला लिख सकते हैं - डेक्रियोसिस्टोग्राफी (कंट्रास्ट का उपयोग करके लैक्रिमल नलिकाओं का एक्स-रे), फ्लोरोसेंट डाई की शुरूआत के बाद कॉर्निया और आंसू फिल्म की स्थिति का आकलन। आँख।
- निदान करते समय, आंख से स्राव की बैक्टीरियोलॉजिकल जांच की आवश्यकता हो सकती है। इससे रोग के प्रेरक एजेंट की पहचान करने में मदद मिलेगी।
- कभी-कभी डॉक्टर मरीज को ईएनटी विशेषज्ञ, दंत चिकित्सक, ट्रॉमेटोलॉजिस्ट और न्यूरोसर्जन के परामर्श के लिए रेफर करते हैं।
 एक नियम के रूप में, डैक्रियोसिस्टाइटिस का निदान बच्चे की बाहरी जांच के दौरान किया जाता है, लेकिन कुछ मामलों में परीक्षण कराना आवश्यक होता है और अतिरिक्त शोध
एक नियम के रूप में, डैक्रियोसिस्टाइटिस का निदान बच्चे की बाहरी जांच के दौरान किया जाता है, लेकिन कुछ मामलों में परीक्षण कराना आवश्यक होता है और अतिरिक्त शोध नवजात शिशुओं में डैक्रियोसिस्टाइटिस का उपचार
नवजात शिशुओं में डैक्रियोसिस्टिटिस का उपचार व्यापक होना चाहिए और एक नेत्र रोग विशेषज्ञ की देखरेख में किया जाना चाहिए। आंखों की अम्लता को दूर करना चाहिए, जिसके लिए कीटाणुनाशक घोल का प्रयोग किया जाता है। यदि बच्चे को महत्वपूर्ण पीप स्राव हो तो जीवाणुरोधी बूँदें भी निर्धारित की जाती हैं।
उपचार की कुंजी मालिश है, जिसका उपयोग आंसू वाहिनी में दबाव बढ़ाकर प्लग को तोड़ने के लिए किया जाता है। एक नियम के रूप में, मालिश 10-14 दिनों तक करने की सलाह दी जाती है। यदि प्रक्रियाएं मदद नहीं करती हैं, तो नासोलैक्रिमल वाहिनी की जांच निर्धारित की जाती है।
विशेष मालिश
मालिश का उद्देश्य लैक्रिमल थैली में जमा बलगम और मवाद को निकालना और नहर की रुकावट (रुकावट) को खत्म करने में मदद करना है। यह प्रक्रिया दिन में कम से कम 3 बार (अधिमानतः प्रत्येक भोजन के दौरान) 3 मिनट के लिए की जाती है। चरण-दर-चरण मालिश तकनीक:
- अपने अंगूठे या तर्जनी को लैक्रिमल थैली पर रखें, जो नाक और आंख के अंदरूनी कोने के बीच स्थित है।
- हल्का दबाव डालें और बैग से सामग्री निकालने की कोशिश करते हुए नीचे से ऊपर तक कई हरकतें करें। एक बाँझ ऊतक का उपयोग करके, अश्रु छिद्रों से निकलने वाले द्रव को सावधानीपूर्वक हटा दें।
- इसके बाद, ऊपर से नीचे की ओर - आंख से नाक के पंख तक गति करें। कुछ नेत्र रोग विशेषज्ञ सीधी हरकतों को गोलाकार गति के साथ बदलने की सलाह देते हैं।

दवाई से उपचार
मालिश के समानांतर, स्थानीय दवा से इलाज. प्रक्रिया से पहले, डिस्चार्ज से छुटकारा पाने के लिए आंखों में एंटीसेप्टिक ड्रॉप्स लगाना जरूरी है। निर्धारित:
- मिरामिस्टिन,
- क्लोरहेक्सिडिन,
- फुरसिलिन (यह भी देखें:)।
कुछ मामलों में, नियमित नमकीन घोल पर्याप्त है। मालिश के बाद, नेत्र जीवाणुरोधी एजेंटों के उपयोग का संकेत दिया जाता है, जिसका उपयोग बच्चों के लिए किया जा सकता है:
- फ़्लॉक्सल,
- विगैमॉक्स,
- टोब्राडेक्स,
- टोब्रेक्स।

आपको एल्ब्यूसिड नहीं डालना चाहिए, क्योंकि इस उपाय से तेज जलन होती है।
जांच
यदि 10-14 दिनों के भीतर सुधार नहीं होता है, तो बौगीनेज का संकेत दिया जाता है, अर्थात। वाहिनी के संकीर्ण लुमेन का विस्तार। इस घटना को "धोना" भी कहा जाता है। सबसे पहले, एनेस्थीसिया का उपयोग बूंदों के रूप में किया जाता है, फिर एक विशेष बेलनाकार जांच को ऊपरी नासोलैक्रिमल नहर में डाला जाता है और हड्डी तक ले जाया जाता है।
प्रक्रिया के बाद, नहर को एंटीसेप्टिक समाधानों से धोया जाता है, और बाद में, सूजन के विकास को रोकने के लिए, जीवाणुरोधी बूंदों से धोया जाता है। में दुर्लभ मामलों मेंयदि नहर बार-बार अवरुद्ध हो तो फ्लशिंग कई बार करनी होगी।
रेडिकल सर्जरी की आवश्यकता कब होती है?
कभी-कभी फ्लशिंग और बोगीनेज प्रक्रिया परिणाम नहीं देती है और नलिका में प्लग को टूटने नहीं देती है, या बच्चे को लैक्रिमल सैक ऊतक में महत्वपूर्ण सूजन और सूजन का अनुभव होता है। ऐसे मामलों में, सर्जिकल सफाई की सिफारिश की जाती है - एंडोनासल डैक्रियोसिस्टोरहिनोस्टॉमी, जो 2-3 वर्ष की आयु तक पहुंचने के बाद क्रोनिक डैक्रियोसिस्टिटिस के लिए भी संकेत दिया जाता है।
सर्जिकल जोड़तोड़ का उद्देश्य नहर को साफ करना और आंसुओं के उच्च-गुणवत्ता वाले जल निकासी (हटाने) के लिए स्थितियां प्रदान करना है, जिसके लिए लैक्रिमल थैली और नाक गुहा के बीच एनास्टोमोसिस के गठन की आवश्यकता होती है।
नासोलैक्रिमल वाहिनी के कार्यों को बहाल करने के अन्य तरीके हैं - इंटुबैषेण (एक सिलिकॉन ट्यूब का सम्मिलन जो एक प्राकृतिक वाहिनी बनाता है), लेजर डेक्रियोसिस्टोरिनोस्टॉमी, नाक की हड्डियों का फ्रैक्चर। उनमें से कई में मतभेद हैं, इसलिए ऐसे उपाय रोगी की उम्र और स्थिति के आधार पर व्यक्तिगत आधार पर निर्धारित किए जाते हैं।
उपचार के बाद, लैक्रिमेशन का प्रभाव कुछ समय तक बना रह सकता है, जबकि अन्य लक्षण (ऊतक सूजन, हाइपरमिया, म्यूकोप्यूरुलेंट डिस्चार्ज) बिना किसी निशान के गायब हो जाते हैं। यह वाहिनी के क्षेत्र में एडिमा की उपस्थिति से समझाया गया है। इस मामले में, एंटीसेप्टिक दवाओं या खारे पानी से नहर को बार-बार धोने की सलाह दी जाती है।
आंसू वाहिनी में रुकावट की संभावित जटिलताएँ
समय पर उपचार से रोग का पूर्वानुमान अनुकूल रहता है। हालाँकि, कभी-कभी नवजात शिशु में लैक्रिमल थैली का कफ विकसित हो जाता है। यह जटिलता लैक्रिमल थैली के आसपास के ऊतकों की लालिमा और मोटाई से प्रकट होती है।
 लैक्रिमल थैली का सेल्युलाइटिस
लैक्रिमल थैली का सेल्युलाइटिस कफ के लक्षण बच्चे के शरीर के तापमान में वृद्धि और रक्त सूत्र में बदलाव हैं। एक नियम के रूप में, परीक्षण के परिणाम ल्यूकोसाइट्स और ईएसआर के स्तर में वृद्धि दर्शाते हैं।
कफ की एक खतरनाक जटिलता इसके फटने की संभावना है। यदि प्यूरुलेंट थैली की अखंडता से समझौता किया जाता है, तो संक्रमण कक्षा में फैल सकता है। परिणाम गंभीर हो सकते हैं, जिनमें से एक मस्तिष्क की झिल्लियों को सेप्टिक क्षति है।
कभी-कभी फोड़ा फिस्टुला का रूप ले लेता है जिसके माध्यम से लगातार शुद्ध तरल पदार्थ निकलता रहता है। में इसी तरह के मामलेअस्पताल में उपचार का संकेत दिया जाता है, जिसमें फोड़े को खोलना और निकालना और उसके बाद जीवाणुरोधी चिकित्सा शामिल है।
क्रोनिक डैक्रियोसिस्टाइटिस, जो लगातार लैक्रिमेशन और आंख के कोने में लगातार सूजन से प्रकट होता है, लैक्रिमल थैली की मात्रा में वृद्धि से भरा होता है। इसकी दीवारों के खिंचाव की विशेषता आंख के नीचे की त्वचा का पतला होना और नीले रंग का दिखना है। आंख की झिल्लियों में संक्रमण की संभावना बढ़ जाती है, जिससे नेत्रश्लेष्मलाशोथ, केराटाइटिस, ब्लेफेराइटिस हो सकता है और मोतियाबिंद का निर्माण हो सकता है।
लैक्रिमल डक्ट स्टेनोसिस (अवरुद्ध आंसू वाहिनी; नासोलैक्रिमल डक्ट रुकावट; लैक्रिमल डक्ट रुकावट; डेक्रियोस्टेनोसिस)
विवरण
आंसू वाहिनी स्टेनोसिस और अपर्याप्तता आंसू वाहिनी का संकुचन है। यह विकार बच्चों और वयस्कों में हो सकता है। नीचे बच्चों (शिशुओं) में आंसू वाहिनी स्टेनोसिस की जानकारी दी गई है।
लैक्रिमल नलिकाएं ऊपरी और निचले लैक्रिमल छिद्रों से निकलने वाली और लैक्रिमल झील को लैक्रिमल थैली से जोड़ने वाली दो संकीर्ण नलिकाओं का सामान्य नाम है।
आंसू वाहिनी स्टेनोसिस के कारण
कुछ बच्चों को दिक्कत होती है सामान्य विकासआंसू नलिकाओं में रुकावट पैदा हो सकती है। नाक में नलिका का निकास एक पतली झिल्ली से ढका हो सकता है।
आंसू वाहिनी स्टेनोसिस के लिए जोखिम कारक
ऐसे कारक जो एक बच्चे में आंसू वाहिनी स्टेनोसिस की संभावना को बढ़ाते हैं:
- समय से पहले जन्म;
- चेहरे या खोपड़ी का असामान्य विकास.
आंसू वाहिनी स्टेनोसिस के लक्षण
यदि किसी बच्चे में इनमें से कोई भी लक्षण है, तो यह आंसू वाहिनी स्टेनोसिस के कारण नहीं, बल्कि अन्य विकारों के कारण हो सकता है। यदि आपके बच्चे में निम्नलिखित में से कोई भी लक्षण हो तो डॉक्टर को बताएं:
- लैक्रिमेशन;
- कभी-कभी आँखों की लाली या जलन;
- आंसू वाहिनी संक्रमण (आंसू थैली की सूजन), जिसके कारण आंखों के आसपास लालिमा, सूजन और मवाद निकलता है;
- आंसू वाहिनी से बादल जैसा या बलगम जैसा स्राव;
- पलक पर पपड़ी;
- आँसुओं में खून.
लैक्रिमल डक्ट स्टेनोसिस का निदान
डॉक्टर आपके बच्चे के लक्षणों और चिकित्सा इतिहास के बारे में पूछेंगे और शारीरिक परीक्षण करेंगे। आपको ऐसे डॉक्टर को दिखाने की आवश्यकता हो सकती है जो बच्चों में आंखों की स्थिति में विशेषज्ञ हो। एक नेत्र चिकित्सक यह देखने के लिए परीक्षण कर सकता है कि डाई फीकी पड़ गई है या नहीं। इससे अवरुद्ध आंसू वाहिनी की उपस्थिति की पुष्टि करने में मदद मिलेगी।
लैक्रिमल डक्ट स्टेनोसिस का उपचार
शिशुओं में, विकार अक्सर जीवन के पहले वर्ष के भीतर अपने आप ठीक हो जाता है। इसका इलाज मालिश या अवरुद्ध आंसू वाहिनी को खोलने से भी किया जा सकता है।
उपचार में शामिल हैं:
- मालिश - डॉक्टर बच्चे की आंख और नाक के बीच, उस क्षेत्र पर हल्का दबाव डाल सकते हैं जहां से आंसू वाहिनी आंख से बाहर निकलती है। यह आँसुओं को नहर से गुजरने में मदद करता है;
- जांच - डॉक्टर इसे खोलने के लिए वाहिनी में एक छोटी जांच डाल सकते हैं। कुछ मामलों में, नहरों को खुला रखने के लिए उन्हें गुब्बारे या स्टेंट से चौड़ा किया जा सकता है;
- सर्जरी - कुछ मामलों में, नहर को खोलने के लिए सर्जरी आवश्यक हो सकती है। सर्जरी के दौरान, रुकावट के कारण को दूर करने के लिए डॉक्टर आंसू वाहिनी में एक छोटा, लचीला उपकरण डालते हैं। इसके बाद डॉक्टर तरल पदार्थ निकाल सकते हैं। रुकावट को दूर करने के लिए लेजर का भी उपयोग किया जा सकता है।
लैक्रिमल डक्ट स्टेनोसिस की रोकथाम
आंसू वाहिनी स्टेनोसिस को रोका नहीं जा सकता। अपने बच्चे की आंखों में संक्रमण होने की संभावना को कम करने के लिए, अपने बच्चे की आंखों को साफ और बलगम से मुक्त रखें।
जब नासोलैक्रिमल वाहिनी अवरुद्ध या संकुचित हो जाती है, तो वयस्कों में एक खतरनाक नेत्र रोग विकसित हो सकता है - डैक्रियोसिस्टाइटिस। उचित निदान और गुणवत्तापूर्ण उपचार के बिना, यह रोग अपरिवर्तनीय परिणामों से भरा होता है, जिससे उन्नत मामलों में रोगी की मृत्यु भी हो सकती है। इसलिए, इस लेख में हम इस बीमारी के सभी पहलुओं, लक्षणों आदि पर विचार करेंगे आधुनिक तरीकेइलाज।
यह क्या है?
डेक्रियोसिस्टाइटिस एक संक्रामक और सूजन संबंधी बीमारी है जो आंख की लैक्रिमल थैली को नुकसान पहुंचाती है। आमतौर पर यह बीमारी 30-60 साल की उम्र के लोगों में सबसे ज्यादा देखी जाती है। महिलाओं में यह रोग संकीर्णता के कारण अधिक बार प्रकट होता है शारीरिक संरचनानासोलैक्रिमल नलिकाएं।
एक नियम के रूप में, वयस्कों में, डैक्रियोसिस्टिटिस का घाव हमेशा एक तरफा होता है।
यह रोग नासोलैक्रिमल नलिका में रुकावट के कारण होता है। परिणामस्वरूप, आंसू द्रव लैक्रिमल थैली में जमा हो जाता है और बाहर प्रवेश नहीं कर पाता है। आंसू द्रव के बहिर्वाह में व्यवधान के कारण, सूक्ष्मजीवों का सक्रिय प्रसार होता है, जिससे सूजन होती है और म्यूकोप्यूरुलेंट डिस्चार्ज का निर्माण होता है।
 वयस्कों में डैक्रियोसिस्टाइटिस का प्रकट होना
वयस्कों में डैक्रियोसिस्टाइटिस का प्रकट होना
वयस्कों में, डेक्रियोसिस्टाइटिस नासोलैक्रिमल वाहिनी के सिकुड़ने और बंद होने के कारण होता है। चैनलों के संकीर्ण होने के कारण द्रव परिसंचरण बाधित होता है। इसके परिणामस्वरूप, आंसू स्राव का ठहराव होता है, जिसमें सूक्ष्मजीव सक्रिय रूप से विकसित होने लगते हैं।
नासोलैक्रिमल वाहिनी के आसपास के ऊतकों की सूजन वायरल या बैक्टीरियल मूल की सूजन संबंधी बीमारियों के परिणामस्वरूप होती है ( श्वासप्रणाली में संक्रमण, क्रोनिक राइनाइटिस, साइनसाइटिस)।
यह रोग निम्न कारणों से भी हो सकता है:

- नाक और कक्षा की हड्डियों का फ्रैक्चर; लैक्रिमल कैनालिकुली की अखंडता की क्षति और व्यवधान; नाक जंतु; आंख में मलबा, धूल और अन्य विदेशी वस्तुओं का प्रवेश।
इसके अलावा, निम्नलिखित कारक रोग की घटना में योगदान कर सकते हैं:
- चयापचय रोग; मधुमेह; कमजोर प्रतिरक्षा तंत्र; एलर्जी; दृश्य खतरों के साथ अंतःक्रिया रसायन; अचानक तापमान में उतार-चढ़ाव.
डैक्रियोसिस्टिटिस के साथ निम्नलिखित नैदानिक अभिव्यक्तियाँ होती हैं:

- लगातार लैक्रिमेशन; आँखों से म्यूकोप्यूरुलेंट स्राव; हाइपरिमिया और लैक्रिमल कारुनकल, कंजंक्टिवा और सेमिलुनर फोल्ड की सूजन; अश्रु थैली की सूजन; पीड़ादायक आँखे; पैल्पेब्रल विदर का संकुचन; शरीर के तापमान में वृद्धि; शरीर का सामान्य नशा।
Dacryocystitis में रोग का तीव्र या जीर्ण रूप हो सकता है। नैदानिक अभिव्यक्तियाँरोग के रूप भिन्न-भिन्न होते हैं।
रोग के तीव्र रूप में, नैदानिक लक्षण स्वयं सबसे स्पष्ट रूप से प्रकट होते हैं।आंसू नलिकाओं की सूजन वाले क्षेत्र में त्वचा की तेज लालिमा और दर्दनाक सूजन हो जाती है। पलक की सूजन के कारण तालु की दरारें बहुत संकीर्ण या पूरी तरह से बंद हो जाती हैं। रोगी को आंखों के क्षेत्र में दर्द, ठंड लगना, बुखार और सिरदर्द का अनुभव हो सकता है।
 डैक्रियोसिस्टाइटिस का उन्नत चरण
डैक्रियोसिस्टाइटिस का उन्नत चरण
रोग के जीर्ण रूप की विशेषता लैक्रिमल थैली के क्षेत्र में लगातार लैक्रिमेशन और सूजन है। इस क्षेत्र पर दबाव डालने पर, लैक्रिमल नहरों से म्यूकोप्यूरुलेंट एक्सयूडेट निकलता है। लैक्रिमल थैली के क्षेत्र में एक सूजा हुआ नियोप्लाज्म बनता है, जो दिखने में एक बीन जैसा दिखता है।जैसे-जैसे यह विकसित होता है, यह सघन रूप से लोचदार हो जाता है।
इस रसौली की गुहा के अंदर मवाद जमा हो जाता है, जो दबाने पर बाहर निकल जाता है। संक्रमण के आगे विकास के साथ, कक्षा का कफ या फिस्टुला हो सकता है।
निदान
रोग की पहचान करने के लिए रोगी की किसी नेत्र रोग विशेषज्ञ से जांच करानी चाहिए। एक नियम के रूप में, इसकी विशेषता के कारण डैक्रियोसिस्टाइटिस का निदान काफी आसानी से किया जाता है नैदानिक लक्षण. जांच के दौरान, डॉक्टर लैक्रिमल थैली के क्षेत्र का बाहरी परीक्षण और स्पर्शन करता है, वेस्ट लैक्रिमल-नाक परीक्षण, इंस्टिलेशन फ्लोरेसिन परीक्षण और लैक्रिमल नलिकाओं की रेडियोग्राफी करता है।
सबसे पहले, नेत्र रोग विशेषज्ञ रोगी की शिकायतों को सुनता है और लैक्रिमल सैक क्षेत्र की बाहरी जांच करता है। इस क्षेत्र को टटोलते समय, लैक्रिमल कैनालिकुली से शुद्ध स्राव निकलना चाहिए।
 सबसे आम तौर पर किया जाने वाला परीक्षण वेस्ट नासोलैक्रिमल परीक्षण है।यह सबसे आम में से एक है निदान तकनीक. इस प्रक्रिया के दौरान, कॉलरगोल या प्रोटारगोल का एक घोल कंजंक्टिवल थैली में डाला जाता है। इन धुंधला पदार्थों का उपयोग लैक्रिमल नहर की धैर्यता निर्धारित करने के लिए किया जाता है। एक रूई या टरण्डम स्वाब को साइनस में डाला जाता है। रंग भरने वाले पदार्थ के निशान टैम्पोन पर 5 मिनट के बाद दिखाई देने चाहिए। पदार्थ के प्रवेश में देरी नाक का छेदया इसकी अनुपस्थिति नासोलैक्रिमल वाहिनी के धैर्य के उल्लंघन का संकेत देती है।
सबसे आम तौर पर किया जाने वाला परीक्षण वेस्ट नासोलैक्रिमल परीक्षण है।यह सबसे आम में से एक है निदान तकनीक. इस प्रक्रिया के दौरान, कॉलरगोल या प्रोटारगोल का एक घोल कंजंक्टिवल थैली में डाला जाता है। इन धुंधला पदार्थों का उपयोग लैक्रिमल नहर की धैर्यता निर्धारित करने के लिए किया जाता है। एक रूई या टरण्डम स्वाब को साइनस में डाला जाता है। रंग भरने वाले पदार्थ के निशान टैम्पोन पर 5 मिनट के बाद दिखाई देने चाहिए। पदार्थ के प्रवेश में देरी नाक का छेदया इसकी अनुपस्थिति नासोलैक्रिमल वाहिनी के धैर्य के उल्लंघन का संकेत देती है।
संपूर्ण लैक्रिमल जल निकासी प्रणाली की सहनशीलता की डिग्री, साथ ही विस्मृति के क्षेत्रों का स्तर और स्थानीयकरण, कंट्रास्ट रेडियोग्राफी का उपयोग करके निर्धारित किया जाता है। इसके दौरान निदान विधिआयोडोलिपोल के घोल का उपयोग किया जाता है।
यदि डैक्रियोसिस्टिटिस के माइक्रोबियल रोगजनकों की पहचान करना आवश्यक है, तो बैक्टीरियोलॉजिकल कल्चर किया जाता है।
निदान को स्पष्ट करने के लिए, रोगी को एक ओटोलरींगोलॉजिस्ट द्वारा एक अतिरिक्त परीक्षा से गुजरना होगा। एक नियम के रूप में, एक ओटोलरीन्गोलॉजिस्ट डेक्रियोसिस्टिटिस के लिए राइनोस्कोपी करता है। रोगी को दंत चिकित्सक, ट्रॉमेटोलॉजिस्ट, न्यूरोलॉजिस्ट या न्यूरोसर्जन से परामर्श लेने की भी आवश्यकता हो सकती है।

एक नियम के रूप में, यदि डैक्रियोसिस्टिटिस जटिलताओं के बिना है, तो ठीक होने का पूर्वानुमान अनुकूल है। डैक्रियोसिस्टिटिस का उपचार, सबसे पहले, रोग के रूप और इसकी घटना के कारणों पर निर्भर करता है।
डैक्रियोसिस्टाइटिस की उपचार प्रक्रिया को आम तौर पर दो भागों में विभाजित किया जाता है:
- नासोलैक्रिमल नहर की सहनशीलता की बहाली; सूजनरोधी चिकित्सा.
वयस्कों में डैक्रियोसिस्टिटिस का इलाज करते समय, कीटाणुनाशक समाधानों के साथ नासोलैक्रिमल वाहिनी को धोना और जीवाणुरोधी बूंदों और मलहम का उपयोग किया जाता है।
नासोलैक्रिमल कैनाल की सहनशीलता को बहाल करने के लिए बौगीनेज सबसे आम, सौम्य तरीका है। इस प्रक्रिया के दौरान, एक विशेष कठोर जांच (बुगी) का उपयोग करके नासोलैक्रिमल नहर की रुकावट को भौतिक रूप से हटा दिया जाता है।
प्रारंभ में, डैक्रियोसिस्टिटिस से पीड़ित रोगियों को एन्हांसमेंट निर्धारित किया जाता है जीवाणुरोधी उपचार, कन्नी काटना संक्रामक जटिलताएँ. यह आवश्यक है क्योंकि डैक्रियोसिस्टिटिस के साथ एन्सेफलाइटिस या मस्तिष्क फोड़ा के शुद्ध रूप की संभावना होती है।
 बुढ़ापे में डेक्रियोसिस्टाइटिस
बुढ़ापे में डेक्रियोसिस्टाइटिस
रोग के तीव्र रूप का उपचार अस्पताल में किया जाता है। एक नियम के रूप में, इस मामले में, इंट्रामस्क्युलर इंजेक्शन निर्धारित हैं। बेन्ज़ाइलपेन्सिलीन सोडियम लवण (दिन में 3-4 बार) या मौखिक प्रशासन टेट्रासाइक्लिन(दिन में 4 बार), सल्फ़ैडिमेज़िना(दिन में 4 बार)।
यदि लैक्रिमल थैली में फोड़ा बन गया है, तो इसे त्वचा के माध्यम से खोला जाता है। फोड़े को खोलने से पहले प्रणालीगत विटामिन थेरेपी और यूएचएफ थेरेपी की जाती है। खोलने के बाद, घाव को सूखा दिया जाता है और एंटीसेप्टिक घोल से धोया जाता है। फ़्यूरासिलिन, डाइऑक्साइडिन, हाइड्रोजन पेरोक्साइड. संक्रमण के आगे विकास को रोकने के लिए, जीवाणुरोधी बूंदों को नेत्रश्लेष्मला गुहा में डाला जाता है ( लेवोमाइसेटिन, मिरामिस्टिन, सोडियम सल्फासिल, जेंटामाइसिन) और जीवाणुरोधी मलहम ( एरिथ्रोमाइसिन, टेट्रासाइक्लिन, फ्लोक्सल).
स्थानीय उपचार के अलावा, दवाओं के साथ प्रणालीगत जीवाणुरोधी चिकित्सा की जाती है विस्तृत श्रृंखलाकार्रवाई. इस प्रयोजन के लिए, सेफलोस्पोरिन, एमिनोग्लाइकोसाइड्स और पेनिसिलिन का उपयोग किया जाता है।
डेक्रियोसिस्टाइटिस के उन्नत रूपों में, जब मानक दवा उपचार अप्रभावी होता है, डैक्रियोसिस्टोप्लास्टीया ।
एंडोस्कोपिक डेक्रियोसिस्टोरिनोस्टॉमी
 एंडोस्कोपिक डेक्रियोसिस्टोरिनोस्टॉमीयह एक शल्य चिकित्सा प्रक्रिया है जिसका उपयोग वयस्कों में डैक्रियोसिस्टाइटिस के इलाज के लिए किया जाता है। ऑपरेशन को करने के लिए विशेष आधुनिक न्यूनतम इनवेसिव उपकरण का उपयोग किया जाता है। Dacryocystorhinostomy केवल उन रोगियों पर की जा सकती है जिनके पास नहीं है एलर्जी की प्रतिक्रियासंवेदनाहारी औषधियों के लिए. ऑपरेशन के दौरान, एक विशेष लचीली ट्यूब को आंसू वाहिनी में डाला जाता है - एक सूक्ष्म कैमरे के साथ एक एंडोस्कोप। अवरुद्ध आंसू वाहिनी में चीरा लगाने के लिए एंडोस्कोप का उपयोग किया जाता है। सर्जरी के बाद पुनर्वास अवधि 6-8 दिन है। कॉर्निया की सूजन से बचने के लिए, वह एंटीबायोटिक दवाओं का एक कोर्स निर्धारित करते हैं। इस ऑपरेशन का लाभ यह है कि इससे चेहरे पर त्वचा के निशान दिखाई नहीं देते या आंसू नलिकाओं को कोई नुकसान नहीं होता।
एंडोस्कोपिक डेक्रियोसिस्टोरिनोस्टॉमीयह एक शल्य चिकित्सा प्रक्रिया है जिसका उपयोग वयस्कों में डैक्रियोसिस्टाइटिस के इलाज के लिए किया जाता है। ऑपरेशन को करने के लिए विशेष आधुनिक न्यूनतम इनवेसिव उपकरण का उपयोग किया जाता है। Dacryocystorhinostomy केवल उन रोगियों पर की जा सकती है जिनके पास नहीं है एलर्जी की प्रतिक्रियासंवेदनाहारी औषधियों के लिए. ऑपरेशन के दौरान, एक विशेष लचीली ट्यूब को आंसू वाहिनी में डाला जाता है - एक सूक्ष्म कैमरे के साथ एक एंडोस्कोप। अवरुद्ध आंसू वाहिनी में चीरा लगाने के लिए एंडोस्कोप का उपयोग किया जाता है। सर्जरी के बाद पुनर्वास अवधि 6-8 दिन है। कॉर्निया की सूजन से बचने के लिए, वह एंटीबायोटिक दवाओं का एक कोर्स निर्धारित करते हैं। इस ऑपरेशन का लाभ यह है कि इससे चेहरे पर त्वचा के निशान दिखाई नहीं देते या आंसू नलिकाओं को कोई नुकसान नहीं होता।
बैलून डेक्रियोसाइटोप्लास्टी
ज्यादातर मामलों में, बैलून डेक्रियोसिस्टोप्लास्टी का उपयोग किया जाता है।यह एक सुरक्षित ऑपरेशन है जिसे 1 वर्ष से अधिक उम्र के बच्चों पर भी किया जा सकता है। ऑपरेशन के दौरान, आंख के कोने के माध्यम से नासोलैक्रिमल नहर में एक विशेष पतला कंडक्टर डाला जाता है, जो तरल से भरे सूक्ष्म विस्तार वाले गुब्बारे से सुसज्जित होता है। नासोलैक्रिमल नहर के अवरुद्ध क्षेत्र में, गुब्बारा फैलता है और दबाव का उपयोग करके वाहिनी को खोलता है और फिर नहर से बाहर निकाल दिया जाता है। प्रक्रिया स्थानीय संज्ञाहरण के तहत की जाती है। ऑपरेशन के बाद, एंटीबायोटिक दवाओं का एक कोर्स और उपयोग आंखों में डालने की बूंदेंसंक्रमण के विकास से बचने के लिए.

जटिलताओं
डैक्रियोसिस्टाइटिस एक खतरनाक बीमारी है, क्योंकि अगर इसका इलाज न किया जाए तो यह विभिन्न जटिलताओं का कारण बन सकती है।
विशेष रूप से खतरनाक जीर्ण रूपरोग।ऐसे में आंख की अन्य झिल्लियों में संक्रमण संभव है। सहवर्ती रोग विकसित होने की संभावना है - ब्लेफेराइटिस, नेत्रश्लेष्मलाशोथ, केराटाइटिस. क्रोनिक डैक्रियोसिस्टाइटिस के आगे विकास के साथ, कॉर्निया प्रभावित होता है और एक प्युलुलेंट अल्सर बनता है। कॉर्नियल अल्सर की घटना के परिणामस्वरूप, बाद में मोतियाबिंद विकसित हो सकता है, जो न केवल एक कॉस्मेटिक दोष बन सकता है, बल्कि दृष्टि की गुणवत्ता को भी कम कर सकता है।
अल्सर के आगे विकास से एंडोफथालमिटिस भी हो सकता है, जो आंख की आंतरिक संरचनाओं की सूजन की विशेषता है।
 एक महत्वपूर्ण जटिलता जीवन-घातक बीमारियों का विकास हो सकती है जिससे रोगी में विकलांगता या मृत्यु हो सकती है:
एक महत्वपूर्ण जटिलता जीवन-घातक बीमारियों का विकास हो सकती है जिससे रोगी में विकलांगता या मृत्यु हो सकती है:
- सेप्सिस; कक्षीय कफ; कक्षीय शिराओं का थ्रोम्बोफ्लेबिटिस; कैवर्नस साइनस का घनास्त्रता; मेनिन्जेस और मस्तिष्क के ऊतकों की सूजन।
रोकथाम
डैक्रियोसिस्टाइटिस को रोकने के लिए, आंखों और ईएनटी अंगों की सूजन संबंधी बीमारियों का तुरंत इलाज करना आवश्यक है, साथ ही आंखों की क्षति और विदेशी निकायों से बचना आवश्यक है। डैक्रियोसिस्टाइटिस का समय पर निदान और उपचार से यह संभव है पूर्ण पुनर्प्राप्तिगंभीर परिणामों के बिना.
लेंस पहनते समय असुविधा क्यों होती है, इसके बारे में यह लेख पढ़ें।
डेक्रियोसिस्टाइटिस है खतरनाक बीमारीवयस्कों में आंखें, जिससे गंभीर जटिलताएं हो सकती हैं। ऐसी ही एक बीमारी है टेम्पोरल आर्टेराइटिस, जिससे हो सकती है बड़े परिणामगलत निदान और क्लिनिक में असामयिक यात्रा के मामले में। इसलिए, सही, समय पर उपचार करना आवश्यक है और निश्चित रूप से, निवारक उपायइस बीमारी की रोकथाम के लिए. इस बीमारी से बचाव के कई तरीके हैं, जैसे मालिश, आंखों के व्यायाम, योग।
स्रोत:
http://eyesdocs. ru/zabolevania/dakriocistit/u-vzroslyx-lechenie. एचटीएमएल
लैक्रिमल कैनाल का स्टेनोसिस एक ऐसा निदान है जो नवजात शिशुओं में काफी आम है। अन्यथा, इस स्थिति को "स्टैंडिंग टियर" कहा जाता है, क्योंकि नहर में रुकावट के कारण, आंसू द्रव का प्राकृतिक बहिर्वाह नहीं होता है। हमारे मामले में, समस्या वंशानुगत निकली - लगभग 30 साल पहले, मेरे माता-पिता को भी इसी तरह के निदान का सामना करना पड़ा था, जो मुझे तीन महीने की उम्र में किया गया था। इसलिए, जब मेरी बेटी की आँखों से पानी आने लगा, तो मुझे घबराने की कोई वजह नहीं थी, क्योंकि सबसे ज्यादा संभावित कारणपहले से ही ज्ञात था.
मैंने देखा कि लगभग तीसरे दिन प्रसूति अस्पताल में रहने के दौरान ही बच्चे की बायीं आंख से रिसाव शुरू हो गया। नियोनेटोलॉजिस्ट ने फैसला किया कि इसका कारण यह था कि त्वचा के कण वहां पहुंच गए थे। ठीक इसी समय, मेरी बेटी की सूखी त्वचा छिलने लगी, जिसकी ऊपरी परत पूरी तरह से निकल जानी चाहिए थी, इसलिए सिद्धांत बहुत हद तक सही हो सकता है। हमें अपनी आँखों को बार-बार उबले हुए पानी से धोने की सलाह दी गई और कुछ दिनों के बाद हमें घर भेज दिया गया।
लेकिन नियमित कुल्ला करने से कोई प्रभाव नहीं पड़ा, और जब डॉक्टर छुट्टी के बाद हमारे पास आए, तो दोनों आँखों से पानी आने लगा और यहाँ तक कि सड़ने भी लगा। हमें आंखों को साफ करने के लिए बूंदें और कैमोमाइल का काढ़ा या फुरेट्सिलिन का कमजोर समाधान निर्धारित किया गया था, क्योंकि वे कथित तौर पर प्रसूति अस्पताल में संक्रमित थे। एक सप्ताह बाद, सभी सिफ़ारिशों का पालन करने के बावजूद, चीजें बेहतर नहीं हुईं, बल्कि, इसके विपरीत, और जब तक डॉक्टर दोबारा हमारे पास आये, तब तक आँखें पहले से ही काफी ख़राब हो चुकी थीं।
परिणामस्वरूप, लिसा को दो और प्रकार की आई ड्रॉप दी गईं, जिनमें से एक एंटीबायोटिक थी। स्थिति में थोड़ा सुधार हुआ, लेकिन मेरी आँखों से पानी बहता रहा। यह संदेह कि संक्रमण कोई कारण नहीं है, बल्कि एक परिणाम है, तेजी से पुष्ट होता गया।
बूँदें और मालिश
हमने एक नवजात शिशु रोग विशेषज्ञ से मुलाकात के एक महीने बाद ही एक नेत्र रोग विशेषज्ञ को देखा। डॉक्टर ने अंततः निदान किया और 2 और प्रकार की बूंदें और आंसू वाहिनी की मालिश निर्धारित की। 4 सप्ताह के बाद एक अनुवर्ती यात्रा निर्धारित की गई थी।
मेरी बेटी की बूँदें काम नहीं कर रही थीं; उन्होंने केवल उसकी आँखों में और भी अधिक सूजन और पपड़ी बना दी। एकमात्र चीज जो वास्तव में काम करती थी वह कैमोमाइल काढ़े से धोना था, जो डर के विपरीत, सूखापन या जलन पैदा नहीं करता था।
उन्होंने वास्तव में मुझे यह नहीं दिखाया कि मालिश कैसे करनी है, क्योंकि नेत्र रोग विशेषज्ञ ने बच्चे को छूने से इनकार कर दिया था, और, जैसा कि बाद में पता चला, मैंने उसके मौखिक स्पष्टीकरण को अपने तरीके से समझा। इसके अलावा, हासिल करने के लिए सकारात्मक परिणामप्रक्रिया को दिन में 6 बार दोहराना पड़ता है, जिसके बारे में वे मुझे बताना भी भूल गए।
अंत में, निःसंदेह, एक महीने में कुछ भी महत्वपूर्ण परिवर्तन नहीं हुआ। हमने संक्रमण ठीक कर लिया, लेकिन आँखों से पानी बहता रहा, जिसका मतलब है कि नई सूजन केवल समय की बात थी। दूसरी बार हम भाग्यशाली थे कि हमें एक अन्य विशेषज्ञ के पास जाने का मौका मिला जिसने परामर्श के लिए अधिक जिम्मेदारी से संपर्क किया। मेरी बेटी को एक और बूंद दी गई, और अंततः मुझे वह मिल गई। विस्तृत निर्देशमसाज कैसे करें. अगली यात्रा 3 महीने की उम्र में होने वाली थी।

मैंने ईमानदारी से निर्धारित नियमितता के साथ लगाने, कुल्ला करने और मालिश करने की कोशिश की। लेकिन समस्या यह थी लिसा जितनी बड़ी होती गई, वह इन सभी जोड़तोड़ों को उतना ही अधिक नकारात्मक रूप से समझने लगी. कुछ बिंदु पर, मुझे एहसास हुआ कि मैं अकेले इसका सामना नहीं कर सकता। मेरी बेटी ने अपना सिर घुमाया, मेरे हाथ पकड़ लिए और चिल्लाने लगी। उसे दर्द नहीं हो रहा था, उसने बस अपनी आँखें धोने, मालिश करने, अपनी नाक या कान साफ करने की कोशिश की और चिल्लाने और संघर्ष करने लगी। अब यह सब 4 हाथों से करना पड़ता था, और परिणामस्वरूप, दिन में 6 बार की कोई बात ही नहीं होती थी।
नेत्र रोग विशेषज्ञ का दौरा और नई नियुक्तियाँ
जब लिसा 3 महीने की थी, तो बाहर ठंड हो गई और उसकी आँखें गंभीर रूप से संक्रमित हो गईं, इसलिए उसे सुबह उन्हें अच्छी तरह से धोना पड़ा, अन्यथा बच्चे के लिए अपनी पलकें खोलना मुश्किल हो जाता। नेत्र रोग विशेषज्ञ के पास एक निर्धारित यात्रा के दौरान, डॉक्टर ने हमें बच्चों के अस्पताल में परामर्श के लिए रेफरल दिया और अधिक बूंदें निर्धारित कीं।
सामान्य तौर पर, जिन 5 महीनों के दौरान मैं अपनी बेटी की आंखों का इलाज कर रहा था, हम ओफ्थाल्मोफेरॉन, लेवोमेसिटिन, टोब्रेक्स, ओकामेस्टिन और आधा दर्जन अन्य दवाएं देने में कामयाब रहे, लेकिन एकमात्र चीज जिसने वास्तव में मदद की वह थी भारत में बनी टोब्रिस ड्रॉप्स।
उन्हें फार्मेसियों में ढूंढना काफी मुश्किल हो गया; उन्होंने हर जगह टोब्रेक्स की पेशकश की, क्योंकि उनमें एक ही चीज़ होती है सक्रिय पदार्थ. हालाँकि, टोब्रेक्स ने स्थिति को और खराब कर दिया, और टोब्रिस ने 3 दिनों से भी कम समय में समस्या से निपट लिया। इसके अलावा, उपचार प्रक्रिया के दौरान (और शायद प्रचुरता के कारण)। शुद्ध स्राव) दाहिनी आंख पर, आंसू नलिका अंततः साफ हो गई।
अगले महीने के अंत में ही बच्चों के अस्पताल में नेत्र रोग विशेषज्ञ के साथ अपॉइंटमेंट लेना संभव था. इस पूरे समय में, मैं नियमित रूप से अपनी आँखें धोता रहा और जब भी संभव हो मालिश करता रहा, लेकिन मेरी बायीं आँख से पानी बहता रहा - नहर में रुकावट अभी भी स्पष्ट थी।
अस्पताल में मेरा दौरा थोड़ा उलझन भरा था, और यह लाइन में इंतजार करने या कर्मचारियों के खराब रवैये के बारे में नहीं है; उस संबंध में, सब कुछ अपेक्षाकृत अच्छा था। हमें एक नेत्र रोग विशेषज्ञ ने देखा जो स्पष्ट रूप से मुझसे छोटा था, उसने हर चीज को ध्यान से देखा, महसूस किया, दोनों आंखों में नहरों का स्टेनोसिस देखा (हालांकि वास्तव में उस समय यह केवल बाईं ओर था) और नुस्खे बनाए।

मालिश करें, एक और नई बूंदें टपकाएं (मैं इस तथ्य से आश्चर्यचकित था कि कुछ ऐसा है जिसे हमने अभी तक नहीं गिराया है) और एक सप्ताह में अनुवर्ती नियुक्ति के लिए आएं। बेशक, रिसेप्शनिस्ट ने उदासीन थकान के साथ मेरी ओर देखा और कहा कि दिसंबर के अंत तक किसी नेत्र रोग विशेषज्ञ के साथ कोई नियुक्ति नहीं होगी।
सच कहूँ तो, जब मैंने डॉक्टर को यह जानकारी बताई और पूछा कि क्या करना है, तो उसने हमें शुल्क के लिए अपॉइंटमेंट लेने के लिए नहीं भेजा, बल्कि प्रबंधक के पास यह जानने के लिए गई कि क्या करना है। जब हम उत्तर की प्रतीक्षा कर रहे थे, हम एक ईएनटी विशेषज्ञ से मिलने में भी कामयाब रहे, जिसका परामर्श एक नेत्र रोग विशेषज्ञ के साथ निगरानी जारी रखने के लिए आवश्यक था। परिणामस्वरूप, मुझे सूचित किया गया कि यह दिसंबर की शुरुआत में काम करना शुरू कर देगा नये डॉक्टरजिसके लिए रजिस्ट्रेशन एक सप्ताह में शुरू हो जाएगा।
परिणामस्वरूप, लगभग 10 दिनों के बाद हम अनुवर्ती नियुक्ति के लिए गए। लोमड़ी की सावधानीपूर्वक जांच की गई (इस बार उन्होंने केवल एक नहर का स्टेनोसिस देखा), पिछले उपचार प्रयासों पर चर्चा की गई और सर्जरी का सुझाव दिया गया। मैं सहमत।
संपादकीय राय
ऐलेना कलिता
पत्रिका संपादक
यदि किसी बीमार बच्चे के प्रति माता-पिता के कार्य उसके ठीक होने के उद्देश्य से काम करते हैं, तो वे सही हैं।
नहर जांच अभियान - क्या यह चिंता का विषय है?
लैक्रिमल कैनाल की जांच आमतौर पर तीन महीने से एक साल की उम्र में की जाती है (लिसा पहले से ही 5.5 महीने की थी)। स्थानीय एनेस्थेसिया के तहत किए गए ऑपरेशन के दौरान, लैक्रिमल वाहिनी में एक जांच डाली जाती है, जो इसे कवर करने वाली फिल्म को छेदती है, जिसके बाद नहर को एक कीटाणुनाशक समाधान के साथ उदारतापूर्वक धोया जाता है। ऑपरेशन की अवधि केवल 5-10 मिनट है।
मुझे नहीं लगता कि सर्जरी हमेशा किसी स्थिति से बाहर निकलने का सबसे अच्छा तरीका है, और मुझे इस बात की भी खुशी है कि हमारे देश में डॉक्टरों ने आखिरकार यह मानना शुरू कर दिया है कि सबसे अच्छी सर्जरी वह है जिसे टाला गया था। लेकिन इस मामले में, मैंने सभी फायदे और नुकसान पर विचार किया और जांच के पक्ष में फैसला किया। मेरी राय काफी हद तक इस तथ्य से प्रभावित थी कि मैं खुद एक बच्चे के रूप में इसी तरह के हस्तक्षेप से गुजरा था, जो मेरे लिए अपेक्षाकृत दर्द रहित और बिना किसी परिणाम के था।
कैसे बड़ा बच्चा, इस तरह के जोड़-तोड़ करने से वह जितना अधिक तनाव का अनुभव करता है, इसलिए मैं कुछ और महीनों तक इंतजार करने के लिए तैयार नहीं था, अपनी बेटी को मालिश के रूप में दैनिक निष्पादन के अधीन करना (याद रखें, दिन में 6 बार!) और जोखिम नया संक्रमण, और इसलिए एंटीबायोटिक्स ले रहे हैं।
हालांकि सर्जरी हमेशा एक जोखिम होती है। इस मामले में, चिकित्सा त्रुटियों के परिणामस्वरूप, रक्तस्राव, सूजन या घाव हो सकता है, साथ ही बार-बार जांच की आवश्यकता भी हो सकती है।

मेरे एक अच्छे मित्र की भतीजी के लिए, माता-पिता स्वयं चैनल साफ़ करने में सक्षम थे। इसमें 7 महीने का सक्रिय कार्य लगा।
जांच करने से पहले, हमें 2 रक्त परीक्षण करने थे, बाल रोग विशेषज्ञ (या नियोनेटोलॉजिस्ट) से प्रमाण पत्र लेना था और बच्चों के क्लिनिक से नेत्र रोग विशेषज्ञ से रेफरल लेना था। ऐसा तब तक है जब तक कि आप सभी प्रकार के दस्तावेज़ों की फोटोकॉपी के पूरे ढेर की गिनती न कर लें। ऑपरेशन के दिन, हमें सुबह 9 बजे तक सिटी सेंटर में अस्पताल पहुंचना था, इसलिए हमने टैक्सी ली और ट्रैफिक जाम के डर से, बहुत पहले पहुंच गए। डॉक्टर और 20 मिनट देर से आये। इस प्रक्रिया में वास्तव में 5 मिनट से अधिक का समय नहीं लगा।. लोमड़ी को मुझसे छीन लिया गया, कार्यालय ले जाया गया और लगभग तुरंत ही चिल्लाते हुए वापस लौट आई, लेकिन बिल्कुल सुरक्षित। उन्होंने सूजन के कारण नहर को फिर से बंद होने से बचाने के लिए दिन में 3 बार नाक की नियमित बूंदों और प्रचुर मात्रा में नाक को धोने की सलाह दी।