पिछले 10 वर्षों में, इडियोपैथिक वेंट्रिकुलर टैचीकार्डिया वाले कुछ रोगियों में क्यूटी अंतराल में कमी की उपस्थिति के बारे में प्रकाशन सामने आए हैं। यह ज्ञात है कि इस सिंड्रोम के दो रूप हैं: 1) स्थायी; 2) क्षणिक. दूसरा रूप हृदय गति में कमी के कारण प्रकट होता है, जबकि पहला रूप हृदय गति से प्रभावित नहीं होता है।
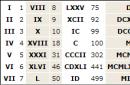
वर्तमान में, लघु क्यूटी (छवि 30) के निदान के लिए एक मानदंड के रूप में 300 एमएस या उससे कम के सही क्यूटी अंतराल की अवधि का उपयोग करने का प्रस्ताव है। ऐसे रोगियों में नैदानिक अभिव्यक्तियाँ धड़कन की भावना, हृदय कार्य में रुकावट, चक्कर आना, बेहोशी, साथ ही बहुत कम उम्र से शुरू होने वाली कम उम्र में अचानक मृत्यु के मामलों की परिवार में उपस्थिति की विशेषता है। बचपन(जीवन के प्रथम वर्ष के दौरान)। यह रोग पुरुषों और महिलाओं में होता है और ऑटोसोमल प्रमुख तरीके से विरासत में मिला है।
क्यूटी अंतराल का क्षणिक छोटा होना न केवल आनुवंशिक विकारों के कारण हो सकता है, बल्कि अन्य कारणों से भी हो सकता है (हाइपरथर्मिया, रक्त प्लाज्मा में कैल्शियम या पोटेशियम के स्तर में वृद्धि, एसिडोसिस, बिगड़ा हुआ स्वायत्त स्वर)। तंत्रिका तंत्र). इसलिए, लघु क्यूटी अंतराल सिंड्रोम का निदान करते समय, इसकी द्वितीयक प्रकृति को बाहर करना आवश्यक है।
ऐसे रोगियों के परिवार के सदस्यों के बीच आनुवंशिक अध्ययन अभी भी बहुत सीमित हैं। प्रारंभिक साक्ष्य बताते हैं कि आनुवंशिक विकार परिवारों के बीच भिन्न-भिन्न होने की संभावना है। विशेष रूप से, आर. ब्रुगाडा एट अल द्वारा एक अध्ययन में। 2 प्रकार के उत्परिवर्तन की पहचान की गई है जो पोटेशियम आयनों (Ikr चैनल HERG) के परिवहन को नियंत्रित करने वाले हृदय चैनल में निहित अमीनो एसिड की संरचना में परिवर्तन का कारण बनते हैं। इस उत्परिवर्तन से आयन धारा Ikr में व्यवधान होता है, जो क्रिया क्षमता की अवधि और दुर्दम्य अवधि की अवधि में विविधता का कारण बनता है।
ऐसे रोगियों में आणविक आनुवंशिक विकार निलय और अटरिया में स्थानीयकृत होते हैं। इसलिए, वे वेंट्रिकुलर और सुप्रावेंट्रिकुलर अतालता दोनों का अनुभव करते हैं।
छोटे क्यूटी अंतराल वाले रोगियों की जांच करते समय, हृदय में कोई संरचनात्मक परिवर्तन नहीं पाया जाता है। हृदय के एक इलेक्ट्रोफिजियोलॉजिकल अध्ययन के दौरान, सभी रोगियों में अटरिया और निलय में दुर्दम्य अवधि का छोटा होना निर्धारित किया जाता है, और उनमें से कुछ में वेंट्रिकुलर फाइब्रिलेशन के लिए सीमा में कमी की उपस्थिति स्थापित की जाती है।
ऐसे परिवारों के सदस्यों में, रोग की नैदानिक अभिव्यक्तियाँ तेजी से भिन्न हो सकती हैं और केवल चक्कर आने की भावना की उपस्थिति तक ही सीमित होती हैं; उनमें से कुछ को बेहोशी की स्थिति का अनुभव होता है, जो कुछ मामलों में अचानक मृत्यु में समाप्त हो जाती है।
शॉर्ट क्यूटी सिंड्रोम के निदान मानदंड:
- क्यूटी अंतराल अवधि 3300 एमएस (चित्र 30);
- कम उम्र में परिवार में अचानक मृत्यु के मामले;
- कुछ परिवार के सदस्यों में लघु क्यूटी अंतराल की उपस्थिति;
- अटरिया और निलय की दुर्दम्य अवधि का छोटा होना, इंट्राकार्डियक पेसिंग का उपयोग करके पता लगाया गया;
- क्रमादेशित कार्डियक पेसिंग के दौरान एट्रियल और वेंट्रिकुलर फाइब्रिलेशन के लिए सीमा को कम करना।
क्यूटी अंतराल औसत व्यक्ति को बहुत कुछ नहीं बताता है, लेकिन यह डॉक्टर को रोगी की हृदय स्थिति के बारे में बहुत कुछ बता सकता है। निर्दिष्ट अंतराल के मानदंड का अनुपालन इलेक्ट्रोकार्डियोग्राम (ईसीजी) के विश्लेषण के आधार पर निर्धारित किया जाता है।
विद्युत कार्डियोग्राम के मूल तत्व
इलेक्ट्रोकार्डियोग्राम हृदय की विद्युत गतिविधि की रिकॉर्डिंग है। हृदय की मांसपेशियों की स्थिति का आकलन करने की यह विधि लंबे समय से ज्ञात है और इसकी सुरक्षा, पहुंच और सूचना सामग्री के कारण व्यापक है।
इलेक्ट्रोकार्डियोग्राफ़ कार्डियोग्राम को विशेष कागज़ पर रिकॉर्ड करता है, जो 1 मिमी चौड़ी और 1 मिमी ऊँची कोशिकाओं में विभाजित होता है। 25 मिमी/सेकेंड की पेपर गति पर, प्रत्येक वर्ग की भुजा 0.04 सेकंड के अनुरूप होती है। 50 मिमी/सेकेंड की पेपर गति भी अक्सर पाई जाती है।
एक विद्युत कार्डियोग्राम में तीन मूल तत्व होते हैं:
- दाँत;
- खंड;
- अंतराल.
स्पाइक एक प्रकार का शिखर है जो लाइन ग्राफ़ पर ऊपर या नीचे जाता है। ईसीजी छह तरंगें (पी, क्यू, आर, एस, टी, यू) रिकॉर्ड करता है। पहली लहर अटरिया के संकुचन को संदर्भित करती है, आखिरी लहर हमेशा ईसीजी पर मौजूद नहीं होती है, इसलिए इसे आंतरायिक कहा जाता है। क्यू, आर, एस तरंगें दिखाती हैं कि हृदय के निलय कैसे सिकुड़ते हैं। टी तरंग उनके विश्राम की विशेषता बताती है।
एक खंड आसन्न दांतों के बीच एक सीधी रेखा खंड है। अंतराल एक खंड के साथ एक दांत हैं।
हृदय की विद्युत गतिविधि को चिह्नित करने के लिए, पीक्यू और क्यूटी अंतराल सबसे महत्वपूर्ण हैं।
- पहला अंतराल वह समय है जो उत्तेजना को अटरिया और एट्रियोवेंट्रिकुलर नोड (इंटरएट्रियल सेप्टम में स्थित हृदय की चालन प्रणाली) से वेंट्रिकुलर मायोकार्डियम तक यात्रा करने में लगता है।
- क्यूटी अंतराल कोशिकाओं के विद्युत उत्तेजना (विध्रुवण) और आराम की स्थिति (पुनर्ध्रुवीकरण) में लौटने की प्रक्रियाओं के संयोजन को दर्शाता है। इसलिए, क्यूटी अंतराल को इलेक्ट्रिकल वेंट्रिकुलर सिस्टोल कहा जाता है।
ईसीजी विश्लेषण में क्यूटी अंतराल की लंबाई इतनी महत्वपूर्ण क्यों है? इस अंतराल के मानदंड से विचलन हृदय के निलय के पुनर्ध्रुवीकरण की प्रक्रियाओं में व्यवधान को इंगित करता है, जिसके परिणामस्वरूप गंभीर विफलताएं हो सकती हैं। हृदय दर, उदाहरण के लिए, पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया। यह घातक वेंट्रिकुलर अतालता का नाम है, जिससे रोगी की अचानक मृत्यु हो सकती है।
सामान्य अंतराल अवधिक्यूटी0.35-0.44 सेकंड के भीतर है.
क्यूटी अंतराल की लंबाई कई कारकों के आधार पर भिन्न हो सकती है। मुख्य हैं:
- आयु;
- हृदय दर;
- तंत्रिका तंत्र की स्थिति;
- शरीर में इलेक्ट्रोलाइट संतुलन;
- दिन के समय;
- रक्त में कुछ दवाओं की उपस्थिति।
यदि निलय के विद्युत सिस्टोल की अवधि 0.35-0.44 सेकंड से अधिक हो जाती है, तो डॉक्टर के पास हृदय में रोग प्रक्रियाओं की घटना के बारे में बात करने का कारण है।
लांग क्यूटी सिंड्रोम
रोग के दो रूप हैं: जन्मजात और अधिग्रहित।
 पैरॉक्सिस्मल वेंट्रिकुलर टैचीकार्डिया के लिए ईसीजी
पैरॉक्सिस्मल वेंट्रिकुलर टैचीकार्डिया के लिए ईसीजी पैथोलॉजी का जन्मजात रूप
यह एक ऑटोसोमल प्रमुख तरीके से विरासत में मिला है (माता-पिता में से एक बच्चे को दोषपूर्ण जीन पारित करता है) और एक ऑटोसोमल रिसेसिव प्रकार (दोनों माता-पिता में दोषपूर्ण जीन होता है) से विरासत में मिला है। दोषपूर्ण जीन आयन चैनलों के कामकाज को बाधित करते हैं। विशेषज्ञ इस जन्मजात विकृति को चार प्रकारों में वर्गीकृत करते हैं।
- रोमानो-वार्ड सिंड्रोम. सबसे आम घटना 2000 जन्मों में लगभग एक बच्चा है। यह वेंट्रिकुलर संकुचन की अप्रत्याशित दर के साथ टॉरसेड्स डी पॉइंट्स के लगातार हमलों की विशेषता है।
पैरॉक्सिज्म अपने आप दूर हो सकता है, या यह अचानक मृत्यु के साथ वेंट्रिकुलर फाइब्रिलेशन में विकसित हो सकता है।
किसी हमले के लिए निम्नलिखित लक्षण विशिष्ट हैं:
- पीली त्वचा;
- तेजी से साँस लेने;
- आक्षेप;
- होश खो देना।
रोगी के लिए शारीरिक गतिविधि वर्जित है। उदाहरण के लिए, बच्चों को शारीरिक शिक्षा पाठों से छूट दी गई है।
रोमानो-वार्ड सिंड्रोम का इलाज दवा और सर्जरी से किया जाता है। पर औषधीय विधिडॉक्टर बीटा-ब्लॉकर्स की अधिकतम स्वीकार्य खुराक निर्धारित करता है। हृदय की चालन प्रणाली को ठीक करने या कार्डियोवर्टर-डिफाइब्रिलेटर स्थापित करने के लिए सर्जिकल हस्तक्षेप किया जाता है।
- जर्वेल-लैंग-नील्सन सिंड्रोम। पिछले सिंड्रोम जितना सामान्य नहीं है। इस मामले में हम देखते हैं:
- क्यूटी अंतराल का अधिक ध्यान देने योग्य विस्तार;
- वेंट्रिकुलर टैचीकार्डिया के हमलों की आवृत्ति में वृद्धि, जिससे मृत्यु हो सकती है;
- जन्मजात बहरापन.
मुख्य रूप से प्रयोग किया जाता है शल्य चिकित्सा पद्धतियाँइलाज।
- एंडरसन-तविल सिंड्रोम। यह आनुवंशिक, विरासत में मिली बीमारी का एक दुर्लभ रूप है। रोगी को पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया और बाईडायरेक्शनल वेंट्रिकुलर टैचीकार्डिया के हमलों का खतरा होता है। पैथोलॉजी स्पष्ट रूप से स्वयं को ज्ञात कराती है उपस्थितिमरीज:
- छोटा कद;
- रैचियोकैम्प्सिस;
- कानों की निचली स्थिति;
- आँखों के बीच असामान्य रूप से बड़ी दूरी;
- ऊपरी जबड़े का अविकसित होना;
- उंगलियों के विकास में विचलन।
रोग गंभीरता की अलग-अलग डिग्री के साथ हो सकता है। अधिकांश प्रभावी तरीकाथेरेपी को कार्डियोवर्टर-डिफाइब्रिलेटर की स्थापना माना जाता है।
- टिमोथी सिंड्रोम. यह अत्यंत दुर्लभ है. इस बीमारी के साथ, क्यूटी अंतराल की अधिकतम लम्बाई देखी जाती है। टिमोथी सिंड्रोम वाले दस में से हर छह रोगियों में विभिन्न जन्मजात हृदय दोष (फैलोट की टेट्रालॉजी, पेटेंट डक्टस आर्टेरियोसस, वेंट्रिकुलर सेप्टल दोष) होते हैं। विभिन्न प्रकार की शारीरिक और मानसिक असामान्यताएँ मौजूद हैं। औसत अवधिजीवन ढाई वर्ष का है।
नैदानिक तस्वीर जन्मजात रूप के साथ देखी गई अभिव्यक्तियों के समान है। विशेष रूप से, वेंट्रिकुलर टैचीकार्डिया और बेहोशी के हमले विशेषता हैं।
ईसीजी पर प्राप्त लंबे क्यूटी अंतराल को विभिन्न कारणों से रिकॉर्ड किया जा सकता है।
- एंटीरियथमिक दवाएं लेना: क्विनिडाइन, सोटालोल, अजमालिन और अन्य।
- उल्लंघन इलेक्ट्रोलाइट संतुलनजीव में.
- शराब का दुरुपयोग अक्सर वेंट्रिकुलर टैचीकार्डिया के पैरॉक्सिज्म का कारण बनता है।
- पंक्ति हृदय रोगनिलय के विद्युत सिस्टोल को लम्बा खींचने का कारण बनता है।
अधिग्रहीत रूप का उपचार मुख्य रूप से उन कारणों को समाप्त करने के लिए होता है जिनके कारण यह हुआ।
लघु क्यूटी सिंड्रोम
यह जन्मजात या अर्जित भी हो सकता है।
पैथोलॉजी का जन्मजात रूप
काफी दुर्लभ कहा जाता है आनुवंशिक रोग, जो ऑटोसोमल प्रमुख तरीके से प्रसारित होता है। क्यूटी अंतराल का छोटा होना पोटेशियम चैनलों के जीन में उत्परिवर्तन के कारण होता है, जो कोशिका झिल्ली के माध्यम से पोटेशियम आयनों के प्रवाह को सुनिश्चित करता है।
रोग के लक्षण:
- आलिंद फिब्रिलेशन के हमले;
- वेंट्रिकुलर टैचीकार्डिया के हमले।
अल्प अंतराल सिंड्रोम वाले रोगियों के परिवारों का अध्ययनक्यूटीपता चलता है कि कम उम्र और यहां तक कि शैशवावस्था में रिश्तेदारों की अचानक मृत्यु एट्रियल और वेंट्रिकुलर फाइब्रिलेशन के कारण हुई।
जन्मजात शॉर्ट क्यूटी सिंड्रोम के लिए सबसे प्रभावी उपचार कार्डियोवर्टर-डिफाइब्रिलेटर की स्थापना है।
पैथोलॉजी का अधिग्रहीत रूप
- ओवरडोज़ के मामले में कार्डियक ग्लाइकोसाइड के उपचार के दौरान कार्डियोग्राफ़ ईसीजी पर क्यूटी अंतराल में कमी को दर्शा सकता है।
- शॉर्ट क्यूटी सिंड्रोम हाइपरकैल्सीमिया (रक्त में कैल्शियम के स्तर में वृद्धि), हाइपरकेलेमिया (रक्त में पोटेशियम के स्तर में वृद्धि), एसिडोसिस (एसिड-बेस बैलेंस में एसिडिटी की ओर बदलाव) और कुछ अन्य बीमारियों के कारण हो सकता है।
दोनों मामलों में थेरेपी छोटे क्यूटी अंतराल के कारणों को खत्म करने के लिए आती है।
अधिक:
ईसीजी विश्लेषण, मानदंड और विचलन, विकृति विज्ञान और नैदानिक सिद्धांतों को कैसे समझें
अक्सर ऐसे लक्षण, इलेक्ट्रोकार्डियोग्राम पर विशिष्ट परिवर्तनों के साथ मिलकर आधारित होते हैं शारीरिक विशेषताएंहृदय की चालन प्रणाली, जो हृदय की सही लय के लिए जिम्मेदार है। ऐसी विशेषताओं की समग्रता है क्लिनिकल सिंड्रोम, पीक्यू अंतराल को छोटा करने की अवधारणा द्वारा सामान्यीकृत।
तो, छोटा पीक्यू अंतराल सिंड्रोम इलेक्ट्रोकार्डियोलॉजिकल लक्षणों का एक समूह है, जिसका आधार एट्रियोवेंट्रिकुलर कनेक्शन के माध्यम से एट्रिया से निलय तक पहुंचने के लिए विद्युत उत्तेजना के समय में कमी है। इस समूह में वुल्फ-पार्किंसंस-व्हाइट सिंड्रोम (डब्ल्यूपीवी सिंड्रोम), साथ ही क्लर्क-लेवी-क्रिस्टेस्को सिंड्रोम (सीएलसी सिंड्रोम) शामिल हैं। लिंग भेद की परवाह किए बिना, ये सिंड्रोम किसी भी उम्र में हो सकते हैं, यहां तक कि नवजात काल में भी।
शॉर्ट पीक्यू सिंड्रोम से क्या होता है?
पीक्यू अंतराल एक विशुद्ध रूप से इलेक्ट्रोकार्डियोग्राफिक मानदंड है जो किसी को एट्रियम में साइनस नोड से निलय में स्थित संकुचनशील फाइबर तक विद्युत आवेग के संचरण समय का मूल्यांकन करने की अनुमति देता है। दूसरे शब्दों में, यह एट्रियोवेंट्रिकुलर जंक्शन के संचालन को दर्शाता है, एक प्रकार का "स्विच" जो एट्रिया से निलय तक विद्युत उत्तेजना को पुनर्निर्देशित करता है। आम तौर पर, यह 0.11 सेकंड से कम नहीं और 0.2 सेकंड से अधिक नहीं होता है:
PQ को 0.03 s तक छोटा करने का उदाहरण
- निर्दिष्ट समय से परे अंतराल में वृद्धि एट्रियोवेंट्रिकुलर नोड के माध्यम से चालन में मंदी का संकेत देती है,
- छोटा करने का मतलब है कि उत्तेजना बहुत तेज़ी से की जाती है। वास्तव में, उत्तेजना के तथाकथित "रीसेट" के साथ, निलय का आवेग अधिक बार होता है।
इस अंतराल का छोटा होना हृदय की चालन प्रणाली में अतिरिक्त चालन बंडलों की उपस्थिति के कारण होता है। यह उनके माध्यम से है कि अतिरिक्त दालों को रीसेट किया जाता है। इसलिए, कुछ क्षणों में निलय को दोहरे आवेग प्राप्त होते हैं - एक सामान्य लय में शारीरिक (60-80 प्रति मिनट), और पैथोलॉजिकल, बंडलों के माध्यम से।
कई पैथोलॉजिकल बंडल हो सकते हैं, और उन सभी का नाम उन लेखकों के नाम पर रखा गया है जिन्होंने सबसे पहले उन्हें खोजा था। इस प्रकार, केंट और माहिम बंडल एसवीसी सिंड्रोम की विशेषता हैं, और जेम्स बंडल सीएलसी सिंड्रोम की विशेषता हैं। पहले मामले में, आवेगों का पैथोलॉजिकल डिस्चार्ज एट्रिया से सीधे निलय में जाता है, दूसरे में, जेम्स बंडल एट्रियोवेंट्रिकुलर नोड से गुजरता है, यानी, नोड पहले उत्तेजित होता है, और फिर निलय। एवी नोड की "थ्रूपुट" क्षमता के कारण, निलय में किए गए आवेगों का हिस्सा उसी बंडल के माध्यम से एट्रिया में लौटता है, इसलिए ऐसे रोगियों में पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया विकसित होने का खतरा अधिक होता है।
मुख्य प्रकार के पैथोलॉजिकल रास्ते अतिरिक्त आचरणमेरे दिल के मुताबिक
एक सिंड्रोम और एक घटना के बीच क्या अंतर है?
कई मरीज़ों को देखा है ईसीजी निष्कर्षसीएलसी की घटना या सिंड्रोम की अवधारणाएं, आप हैरान हो सकते हैं कि इनमें से कौन सा निदान बदतर है। हृदय रोग विशेषज्ञ द्वारा सही जीवनशैली और नियमित निगरानी के अधीन सीएलसी घटना, स्वास्थ्य के लिए कोई बड़ा खतरा पैदा नहीं करती है, क्योंकि यह घटना कार्डियोग्राम पर पीक्यू शॉर्टिंग के संकेतों की उपस्थिति है, लेकिन पैरॉक्सिस्मल टैचीकार्डिया की नैदानिक अभिव्यक्तियों के बिना।
सीएलसी सिंड्रोम, बदले में, एक ईसीजी मानदंड है जिसमें पैरॉक्सिस्मल टैचीकार्डिया होता है, जो अक्सर सुप्रावेंट्रिकुलर होता है, और अचानक हृदय की मृत्यु का कारण बन सकता है (अपेक्षाकृत) दुर्लभ मामलों में). आमतौर पर, शॉर्ट पीक्यू सिंड्रोम वाले रोगियों में सुप्रावेंट्रिकुलर टैचीकार्डिया विकसित होता है, जिसे आपातकालीन चिकित्सा देखभाल के चरण में काफी सफलतापूर्वक रोका जा सकता है।
शॉर्ट पीक्यू सिंड्रोम क्यों होता है?
जैसा कि पहले ही संकेत दिया गया है, वयस्कों में इस सिंड्रोम का शारीरिक सब्सट्रेट एक जन्मजात विशेषता है, क्योंकि जन्मपूर्व अवधि में अतिरिक्त चालन बंडल बनते हैं। ऐसे बंडल वाले लोग सामान्य लोगों से केवल इस मायने में भिन्न होते हैं कि उनके हृदय में एक अतिरिक्त छोटा "धागा" होता है, जो आवेग के संचालन में सक्रिय भाग लेता है। लेकिन हृदय इस किरण के साथ कैसा व्यवहार करता है यह व्यक्ति के बढ़ने और परिपक्व होने पर पता चलेगा। उदाहरण के लिए, बच्चों में, सीएलसी सिंड्रोम शैशवावस्था और दोनों में प्रकट होना शुरू हो सकता है किशोरावस्था, अर्थात् शरीर के तीव्र विकास के दौरान। या हो सकता है कि यह बिल्कुल भी प्रकट न हो, संपूर्ण रूप से केवल एक इलेक्ट्रोकार्डियोग्राफ़िक घटना बनकर रह जाए वयस्क जीवनबुढ़ापे तक.
कोई भी उस कारण का नाम नहीं बता सकता कि सिंड्रोम पैरॉक्सिस्मल टैचीकार्डिया के रूप में क्यों प्रकट होने लगता है। हालाँकि, यह ज्ञात है कि मायोकार्डियम (मायोकार्डिटिस, दिल का दौरा, हाइपरट्रॉफिक कार्डियोमायोपैथी, हृदय रोग, आदि) के कार्बनिक विकृति वाले रोगियों में टैचीकार्डिया के हमले बहुत अधिक बार होते हैं और चिकित्सकीय रूप से अधिक स्पष्ट नैदानिक तस्वीर और गंभीर सामान्य के साथ होते हैं। रोगी की हालत.
लेकिन उत्तेजक कारक जो पैरॉक्सिज्म का कारण बन सकते हैं उन्हें सूचीबद्ध किया जा सकता है:
- शारीरिक गतिविधि जो रोगी की सामान्य शारीरिक गतिविधि से काफी अधिक है या नहीं,
- उच्च रक्तचाप से ग्रस्त संकट,
- एक समय में अधिक मात्रा में भोजन करना, बहुत गर्म या बहुत ठंडा तरल पदार्थ पीना,
- स्नानागार, सौना का दौरा,
- बाहरी तापमान में परिवर्तन, उदाहरण के लिए, बहुत गर्म कमरे से गंभीर ठंढ में बाहर जाना,
- उदाहरण के लिए, इस समय पेट के अंदर का दबाव बढ़ जाना गंभीर खांसी, छींकना, शौच करना, बच्चे के जन्म के दौरान धक्का देना, वजन उठाना आदि।
शॉर्ट पीक्यू सिंड्रोम कैसे प्रकट होता है?
लघु पीक्यू सिंड्रोम की नैदानिक तस्वीर पैरॉक्सिस्मल टैचीकार्डिया की घटना के कारण होती है, क्योंकि अंतःक्रियात्मक अवधि के दौरान रोगी को आमतौर पर हृदय प्रणाली से कोई शिकायत नहीं होती है। टैचीकार्डिया के लक्षण निम्नलिखित हैं:
- किसी हमले की अचानक, तीव्र शुरुआत, जो उत्तेजक कारकों के कारण होती है या उनके बिना होती है, अपने आप में,
- तेज़ दिल की धड़कन महसूस होना, कभी-कभी दिल में रुकावट की भावना के साथ,
- स्वायत्त अभिव्यक्तियाँ - गंभीर कमजोरी, हाइपरमिया या चेहरे का पीलापन, पसीना आना, हाथ-पैरों का ठंडा होना, मृत्यु का भय,
- घुटन या ऑक्सीजन की कमी महसूस होना, अपर्याप्त प्रेरणा महसूस होना,
- दबाव या जलन प्रकृति की हृदय क्षेत्र में अप्रिय असुविधा।
यदि ऊपर वर्णित लक्षण दिखाई देते हैं, तो आपको निश्चित रूप से एम्बुलेंस को कॉल करके या क्लिनिक में जाकर चिकित्सा सहायता लेनी चाहिए।
लघु पीक्यू का निदान
ईसीजी रिकॉर्ड करने और डॉक्टर द्वारा उसके डेटा की व्याख्या करने के बाद निदान स्थापित किया जाता है। सीएलसी सिंड्रोम के मुख्य ईसीजी लक्षण:
- हृदय गति प्रति मिनट या उससे अधिक बढ़ जाना, कभी-कभी 200 बीट प्रति मिनट तक पहुँच जाना,
- पी तरंग और वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स के बीच पीक्यू अंतराल का छोटा होना 0.11-0.12 सेकंड से कम है,
- सुप्रावेंट्रिकुलर टैचीकार्डिया के मामले में अपरिवर्तित वेंट्रिकुलर कॉम्प्लेक्स, और फैला हुआ, विकृत - वेंट्रिकुलर टैचीकार्डिया के मामले में, जो एक जीवन-घातक स्थिति है,
- सही सामान्य दिल की धड़कनसुप्रावेंट्रिकुलर टैचीकार्डिया के साथ।
निदान स्थापित होने और पैरॉक्सिज्म से राहत मिलने के बाद, रोगी को सकल हृदय विकृति (हृदय दोष, मायोकार्डिटिस, दिल का दौरा, आदि) को बाहर करने के लिए एक अतिरिक्त परीक्षा निर्धारित की जाती है। इनमें से निम्नलिखित का उपयोग उचित है:
- हृदय का अल्ट्रासाउंड,
- दिन के दौरान ईसीजी मॉनिटर की स्थापना,
- शारीरिक गतिविधि के बाद इलेक्ट्रोकार्डियोग्राम की जांच (साइकिल एर्गोमेट्री, ट्रेडमिल का उपयोग करके तनाव परीक्षण, औषधीय दवाओं के भार के साथ परीक्षण),
- टीईई, या ट्रांससोफेजियल इलेक्ट्रोफिजियोलॉजिकल अध्ययन और अन्नप्रणाली में एक जांच डालकर हृदय की मांसपेशियों की विद्युत उत्तेजना,
- विशेष रूप से अस्पष्ट नैदानिक मामलों में - एंडोवास्कुलर या इंट्रावास्कुलर ईपीआई (एंडोईपीआई)।
रोगी की आगे की जांच और उपचार की योजना केवल उपस्थित चिकित्सक द्वारा निर्धारित की जाती है।
शॉर्ट पीक्यू सिंड्रोम का उपचार
- संक्षिप्त पीक्यू घटना, जिसे सीएलसी घटना भी कहा जाता है, को उपचार की आवश्यकता नहीं होती है। जीवनशैली में सुधार और एक हृदय रोग विशेषज्ञ या अतालता विशेषज्ञ द्वारा नियमित जांच, एक बच्चे के लिए - हर छह महीने में एक बार, वयस्कों के लिए - साल में एक बार काफी है।
- शॉर्टेड पीक्यू सिंड्रोम (सीएलसी - क्लर्क-लेवी-क्रिस्टेस्को सिंड्रोम) के उपचार में टैचीकार्डिया पैरॉक्सिज्म के समय प्राथमिक चिकित्सा प्रदान करना और आगे निर्धारित दवाएं लेना शामिल है।
- स्ट्रेनिंग टेस्ट (वलसाल्वा पैंतरेबाज़ी),
- खांसी या छींक का अनुकरण करना
- अपना चेहरा ठंडे पानी के बेसिन में डालें, अपनी सांस रोकें,
- बंद होने पर मध्यम बल के साथ अंगुलियों से दबाना आंखोंतीन से पांच मिनट के भीतर.
सही हृदय ताल की बहाली एक डॉक्टर या पैरामेडिक द्वारा की जाती है और प्रशासन द्वारा की जाती है दवाएंअंतःशिरा। एक नियम के रूप में, यह एस्पार्कम, वेरापामिल या बीटालोक है। कार्डियोलॉजी अस्पताल में रोगी को अस्पताल में भर्ती करने के बाद, अंतर्निहित हृदय रोग, यदि कोई हो, का उपचार किया जाता है।
आरएफए का उपयोग करके पैथोलॉजिकल मार्गों का "दागीकरण"।
टैचीअरिथमिया के लगातार हमलों के मामले में (प्रति माह, प्रति सप्ताह कई), साथ ही वेंट्रिकुलर विकारइतिहास में लय, अचानक हृदय की मृत्यु का वंशानुगत बोझ या युवा लोगों में हृदय संबंधी कारणों से मृत्यु, रोगी को संकेत दिया जाता है शल्य चिकित्सा. ऑपरेशन में अतिरिक्त बीम पर रेडियो फ्रीक्वेंसी, लेजर या कोल्ड फैक्टर लगाना शामिल है। तदनुसार, रेडियोफ्रीक्वेंसी एब्लेशन (आरएफए), लेजर विनाश या क्रायो-विनाश किया जाता है। सभी संकेत और मतभेद एक अतालताविज्ञानी, हृदय रोग विशेषज्ञ और कार्डियक सर्जन द्वारा निर्धारित किए जाते हैं।
कई मरीज़ स्थायी गति की संभावना में रुचि रखते हैं। यदि मरीज में पैरॉक्सिस्मल वेंट्रिकुलर टैचीकार्डिया, वेंट्रिकुलर फाइब्रिलेशन की प्रवृत्ति है और इसका खतरा अधिक है तो पेसमेकर लगाया जा सकता है। नैदानिक मृत्युकार्डियक अरेस्ट (ऐसिस्टोल) के साथ। फिर आप एक कार्डियोवर्टर-डिफाइब्रिलेटर स्थापित करने पर विचार कर सकते हैं, जो एक कृत्रिम पेसमेकर के विपरीत, सही लय लागू नहीं करता है, लेकिन ऐसी घातक अतालता होने पर हृदय को "पुनः आरंभ" करता है।
क्या PQ छोटा होने पर जटिलताएँ विकसित होना संभव है?
छोटे पीक्यू की घटना किसी भी जटिलता को जन्म नहीं दे सकती है। इस तथ्य के कारण कि पीक्यू सिंड्रोम की अभिव्यक्ति टैचीअरिथमिया का हमला है, संबंधित जटिलताएँ होंगी। इनमें अचानक हृदय की मृत्यु, घातक अतालता (वेंट्रिकुलर फाइब्रिलेशन), मस्तिष्क धमनियों का थ्रोम्बोम्बोलिज्म और शामिल हैं। फेफड़े के धमनी, रोधगलन, अतालता सदमा और तीव्र हृदय विफलता का विकास। बेशक, हर मरीज़ में ऐसी जटिलताएँ विकसित नहीं होती हैं, लेकिन हर किसी को उन्हें याद रखने की ज़रूरत होती है। जटिलताओं की रोकथाम में समय पर चिकित्सा सहायता लेना और साथ ही यदि डॉक्टर द्वारा इसके संकेत पाए जाते हैं तो समय पर सर्जरी करना शामिल है।
पूर्वानुमान
सीएलसी सिंड्रोम वाले रोगियों के लिए रोग का निदान निर्धारित करना हमेशा मुश्किल होता है, क्योंकि कुछ लय गड़बड़ी की घटना, उनकी घटना की आवृत्ति और स्थितियों के साथ-साथ उनकी जटिलताओं की घटना के बारे में पहले से भविष्यवाणी करना संभव नहीं है।
आंकड़ों के मुताबिक, शॉर्ट पीक्यू सिंड्रोम वाले मरीजों की जीवन प्रत्याशा काफी अधिक है, और पैरॉक्सिस्मल विकारलय अक्सर वेंट्रिकुलर टैचीकार्डिया के बजाय सुप्रावेंट्रिकुलर के रूप में होती है। हालाँकि, अंतर्निहित हृदय विकृति वाले रोगियों में यह पर्याप्त रहता है भारी जोखिमअचानक हूई हृदय की मौत से।
छोटे पीक्यू की घटना के लिए पूर्वानुमान अनुकूल रहता है, और ऐसे रोगियों की गुणवत्ता और जीवन प्रत्याशा प्रभावित नहीं होती है।
शॉर्ट पीक्यू सिंड्रोम क्या है?
शॉर्ट पीक्यू सिंड्रोम एक ऐसी स्थिति है जिसमें एक वयस्क में अंतराल 0.12 सेकंड से कम होगा। यह इंगित करता है कि अलिंद से निलय की ओर आवेग बहुत तेजी से यात्रा कर रहा है। इस घटना को एक संकेत माना जाता है कि वेंट्रिकल समय से पहले उत्तेजित हो जाता है। यह चालन समस्याओं को इंगित करता है और इसे एक अलग प्रकार की अतालता माना जाता है।
हृदय की मांसपेशी ऊतक प्रवाहकीय चैनलों के माध्यम से यात्रा करने वाले आवेग के कारण सिकुड़ती है। अगर वहाँ अतिरिक्त पथहृदय में ऐसा आवेग, तो इलेक्ट्रोकार्डियोग्राम ऐसे परिवर्तन दिखाएगा। कभी-कभी वे बहुत ध्यान देने योग्य होते हैं, जैसे कि जब सब कुछ विकृत हो जाता है वेंट्रिकुलर कॉम्प्लेक्स. लेकिन इसमें बहुत मामूली बदलाव हैं. उदाहरण के लिए, जब अलिंद और निलय के बीच मार्ग की गति थोड़ी बदल जाती है। इस स्थिति को सीएलसी घटना या क्लर्क-लेवी-क्रिस्टेस्को सिंड्रोम कहा जाता है। इस स्थिति में, PQ अंतराल कम हो जाता है। यह इस तथ्य के कारण है कि वहाँ एक जेम्स बीम है। ऐसी विसंगति केवल ईसीजी से ही निर्धारित की जा सकती है, क्योंकि अन्य विशिष्ट लक्षण दिखाई ही नहीं देते हैं। यहां तक कि स्वस्थ लोग भी इस तरह के विचलन को नोटिस कर सकते हैं। जिसमें स्वस्थ छविजनजीवन अस्त-व्यस्त नहीं है और सामान्य स्वास्थ्य सामान्य है। यह निदान बच्चों में भी होता है।
हालाँकि, बीमारी के इस रूप को हानिरहित नहीं माना जाता है। इस वजह से, अतालता विकसित होने की संभावना बढ़ जाती है, क्योंकि हृदय गति 200 बीट प्रति मिनट से अधिक हो सकती है। वृद्ध लोग सबसे अधिक पीड़ित होते हैं, लेकिन युवा लोग इससे बेहतर तरीके से निपटते हैं।
इस सिंड्रोम के कारण आवेग संचालन के लिए अप्रत्यक्ष मार्गों के उद्भव से संबंधित हैं। यह आगे चलकर पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया को भड़का सकता है। यह एक अलग प्रकार की अतालता है। लेकिन ऐसा सिंड्रोम एक विकृति विज्ञान नहीं हो सकता है, बल्कि केवल एक ईसीजी संकेत है जो किसी भी लक्षण के रूप में प्रकट नहीं होता है।
कभी-कभी एक छोटा अंतराल, जब व्यक्तिगत लक्षण प्रकट नहीं होते हैं, आदर्श के रूप में या बढ़े हुए सहानुभूतिपूर्ण स्वर के परिणामस्वरूप कार्य करता है। इस मामले में, अभिव्यक्तियों को खतरनाक नहीं माना जाता है, इसलिए रोगी को चिंता करने की ज़रूरत नहीं है।
ऐसे मामले होते हैं जब योनि प्रकार के प्रभाव में एक विस्तारित अंतराल देखा जाता है। यही बात बीटा ब्लॉकर्स और शामक दवाओं के उपयोग पर भी लागू होती है। पैथोलॉजिकल प्रकृति का एक और विकृत अंतराल तब देखा जाता है जब एवी नोडल या निचला एट्रियल लय होता है। वेंट्रिकल की पहले की उत्तेजना को भी ध्यान में रखना आवश्यक है। पी तरंग की सावधानीपूर्वक जांच करके इस स्थिति का निर्धारण किया जा सकता है।
कुछ लोगों में, अंतराल का छोटा होना अप्रत्यक्ष मार्गों की उपस्थिति के कारण नहीं है, बल्कि इस तथ्य के कारण है कि एवी नोड के साथ आवेग की एक छोटी सी गति होती है। यह उन लोगों के लिए विशिष्ट है जिन्होंने मायोकार्डियल रोधगलन का अनुभव किया है।
ईसीजी चित्र, निदान और निदान में पीक्यू अंतराल के छोटा होने के क्या कारण हैं?
हमारे देश की आबादी में हृदय संबंधी बीमारियाँ मृत्यु का एक आम कारण हैं। ज्यादातर मामलों में, अगर पाई गई विकृतियों का समय पर निदान और उपचार किया जाए तो दुखद परिणाम को रोका जा सकता है। हालाँकि, इलेक्ट्रोकार्डियोग्राम के परिणामों को स्वयं पढ़ना आसान नहीं है, और इसे किसी अच्छे हृदय रोग विशेषज्ञ से करवाना बेहतर है। ईसीजी परिणामों पर पीक्यू अंतराल को छोटा करने का क्या मतलब है? क्या आपको किसी मदद की ज़रूरत है?
अवधारणाओं की परिभाषा
सौभाग्य से, अधिकांश लोग, अपने दिल की समस्याओं को महसूस करते हुए, सलाह के लिए डॉक्टरों के पास जाते हैं। हृदय की संचालन प्रणाली में खराबी के कारण तीव्र या असमान नाड़ी सहित विभिन्न प्रकार की अतालता विकसित होती है। इन असामान्यताओं को इलेक्ट्रोकार्डियोग्राम पर देखा जा सकता है।
हृदय की चालन प्रणाली में विचलन लगभग हमेशा pq अंतराल को प्रभावित करते हैं। ज्यादातर मामलों में, लघु अंतराल सिंड्रोम विकसित होता है।
लघु पीक्यू अंतराल सिंड्रोम एट्रियोवेंट्रिकुलर जंक्शन के माध्यम से अटरिया से निलय तक आवेग संचरण के अंतराल में कमी को संदर्भित करता है।
निम्नलिखित स्थितियाँ इस विशेषता के अंतर्गत आती हैं:
- वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम;
- क्लर्क-लेवी-क्रिस्टेस्को सिंड्रोम (या सीएलसी सिंड्रोम)।
पैथोलॉजी के सार को बेहतर ढंग से समझने के लिए, यह विचार करने योग्य है कि जब ईसीजी ऐसी तस्वीर दिखाता है तो अंदर क्या होता है।
प्रक्रिया तंत्र
पीक्यू अंतराल एक इलेक्ट्रोकार्डियोग्राम को डिकोड करते समय एक पैरामीटर है, जो डॉक्टर को पेसमेकर से एट्रिया और निलय तक विद्युत आवेग के संचरण की गति का सही आकलन करने की अनुमति देता है। यह आवेग एट्रियोवेंट्रिकुलर कनेक्शन के माध्यम से प्रसारित होता है, जो हृदय के क्षेत्रों के बीच "ट्रांसमीटर" के रूप में कार्य करता है।
एक pq अंतराल को छोटा माना जाता है जब यह 0.11 सेकंड से कम हो। ईसीजी सामान्य pq के लिए अंतराल 0.2 s तक की सीमा में है।
जब अंतराल बढ़ता है, तो यह एट्रियोवेंट्रिकुलर जंक्शन के भीतर संचालन में समस्याओं को इंगित करता है। यदि यह छोटा हो जाता है, तो इसका मतलब है कि आवेग बहुत तेजी से गुजर रहे हैं। परिणामस्वरूप, कुछ प्रकार की अतालता या टैचीकार्डिया विकसित होती है।
सीएलसी सिंड्रोम उन मामलों को संदर्भित करता है जब हृदय की मांसपेशियों के भीतर परिवर्तन काफी स्पष्ट होते हैं। उसी समय, एक अतिरिक्त विद्युत चालन बीम (जेम्स बीम) होता है। इसके माध्यम से अतिरिक्त आवेग निकलते हैं।
सिंड्रोम और घटना के बीच अंतर
कार्डियोलॉजी के क्षेत्र के विशेषज्ञ सीएलसी सिंड्रोम और घटना में अंतर करते हैं। ये दोनों निदान किस प्रकार भिन्न हैं?
एसएलएस घटना से रोगी के जीवन को कोई खतरा नहीं है। एक व्यक्ति को बस समय-समय पर हृदय रोग विशेषज्ञ के पास जाना चाहिए, आहार, जीवनशैली की सावधानीपूर्वक निगरानी करनी चाहिए और परहेज करना चाहिए बुरी आदतें, तनाव और चिंता। यद्यपि पीक्यू अंतराल छोटा हो गया है, व्यक्ति को वस्तुतः कोई लक्षण अनुभव नहीं होता है और यह निदान उसकी भलाई को प्रभावित नहीं करता है।
इसके विपरीत, एसएलएस सिंड्रोम रोगी के लिए बेहद जानलेवा हो सकता है। तथ्य यह है कि इलेक्ट्रोकार्डियोग्राम द्वारा प्रतिबिंबित परिवर्तनों के अलावा, एक व्यक्ति में कई परिवर्तन प्रदर्शित हो सकते हैं खतरनाक लक्षण, जैसे पैरॉक्सिस्मल टैचीकार्डिया, अक्सर सुप्रावेंट्रिकुलर।
महत्वपूर्ण! यदि सिंड्रोम वाले रोगी को एम्बुलेंस सही ढंग से और समय पर प्रदान की जाती है चिकित्सा देखभाल, हमले को रोका जा सकता है। गंभीर मामलों में, हृदय गति रुकने से रोगी की अचानक मृत्यु हो जाती है।
छोटे पीक्यू अंतराल के विकास के कारण
इस विकृति के विकास का मुख्य कारण जन्मजात प्रवृत्ति है। दरअसल, यह जन्मजात विकृति का एक रूप है। लेकिन यह स्वयं प्रकट होता है या नहीं यह काफी हद तक व्यक्ति के जीवन पर निर्भर करता है।
के बीच एकमात्र अंतर है स्वस्थ दिलऔर सिंड्रोम के साथ हृदय - हृदय की मांसपेशी के अंदर एक अतिरिक्त विद्युत प्रवाहकीय बंडल की उपस्थिति। यह कई वर्षों तक किसी भी तरह से प्रकट नहीं हो सकता है, लेकिन कभी-कभी विकृति का निदान शैशवावस्था में ही हो जाता है। कुछ मामलों में, अतिरिक्त बंडल के कारण अतालता संबंधी अभिव्यक्तियाँ सक्रिय विकास और किशोरावस्था की अवधि के दौरान दिखाई देने लगती हैं।
उत्तेजक कारक
हालाँकि, जीवनशैली जटिलताओं के विकसित होने की संभावना को प्रभावित करती है। विशेषज्ञ सटीक कारणों का निर्धारण नहीं कर सकते हैं, हालांकि, जैसा कि आंकड़े बताते हैं, कारकों का एक समूह है जिसके प्रभाव में पैरॉक्सिस्मल टैचीकार्डिया सबसे अधिक बार होता है।
निम्नलिखित स्थिति के बिगड़ने और लक्षणों के विकास को भड़का सकते हैं:
- भारी शारीरिक गतिविधि और भारी सामान उठाना;
- सौना और स्नानघर का बार-बार जाना;
- लगातार मनो-भावनात्मक तनाव;
- हाइपरटोनिक रोग;
- ठूस ठूस कर खाना;
- शराबखोरी;
- बुरी आदतें;
- बहुत गर्म भोजन खाने की प्रवृत्ति;
- शरीर पर विपरीत तापमान का प्रभाव;
- प्रसव;
- खाँसना।
लक्षण हमेशा प्रकट नहीं होते हैं, लेकिन यदि वे विकसित होते हैं, तो उन्हें डॉक्टर से निदान और ध्यान देने की आवश्यकता होती है।
पैरॉक्सिस्मल टैचीकार्डिया के लक्षण
लक्षण समय-समय पर विकसित होते हैं और हमलों की प्रकृति के होते हैं। उनके बीच के अंतराल में, रोगी हमेशा की तरह महसूस करता है और किसी भी असामान्य संवेदना का अनुभव नहीं करता है।
ध्यान! यदि आपकी हृदय गति 120 बीट प्रति मिनट से अधिक नहीं है, तो चिंता का कोई कारण नहीं है। लेकिन जब यह 180 या अधिक बीट्स तक पहुंच जाए, तो अपनी स्थिति पर लगातार नजर रखना महत्वपूर्ण है।
उत्तेजक कारकों की उपस्थिति में, निम्नलिखित लक्षण प्रकट हो सकते हैं:
- बिना किसी स्पष्ट कारण के हमले अचानक विकसित होते हैं;
- एक व्यक्ति को तेज़ दिल की धड़कन महसूस होती है जिससे उसे असुविधा होती है;
- गंभीर कमजोरी और थकान दिखाई देती है;
- त्वचा पर पसीना आता है;
- अंग ठंडे;
- चेहरे की त्वचा या तो लाल हो जाती है या पीली पड़ जाती है;
- रोगी को ऑक्सीजन की कमी का एहसास होता है, जिसके साथ मृत्यु का भय भी हो सकता है;
- हृदय क्षेत्र में जलन होती है, उरोस्थि में संकुचन की अनुभूति होती है।
ध्यान! यदि उपरोक्त लक्षणों में से कुछ दिखाई देते हैं, तो जटिलताओं के विकास को रोकने के लिए, आपको अस्पताल जाने की ज़रूरत है, या इससे भी बेहतर, एम्बुलेंस को कॉल करें।
निदान उपाय
कार्डियोग्राम के परिणाम प्राप्त करने के बाद, डॉक्टर पीक्यू अंतराल सहित विभिन्न खंडों पर ध्यान देंगे। प्राप्त आंकड़ों के आधार पर, वह निदान कर सकता है और उपचार लिख सकता है।
ईसीजी पर कम पीक्यू अंतराल वाले रोगी की स्थिति का अनुमान लगाना मुश्किल है। यदि पैरॉक्सिस्मल टैचीकार्डिया के कोई लक्षण नहीं हैं, रोगी स्वस्थ है, और केवल ईसीजी पर परिवर्तन दिखाई दे रहे हैं, तो पूर्वानुमान अनुकूल है।
इस विकृति के लिए सबसे अच्छी सलाह यह है कि आप अपने स्वास्थ्य का ध्यान रखें और समय-समय पर किसी अच्छे हृदय रोग विशेषज्ञ से निवारक जांच कराते रहें। इस तरह, आप समय रहते इलेक्ट्रोकार्डियोग्राम के परिणामों में नकारात्मक बदलाव देख सकते हैं और उचित उपाय कर सकते हैं।
अंतराल को छोटा करना
पर। स्कर्तोवा, एल.एम. बिल्लायेवा, एस.एस. इवकिना
गोमेल क्षेत्रीय बाल नैदानिक अस्पताल
स्नातकोत्तर शिक्षा की बेलारूसी मेडिकल अकादमी
गोमेल राज्य चिकित्सा विश्वविद्यालय
युवा एथलीटों में छोटे पीक्यू अंतराल की घटना: क्या खेल वर्जित है?
छोटे पीक्यू अंतराल की घटना वयस्कों में 120 एमएस से कम और बच्चों में उम्र के मानक से कम पीक्यू (आर) अंतराल के इलेक्ट्रोकार्डियोग्राम (ईसीजी) पर उपस्थिति है, जबकि क्यूआरएस कॉम्प्लेक्स और के सामान्य आकार को बनाए रखना है। अतालता की अनुपस्थिति, और छोटा पीक्यू (आर) अंतराल सिंड्रोम (सीएलसी सिंड्रोम) - ईसीजी परिवर्तन और पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया का संयोजन। बच्चों में लघु पीक्यू अंतराल घटना की घटना 0.1% से 35.7% तक होती है। अब तक, बच्चों में लघु पीक्यू अंतराल की घटना के प्राकृतिक पाठ्यक्रम के अध्ययन और रोग के पूर्वानुमान से संबंधित डेटा साहित्य में प्रस्तुत नहीं किया गया है। वर्तमान में, छोटे पीक्यू अंतराल की घटना वाले बच्चों के दीर्घकालिक नैदानिक अवलोकन के लिए समर्पित कोई अध्ययन नहीं है, इसलिए उनमें टैचीकार्डिया हमलों का जोखिम, साथ ही पीक्यू अंतराल की अवधि को सामान्य करने की संभावना अज्ञात है। इस तरह के डेटा की अनुपस्थिति बच्चों के इस समूह में पेशेवर खेलों सहित शारीरिक गतिविधि पर अनुचित प्रतिबंध लगाती है।
हमने खेल कक्षाओं और विभिन्न प्रकार के खेल वर्गों में शामिल युवा एथलीटों के सबसे दिलचस्प नैदानिक मामलों का विश्लेषण किया।
11 साल की एवगेनी जी को ईसीजी पर पाए गए पीक्यू अंतराल में कमी के कारण जांच के लिए भर्ती कराया गया था। वह शारीरिक शिक्षा में मुख्य समूह में शामिल है, पहली कक्षा से वह नियमित रूप से वॉलीबॉल, फुटबॉल, पर स्कूल अनुभागों में भाग लेता है। व्यायाम, नियमित रूप से प्रतियोगिताओं में भाग लेता है। उसे कोई शिकायत नहीं है और वह शारीरिक गतिविधि को अच्छी तरह सहन करता है। आनुवंशिकता पर बोझ नहीं है, दैहिक रोगनहीं। ईसीजी पर: पीक्यू अंतराल को 0.09 सेकेंड तक छोटा करना; ट्रेडमिल परीक्षण के अनुसार, छोटे पीक्यू अंतराल की पृष्ठभूमि के खिलाफ बहुत उच्च शारीरिक प्रदर्शन का पता चला (एमईटी एस = 11.9) (चित्र 1)
चित्र 1-11 साल के लड़के में पीक्यू अंतराल का छोटा होना (ट्रेडमिल परीक्षण टुकड़ा)
इकोकार्डियोग्राफी से कोई विकृति नहीं पाई गई। होल्टर मॉनिटरिंग (एचएम) के अनुसार, यह पता चला कि दिन के दौरान पीक्यू अंतराल के छोटा होने की घटना प्रकृति में क्षणिक थी, और इस घटना को हृदय गति में 60/मिनट की कमी की पृष्ठभूमि के खिलाफ दर्ज किया गया था। पेसमेकर के सुप्रावेंट्रिकुलर माइग्रेशन का, नासिका अतालताऔर दूसरी डिग्री एसए नाकाबंदी प्रकार 1 के एपिसोड। सबसे अप्रत्याशित चीज़ थी खोज वेंट्रिकुलर एक्सट्रैसिस्टोलट्राइजेमिनी के एपिसोड के साथ 705 पृथक एक्सट्रैसिस्टोल की मात्रा में, जो लड़के में मायोकार्डियम की कार्यात्मक अस्थिरता की पुष्टि करता है (चित्रा 2)।
चित्र 2- ट्राइजेमिनी प्रकार के वेंट्रिकुलर एलोरिथमिया का प्रकरण, सोने से पहले दर्ज किया गया (एक ही बच्चा)
कार्डियोइंटरवलोग्राफी (सीआईजी) का संचालन करते समय, लड़के को सिम्प्टेटिकोटोनिया (आईएन 1 = 86.8) और सामान्य स्वायत्त प्रतिक्रिया (आईएन 2 / आईएन 1 = 1) का निदान किया गया था, जो अनुकूलन के तंत्र की "अपरिपक्वता" को इंगित करता है। शारीरिक गतिविधि, प्रतिकूल कारकों के तहत, उदाहरण के लिए, शारीरिक ओवरस्ट्रेन के दौरान, स्वायत्त विनियमन की ये विशेषताएं मायोकार्डियम में परिवर्तन की प्रगति में योगदान कर सकती हैं।
इस मामले में, प्रतिस्पर्धी भार लड़के के लिए वर्जित हैं, प्राकृतिक थकान होने तक खेल खेलना चाहिए, बच्चे को वर्ष में 2 बार ईसीजी की निगरानी करने, कार्डियोट्रोफिक थेरेपी के पाठ्यक्रम आयोजित करने की आवश्यकता होती है, लेकिन गतिविधियों को सीमित करने की कोई आवश्यकता नहीं है भौतिक संस्कृतिस्वास्थ्य प्रयोजनों के लिए.
9 साल की इल्या 2 साल से खेल अनुभाग में टेबल टेनिस खेल रही है और नियमित रूप से प्रतियोगिताओं में भाग लेती है। ईसीजी पर: पीक्यू अंतराल के छोटा होने की घटना। इकोसीजी: कोई विकृति नहीं। एचएम के परिणामों के अनुसार, किसी भी विकृति की पहचान नहीं की गई। कोई शिकायत नहीं है, वह प्रशिक्षण को अच्छी तरह सहन करता है। ट्रेडमिल परीक्षण के दौरान, कोई लय गड़बड़ी दर्ज नहीं की गई, रक्तचाप प्रतिक्रिया नॉर्मोटोनिक थी, व्यायाम के बाद हृदय गति और रक्तचाप में सुधार पर्याप्त था, शारीरिक प्रदर्शन बहुत अधिक था (एमईटी एस = 12.5), (चित्रा 3)।
चित्र 3—टेबल टेनिस खेल रहे एक लड़के के लिए ट्रेडमिल परीक्षण का अंश (चरण 3)। PQ अंतराल को छोटा करना
सीआईजी डेटा के मुताबिक, लड़के को वेगोटोनिया (आईएन 1 = 27) और हाइपरसिम्पेथेटिक ऑटोनोमिक रिएक्टिविटी (आईएन 2 / आईएन 1 = 5.33) का निदान किया गया था। इस मामले में, कामकाज का स्तर शारीरिक प्रणालीऑर्थोस्टैटिक तनाव के प्रति साइनस नोड की बढ़ती संवेदनशीलता के बावजूद, वर्तमान कार्यात्मक स्थिति को उच्च के रूप में मूल्यांकन किया गया है। टेबल टेनिस लड़के के लिए वर्जित नहीं है, लेकिन हर छह महीने में गतिशील निगरानी की सिफारिश की जाती है।
10 साल का एंड्री खेल नहीं खेलता, दिल की धड़कन बढ़ने की शिकायत करता है। सीएम के साथ, पीक्यू अंतराल छोटा हो जाता है, जिसमें मध्य-आलिंद लय की पृष्ठभूमि भी शामिल है (चित्र 4)।
चित्र 4- नींद के दौरान 9 साल के लड़के में 57/मिनट की हृदय गति पर पेसमेकर के सुप्रावेंट्रिकुलर माइग्रेशन की पृष्ठभूमि के खिलाफ पीक्यू अंतराल का छोटा होना
जागने के दौरान, अधिकतम के साथ सुप्रावेंट्रिकुलर टैचीकार्डिया का पैरॉक्सिज्म। हृदय गति 198/मिनट (चित्र 5)।
चित्र 5 - अधिकतम के साथ सुप्रावेंट्रिकुलर टैचीकार्डिया। छोटे पीक्यू अंतराल के साथ 9 वर्षीय लड़के में हृदय गति 198/मिनट
निष्कर्ष: युवा एथलीटों में छोटे पीक्यू अंतराल की घटना की पहचान करते समय गहन जांच आवश्यक है। हृदय रोग विशेषज्ञ की रणनीति और, तदनुसार, आगे की खेल गतिविधियों के संबंध में सिफारिशें कार्यात्मक निदान तकनीकों के एक सेट पर आधारित हैं। प्रस्तुत नैदानिक मामले एक विभेदित दृष्टिकोण की आवश्यकता की पुष्टि करते हैं; "विवादास्पद" मामलों की निगरानी का मुख्य पहलू गतिशील नियंत्रण है। "विवादास्पद" मामलों में, विशेष रूप से इलेक्ट्रोफिजियोलॉजिकल अध्ययनों में, न्यूनतम इनवेसिव कार्डियक सर्जरी के उपयोग की सिफारिश की जाती है।
1. मकारोव, एल.एम. युवा एथलीटों में अचानक मौत / एल.एम. मकारोव // कार्डियोलॉजी। - 2010. - नंबर 2. - पी. 78-83।
2. मकारोवा, जी.ए. बच्चों के खेल चिकित्सक की पुस्तिका: नैदानिक पहलू / जी.ए. मकारोवा। - एम.: मेडिसिन, 2008. - 437 पी.
लघु क्यूटी सिंड्रोम
परिचय
मुख्य नैदानिक अभिव्यक्तियाँरोग वेंट्रिकुलर टैचीकार्डिया के पैरॉक्सिस्म के कारण होने वाला बेहोशी है, जो साथ में होता है बढ़ा हुआ खतराअचानक हृदय संबंधी मृत्यु, जिसके मामले सभी आयु वर्ग के रोगियों में वर्णित हैं। अक्सर यह रोग आलिंद फिब्रिलेशन के पैरॉक्सिस्म के रूप में भी प्रकट होता है।
यह रोग ऑटोसोमल डोमिनेंट पैटर्न के अनुसार विरासत में मिला है।
महामारी विज्ञान
एटियलजि
वर्गीकरण
निदान
शॉर्ट क्यूटी सिंड्रोम का निदान क्यूटीसी अवधि के लिए भी मान्य है<360 мс в тех случаях, когда выявлена генетическая мутация, и/или семейный анамнез отягощен случаями внезапной сердечно-сосудистой смерти, и/или синдром укороченного интервала QT установлен у родственников больного, а также у тех лиц, которые пережили ВСС при отсутствии у них органического поражения сердца.
एससीडी के जोखिम को स्तरीकृत करने के लिए स्पर्शोन्मुख रोगियों में ईपीआई का संचालन महत्वपूर्ण है। अध्ययन हमें अटरिया और निलय मायोकार्डियम की प्रभावी दुर्दम्य अवधि की कमी की पुष्टि करने की अनुमति देता है, जो आमतौर पर 120-180 एमएस है। ईपीआई के दौरान वीएफ और एएफ का प्रेरण इस बीमारी में 90% मामलों में दर्ज किया गया है।
वर्तमान में, रोग के निदान के लिए नियमित आणविक आनुवंशिक परीक्षण की अनुशंसा नहीं की जाती है। यदि रोगी में इस बीमारी के लिए उत्परिवर्तन पैथोग्नोमोनिक पाया जाता है, तो उसके करीबी रिश्तेदारों के चयनात्मक आणविक आनुवंशिक अध्ययन करने की सलाह दी जाती है।
नैदानिक अभ्यास में लंबा और छोटा क्यूटी सिंड्रोम
लेख के बारे में
उद्धरण के लिए: सिंकोव ए.वी. लंबा और छोटा क्यूटी सिंड्रोम क्लिनिक के जरिए डॉक्टर की प्रैक्टिस// आरएमजे। 2014. क्रमांक 23. एस. 1732
लंबी और छोटी क्यूटी सिंड्रोम ऐसी बीमारियाँ हैं जिनमें इलेक्ट्रोकार्डियोग्राम (ईसीजी) क्यूटी अंतराल का लंबा होना या छोटा होना, बार-बार बेहोश होना और वेंट्रिकुलर टैचीअरिथमिया के कारण अचानक मृत्यु का उच्च जोखिम होता है।
क्यूटी अंतराल के लंबे समय तक बढ़ने और छोटा होने के कारणों में जन्मजात और अधिग्रहित कारकों को प्रतिष्ठित किया गया है। रोग का मुख्य कारण वंशानुगत चैनलोपैथी है, जो ट्रांसमेम्ब्रेन पोटेशियम और सोडियम आयन चैनलों के प्रोटीन को एन्कोड करने वाले कई जीनों में उत्परिवर्तन के कारण होता है।
लघु क्यूटी अंतराल की अतालताजनक क्षमता को सबसे पहले आई. गुसाक एट अल द्वारा नोट किया गया था। 2000 में, जब एक युवा महिला और एक परिवार की अचानक हृदय मृत्यु के नैदानिक मामले का वर्णन किया गया था, जिसमें इसके सदस्यों के बीच प्रारंभिक शुरुआत एट्रियल फ़िब्रिलेशन (एएफ) के कई मामले देखे गए थे। किसी भी विषय में हृदय में संरचनात्मक परिवर्तन नहीं हुआ, लेकिन ईसीजी पर क्यूटी अंतराल की अवधि में स्पष्ट कमी आई (क्यूटीसी 248 से 300 एमएस तक थी)।
ईसीजी का क्यूटी अंतराल वेंट्रिकुलर कार्डियोमायोसाइट्स के विध्रुवण और पुनर्ध्रुवीकरण की कुल अवधि को दर्शाता है। एक व्यक्तिगत कोशिका के स्तर पर, क्यूटी अंतराल ट्रांसमेम्ब्रेन एक्शन पोटेंशिअल (टीएमएपी) की अवधि से मेल खाता है, जो सोडियम, कैल्शियम और पोटेशियम चैनलों के माध्यम से आयनों के ट्रांसमेम्ब्रेन प्रवाह के कारण होता है।
टीएमपीडी के पाँच क्रमिक चरण हैं:
चरण 0 (विध्रुवण) की विशेषता कोशिका (आईएनए) में सोडियम आयनों का भारी प्रवाह है।
चरण 1 (प्रारंभिक तीव्र पुनर्ध्रुवीकरण) की विशेषता सोडियम आयन प्रवाह की समाप्ति और कोशिका से बाहर पोटेशियम आयनों का क्षणिक तेज प्रवाह है।
चरण 2 (पठार) की विशेषता एल-प्रकार के कैल्शियम चैनलों (आईसीए-एल) के माध्यम से कोशिका में कैल्शियम आयनों का धीमा प्रवाह और बाहर की ओर पोटेशियम आयनों का निरंतर प्रवाह (आईके) है।
चरण 3 (अंतिम तीव्र पुनर्ध्रुवीकरण) को रेस्टिंग ट्रांसमेम्ब्रेन क्षमता (आरटीएमपी) के गठन के साथ कोशिका (आईकेआर, आईके) से पोटेशियम आयनों के प्रवाह की विशेषता है।
चरण 4 (विध्रुवण) को कोशिका (IK1) में पोटेशियम आयनों के सक्रिय प्रवेश के कारण टीएमपीपी के रखरखाव की विशेषता है।
सूक्ष्म संरचनात्मक स्तर पर, ट्रांसमेम्ब्रेन आयन चैनल विशिष्ट प्रोटीन परिसरों से युक्त जटिल संरचनात्मक संरचनाएं हैं। इन प्रोटीन चैनलों की शिथिलता के कारण टीएमपीडी के विभिन्न चरणों के दौरान ट्रांसमेम्ब्रेन आयन फ्लक्स तेज या धीमा हो सकता है, जिसके परिणामस्वरूप टीएमपीडी अवधि और क्यूटी अंतराल लंबा या छोटा हो सकता है। ट्रांसमेम्ब्रेन आयन चैनलों की शिथिलता का मुख्य कारण उनके प्रोटीन को एन्कोड करने वाले जीन का उत्परिवर्तन है। उत्परिवर्तन सभी प्रकार के चैनलों, साथ ही उनके संयोजनों को प्रभावित कर सकते हैं, जो लंबे और छोटे क्यूटी अंतराल सिंड्रोम के बड़ी संख्या में नैदानिक रूपों के अस्तित्व को निर्धारित करता है। वर्तमान में, ट्रांसमेम्ब्रेन आयन चैनलों की संरचना और आनुवंशिकी का पूरी तरह से अध्ययन किया गया है, जो उनके विकारों के दवा सुधार को सुलभ बनाता है। इस मुद्दे पर विस्तृत साहित्य एस. नचिमुथु एट अल द्वारा समीक्षा में प्रस्तुत किया गया है। .
क्यूटी अंतराल को ईसीजी पर क्यू तरंग की शुरुआत से (यदि अनुपस्थित है, तो आर तरंग की शुरुआत से) टी तरंग के अंत तक मापा जाता है। इसकी स्पष्ट सादगी के बावजूद, क्यूटी अंतराल को मापना और आकलन करना काफी कठिन है कार्य और ईसीजी विश्लेषण में सबसे कठिन पहलुओं में से एक है। सबसे बड़ी कठिनाइयाँ हैं: 1) क्यूआरएस कॉम्प्लेक्स की शुरुआत और टी तरंग के अंत का निर्धारण; 2) लीड का चयन जिसमें क्यूटी अंतराल को मापना बेहतर है; 3) हृदय गति, लिंग और क्यूआरएस कॉम्प्लेक्स की अवधि के लिए क्यूटी अंतराल की अवधि को समायोजित करने की आवश्यकता।
ज्यादातर मामलों में, टी तरंग का अंत उस समय निर्धारित होता है जब टी तरंग का अंतिम भाग आइसोलिन पर लौटता है। समान आयाम की चोटियों वाली "दो-कूबड़ वाली" टी लहर के मामले में, दूसरी चोटी के अंत तक टी लहर के अंत को निर्धारित करने की सिफारिश की जाती है। यदि टी और यू तरंगें ओवरलैप होती हैं, तो यू तरंग के बिना लीड में क्यूटी अंतराल को मापने की सिफारिश की जाती है (अक्सर एवीआर या एवीएल की ओर जाता है) या आइसोलाइन के चौराहे पर टी तरंग के अंत को स्पर्शरेखा से खींची गई रेखा के साथ निर्धारित किया जाता है। टी तरंग का अवरोही भाग (यह ध्यान में रखना आवश्यक है कि बाद वाली विधि क्यूटी अंतराल को कम आंक सकती है) (चित्र 1)।
मैन्युअल रूप से मापते समय, क्यूटी अंतराल की अवधि को कई मापों (कम से कम 3-5 हृदय चक्र) के औसत मूल्य के रूप में निर्धारित करने की सिफारिश की जाती है।
हाल के वर्षों में, कई आधुनिक इलेक्ट्रोकार्डियोग्राफ़ स्वचालित ईसीजी विश्लेषण करने में सक्षम हो गए हैं, जिसमें क्यूटी अंतराल की अवधि का निर्धारण भी शामिल है। स्वचालित विश्लेषण में प्रयुक्त कई लीडों का सुपरपोजिशन और औसत क्यूटी अंतराल की शुरुआत और अंत के अधिक सटीक निर्धारण की अनुमति देता है, जिसके परिणामस्वरूप स्वचालित रूप से मापा गया क्यूटी अंतराल अक्सर मैन्युअल माप पद्धति के साथ क्यूटी अंतराल से अधिक लंबा होता है। इसलिए, यदि स्वचालित विश्लेषण के दौरान क्यूटी अंतराल लम्बाई का पता चलता है, तो परिणामों को मैन्युअल रूप से दोबारा जांचने की अनुशंसा की जाती है।
यह ज्ञात है कि क्यूटी अंतराल की अवधि का हृदय गति (आरआर अंतराल) के साथ स्पष्ट संबंध है: जब हृदय गति कम हो जाती है, तो क्यूटी अंतराल बढ़ जाता है, और जब हृदय गति बढ़ जाती है, तो यह घट जाती है। यह सुविधा हृदय गति के आधार पर क्यूटी अंतराल की अवधि को सही करने की आवश्यकता को इंगित करती है। इस प्रयोजन के लिए, घातीय, रैखिक या लघुगणकीय विधियों का उपयोग करके कई सूत्र प्रस्तावित किए गए हैं। यह ध्यान दिया जाना चाहिए कि हृदय गति 60 से 90 बीट/मिनट तक होती है। अधिकांश सूत्र तुलनीय सुधार परिणाम प्रदान करते हैं और विनिमेय होते हैं।
रैखिक सुधार विधि (फ़्रेमिंघम, होजेस, रौताहारजू) का उपयोग करने वाले सूत्र घातीय विधि की त्रुटियों को कम कर सकते हैं और इसका उपयोग उच्च और निम्न हृदय गति दोनों के लिए किया जा सकता है। उनमें से सबसे प्रसिद्ध फ्रामिंघम फॉर्मूला (QTc=QT + 0.154 x (1 - RR)) है, और सबसे सटीक, लेकिन अधिक जटिल, रौताहारजू फॉर्मूला है। हृदय गति के लिए क्यूटी अंतराल को सही करने के विभिन्न तरीकों का विवरण आई. गोल्डनबर्ग एट अल की समीक्षा में पाया जा सकता है। .
चूंकि इंट्रावेंट्रिकुलर चालन विकारों के साथ क्यूटी अंतराल बढ़ सकता है, बंडल शाखा ब्लॉक वाले रोगियों में रिपोलराइजेशन की अवधि का आकलन करने के लिए, जेटी अंतराल की अवधि (एसटी खंड की शुरुआत से टी के अंत तक) का उपयोग करने की सिफारिश की जाती है। तरंग) या सुधार सूत्र जो हृदय गति और क्यूआरएस कॉम्प्लेक्स की अवधि दोनों को ध्यान में रखते हैं। दुर्भाग्य से, विश्लेषण के इन तरीकों में अभी भी आम तौर पर स्वीकृत मानक नहीं हैं और नैदानिक अभ्यास में इसका उपयोग बहुत सीमित रूप से किया जाता है।
2009 में, एस. विस्किन ने जनसंख्या और आनुवांशिक अध्ययन के डेटा का उपयोग करते हुए एक "क्यूटी स्केल" विकसित किया, जो पुरुषों और महिलाओं के लिए अलग-अलग, बहुत छोटे से लेकर बहुत लंबे तक क्यूटी अंतराल के पूरे निरंतर स्पेक्ट्रम को रैंक करता है। इस पैमाने के अनुसार, क्यूटी अंतराल की सामान्य अवधि पुरुषों के लिए 360-389 एमएस और महिलाओं के लिए 370-399 एमएस का क्यूटीसी मान माना जाता है; पुरुषों के लिए 390-449 एमएस और महिलाओं के लिए 400-459 एमएस के बराबर क्यूटीसी के साथ, क्यूटी अंतराल को संभवतः लंबा माना जाता था; पुरुषों के लिए 450-469 एमएस और महिलाओं के लिए 460-479 एमएस के बराबर क्यूटीसी के साथ, लंबे समय तक; पुरुषों के लिए 470 एमएस और महिलाओं के लिए 480 एमएस के बराबर या उससे अधिक क्यूटीसी के साथ, जैसा कि स्पष्ट रूप से लंबा है; पुरुषों के लिए 359-329 एमएस और महिलाओं के लिए 369-339 एमएस के बराबर क्यूटीसी के साथ, पुरुषों के लिए 330 एमएस और महिलाओं के लिए 340 एमएस के बराबर या उससे कम क्यूटीसी के साथ, जैसा कि स्पष्ट रूप से छोटा किया गया है।
एसयूडीआई क्यूटी के निदान के लिए सबसे पहले और सबसे प्रसिद्ध मानदंडों में से एक पी.जे. मानदंड हैं। श्वार्ट्ज एट अल. 1985, जिसे बाद में कई बार पूरक और अद्यतन किया गया (तालिका 1)। इन मानदंडों के अनुसार, 1 अंक प्राप्त करने वाले व्यक्तियों में क्यूटी जज की संभावना कम होती है, 2 से 3 अंक तक - एक मध्यवर्ती संभावना, 4 अंक या अधिक - क्यूटी जज की उच्च संभावना होती है।
2011 में, एम.एच. गोलोब एट अल। शॉर्ट क्यूटी अंतराल सिंड्रोम (एसटीएस) के निदान के लिए प्रस्तावित मानदंड क्यूटी एसटीएस (तालिका 2) के मानदंड के समान सिद्धांतों पर आधारित हैं। इन मानदंडों के अनुसार, यदि अंकों की कुल संख्या 4 या अधिक है, तो क्यूटी बिच की उच्च संभावना निर्धारित की जाती है; यदि 2 अंक या उससे कम हैं, तो कम संभावना निर्धारित की जाती है; यदि कुल स्कोर 3 अंक है, तो QT BITCH की संभावना का मूल्यांकन मध्यवर्ती के रूप में किया जाता है।
पुनर्ध्रुवीकरण की अवधि में वृद्धि अक्सर वेंट्रिकुलर कार्डियोमायोसाइट्स की झिल्ली पर तीव्र दोलनों की उपस्थिति की ओर ले जाती है, जिसे प्रारंभिक पश्चात विध्रुवण क्षमता कहा जाता है, जो क्रिया क्षमता की अवधि की स्पष्ट विषमता के साथ संयोजन में, बार-बार उत्तेजना के फॉसी की घटना का कारण बनता है। और वेंट्रिकुलर मायोकार्डियम में वेंट्रिकुलर टैचीकार्डिया।
क्यूटी वीएसडी की सबसे विशिष्ट नैदानिक अभिव्यक्ति पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया टॉरसेड्स डी पॉइंट्स (टीडीपी) (द्विदिशात्मक, "पिरूएट" टैचीकार्डिया) है। टीडीपी को टैचीकार्डिया से पहले अंतिम साइनस संकुचन में क्यूटी अंतराल के स्पष्ट विस्तार की विशेषता है, क्यूआरएस कॉम्प्लेक्स की ध्रुवीयता में एक प्रगतिशील परिवर्तन, आइसोलिन के चारों ओर उनके घूर्णन का दृश्य अनुकरण, क्यूआरएस कॉम्प्लेक्स के आयाम में निरंतर परिवर्तन, ए 150 से 300 पल्स प्रति मिनट तक उच्च हृदय गति और आरआर अंतराल की स्पष्ट अनियमितता (चित्र 2)। टीडीपी को ब्रैडीकार्डिया या एक्सट्रैसिस्टोल के कारण होने वाले ठहराव के बाद एक हमले की शुरुआत की विशेषता है। टीडीपी के लिए विशिष्ट तथाकथित एसएलएस (शॉर्ट-लॉन्ग-शॉर्ट) अनुक्रम है, जो प्रारंभिक सुप्रावेंट्रिकुलर एक्सट्रैसिस्टोल की विशेषता है, जिससे आरआर अंतराल (छोटा चक्र) छोटा हो जाता है, जिसके बाद अगले साइनस कॉम्प्लेक्स से पहले एक लंबे पोस्ट-एक्सट्रैसिस्टोलिक विराम होता है। (लंबा चक्र) और बार-बार वेंट्रिकुलर एक्सट्रैसिस्टोल (छोटा चक्र), जो टीडीपी पैरॉक्सिस्म की शुरुआत है। क्यूटी एलएसडी वाले रोगियों में, टीडीपी अक्सर तीव्र एड्रीनर्जिक उत्तेजना से उत्पन्न होता है।
क्यूटी एसयूडीएस वाले रोगियों में टीडीपी के हमले आमतौर पर अल्पकालिक होते हैं, स्वचालित रूप से हल हो जाते हैं, और इसलिए लंबे समय तक पता नहीं चल पाता है। हालाँकि, ये हमले छोटे अंतरवर्ती अंतरालों के साथ बार-बार अनुक्रम में एकत्रित होते हैं, जिससे घबराहट, चक्कर आना, बेहोशी, प्रीसिंकोप और वेंट्रिकुलर फाइब्रिलेशन (वीएफ) के कारण अचानक मृत्यु हो जाती है।
LQT1 को आराम करने वाले ईसीजी पर व्यापक टी तरंगों, टैचीअरिथमिया की शुरुआत से पहले एक ठहराव की अनुपस्थिति, व्यायाम के दौरान क्यूटी अंतराल को छोटा करने की अनुपस्थिति और β-ब्लॉकर्स (बीएबी) की उच्च प्रभावशीलता की विशेषता है। LQT1 में टैचीअरिथमिया का विकास शारीरिक और मानसिक तनाव, तैराकी और गोताखोरी से होता है।
LQT2 की विशेषता कम आयाम, आराम करने वाले ईसीजी पर दांतेदार टी तरंगें, टैचीअरिथमिया की शुरुआत से पहले एक ठहराव की उपस्थिति, व्यायाम के दौरान क्यूटी अंतराल का सामान्य छोटा होना और LQT1 की तुलना में बीटा ब्लॉकर्स की कम प्रभावशीलता है। LQT2 में टैचीअरिथमिया का विकास शारीरिक और मानसिक तनाव, अचानक तेज़ आवाज़ से होता है।
LQT3 की विशेषता एक लंबा आइसोइलेक्ट्रिक एसटी खंड, आराम करने वाले ईसीजी पर संकीर्ण और उच्च टी तरंगें और व्यायाम के दौरान क्यूटी अंतराल का अत्यधिक छोटा होना है। बीटा ब्लॉकर्स की प्रभावशीलता निर्धारित नहीं की गई है। टैचीअरिथमिया अक्सर नींद के दौरान आराम करने पर होता है।
क्यूटी अंतराल को लंबा करने के लिए जिम्मेदार जीन में उत्परिवर्तन की आवृत्ति लगभग 2 हजार लोगों में से 1 है, लेकिन प्रकट रूपों की आवृत्ति काफी कम है, क्योंकि दोषपूर्ण जीन के अधिकांश वाहकों में जीवन भर कोई लक्षण नहीं होते हैं।
आनुवंशिक परीक्षण मुख्य रूप से दो मामलों में दर्शाया गया है:
1) जब निदान संभावित हो और नैदानिक डेटा एक विशिष्ट जीन को नुकसान का संकेत देता हो;
2) जिन परिवारों में पहले से स्थापित आनुवंशिक दोष वाला एक संभावित समूह है।
दोनों ही मामलों में, निदान को स्पष्ट करने, पूर्वानुमान निर्धारित करने और दीर्घकालिक उपचार रणनीति चुनने के लिए आनुवंशिक परीक्षण आवश्यक है।
हाल के वर्षों में, बड़ी संख्या में गैर-वंशानुगत कारकों की पहचान की गई है जो क्यूटी अंतराल और टीडीपी को लम्बा खींचते हैं, मुख्य रूप से दवाएं, जिनमें क्लास Ia एंटीरियथमिक्स (क्विनिडाइन, प्रोकेनामाइड, डिसोपाइरामाइड) और क्लास III (डोफेटिलाइड, इबुटिलाइड, सोटालोल), एंटीसाइकोटिक्स शामिल हैं। (हेलोपरिडोल, ड्रॉपरिडोल, थियोरिडाज़िन, क्लोरप्रोमेज़िन), एंटीडिप्रेसेंट्स (एमिट्रिप्टिलाइन, डेसिप्रामाइन, इमिप्रामाइन, मेप्रोटिलीन, डॉक्सपिन, फ्लुओक्सेटीन), क्विनोलोन एंटीबायोटिक्स (लेवोफ़्लॉक्सासिन, मोक्सीफ्लोक्सासिन) और मैक्रोलाइड्स (एरिथ्रोमाइसिन, क्लैरिथ्रोमाइसिन), एंटीमलेरियल्स (क्विनिडाइन), एंटीप्रोटोज़ोल ड्रग्स (पेंटामिडाइन) , एंटीफंगल (एज़ोल समूह) और मेथाडोन।
साथ ही, क्यूटी अंतराल के अधिग्रहीत विस्तार के पूर्वानुमानित मूल्य का पर्याप्त अध्ययन नहीं किया गया है। यह ध्यान दिया गया है कि दवा एजेंट की कार्रवाई के तंत्र और एलडीएस क्यूटी की नैदानिक अभिव्यक्तियों के बीच संबंध सख्त नहीं है। कुछ मामलों में, क्यूटी अंतराल का महत्वपूर्ण विस्तार भी शायद ही कभी टीडीपी के विकास के साथ होता है (उदाहरण के लिए, अमियोडेरोन के उपयोग के साथ), और अन्य में, क्यूटी अंतराल का थोड़ा सा भी लंबा होना टीडीपी का कारण बन सकता है।
यह ज्ञात है कि दवा से संबंधित टीडीपी वाले 5 से 20% रोगियों में जीन में उत्परिवर्तन होता है जो क्यूटी टीडीएस का कारण बनता है। इन रोगियों में आम तौर पर सामान्य या बॉर्डरलाइन क्यूटीसी होती है, लेकिन कुछ दवाओं, तनाव या अन्य जोखिम कारकों के कारण क्यूटी लंबे समय तक बढ़ने और टीडीपी होने का खतरा होता है।
क्यूटी की विशेषता क्यूटी अंतराल का वंशानुगत छोटा होना है, जिसमें स्थायी या पैरॉक्सिस्मल रूपों के रूप में एएफ (24%) की उच्च घटना, बार-बार बेहोशी, पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया, वीएफ का विकास, कार्डियक अरेस्ट और अचानक मौत शामिल है। पीआर खंड का अवसाद, एसटी खंड के क्षैतिज समतलन के बिना उच्च शिखर के आकार की टी तरंगें, हृदय गति में वृद्धि के साथ एसटी खंड का बिगड़ा हुआ छोटा होना और ब्रैडीकार्डिया के साथ क्यूटी अंतराल का विरोधाभासी छोटा होना भी हो सकता है। क्यूटी स्टेनोसिस वाले रोगियों में एएफ और वीएफ को प्रोग्राम्ड पेसिंग द्वारा आसानी से उकसाया जाता है।
क्यूटी अंतराल को छोटा करने के लिए इलेक्ट्रोफिजियोलॉजिकल आधार विध्रुवण धाराओं (आईएनए, आईसीए) में कमी, पुनर्ध्रुवीकरण धाराओं में वृद्धि (आईटीओ, आईके1, आईके-एटीपी, आईएसीएच, आईकेआर, आईके) या के कारण टीएमपीडी की अवधि में कमी है। उसका एक संयोजन. प्रायोगिक अध्ययनों से पता चलता है कि क्यूटी वाले रोगियों में टीएमपीपी की कमी को स्पष्ट विषमता की विशेषता है, साथ ही पुनर्ध्रुवीकरण के ट्रांसम्यूरल फैलाव के साथ, जो "रीएंट्री" तंत्र के अनुसार अतालता के विकास के लिए एक सब्सट्रेट है।
एसक्यूटी1 में, हृदय ताल गड़बड़ी के लिए उकसाने वाला कारक आमतौर पर शारीरिक गतिविधि और तेज आवाज है; एसक्यूटी3 में, रात में अचानक जागना।
वंशानुगत रूपों के अलावा, नैदानिक अभ्यास में क्यूटी अंतराल का छोटा होना अक्सर हाइपरपैराथायरायडिज्म, गुर्दे की बीमारी, कैंसर के ऑस्टियोलाइटिक रूपों, थियाजाइड मूत्रवर्धक, लिथियम और विटामिन डी लेने के कारण होने वाले हाइपरकैल्सीमिया में पाया जाता है। क्यूटी अंतराल, ब्रुगाडा सिंड्रोम, क्रोनिक थकान सिंड्रोम, हाइपरथर्मिया, प्रारंभिक वेंट्रिकुलर रिपोलराइजेशन सिंड्रोम, एसिडोसिस, डिजिटलिस, एट्रोपिन और कैटेकोलामाइन का प्रभाव ध्यान दिया जाना चाहिए। क्यूटी अंतराल के माध्यमिक छोटा होने से अतालता संबंधी घटनाओं का खतरा बढ़ जाता है।
लंबे और छोटे क्यूटी सिंड्रोम के लिए चिकित्सा के बहुकेंद्रीय यादृच्छिक नियंत्रित परीक्षणों की कमी इन बीमारियों की सापेक्ष दुर्लभता और नैदानिक विशेषताओं और गंभीरता में महत्वपूर्ण अंतर के साथ बड़ी संख्या में आनुवंशिक प्रकारों को दर्शाती है।
अचानक मृत्यु के बहुत कम जोखिम वाले मरीजों (उदाहरण के लिए, सामान्य क्यूटी अंतराल अवधि वाले बुजुर्ग उत्परिवर्तन वाहक) को आमतौर पर उपचार की आवश्यकता नहीं होती है, लेकिन क्यूटी अंतराल को बढ़ाने वाली दवाओं से बचना चाहिए।
बीटा ब्लॉकर्स का मुख्य चिकित्सीय प्रभाव व्यायाम और तनाव के दौरान हृदय गति को बढ़ने से रोकना है। क्यूटी वीएसडी वाले रोगियों में बीटा-ब्लॉकर्स का उपचार आम तौर पर स्वीकृत नियमों के अनुसार किया जाता है, सभी संभावित मतभेदों को ध्यान में रखते हुए। इस बात के प्रमाण हैं कि बीटा ब्लॉकर थेरेपी LQT2 और LQT3 वाले रोगियों की तुलना में LQT1 वाले रोगियों में अधिक प्रभावी है।
क्यूटी वीएसडी वाले रोगियों में बीएबी के बराबर चिकित्सीय प्रभाव बाईं ग्रीवा सहानुभूति (एलएसएस) (स्टेलेट गैंग्लियन की गैंग्लियोनेक्टोमी) के साथ प्राप्त किया जाता है। यह ध्यान में रखते हुए कि एलएसएस एक आक्रामक ऑपरेशन है, यह उन रोगियों के लिए संकेत दिया गया है जिनके पास बीटा ब्लॉकर्स के लिए मतभेद हैं।
1) ऐसे व्यक्ति जिनके लक्षण यौवन की शुरुआत से पहले कम उम्र में विकसित होते हैं;
2) काफी लंबे समय तक क्यूटी अंतराल (क्यूटीसी>500 एमएस) वाले मरीज;
3) बीटा ब्लॉकर्स के उपचार के दौरान होने वाली बार-बार होने वाली अतालता संबंधी बेहोशी वाले रोगी।
पारिवारिक आनुवंशिक जांच के दौरान पहचाने गए उत्परिवर्ती जीन के सभी वाहकों में आईसीडी प्रत्यारोपण की अधिक आक्रामक रणनीति का मुद्दा विवादास्पद बना हुआ है।
बीक्यूटी वाले सभी रोगियों के लिए आईसीडी प्रत्यारोपण की दृढ़ता से अनुशंसा की जाती है द्वितीयक रोकथामअचानक हृदय की मृत्यु, ऐसे मामलों को छोड़कर जहां ऐसा होता है पूर्ण मतभेदया रोगी का इनकार. साथ ही, अचानक मृत्यु की प्राथमिक रोकथाम के लिए आईसीडी का उपयोग विश्वसनीय रूप से सिद्ध नहीं हुआ है। के संबंध में डेटा भी बहुत सीमित है औषधीय उपचारक्यूटी कुतिया, मुख्य रूप से SQT1 उपचार से संबंधित है। एक दवा जो बहुत अच्छी संभावनाएं दिखाती है वह है हाइड्रोक्विनोन, जो लगातार क्यूटी अंतराल को बढ़ाती है और टॉर्सेड डी पॉइंट्स (टीडीपी) के एपिसोड को कम करती है।
क्यूटी अंतराल का लंबा होना और छोटा होना अक्सर नैदानिक अभ्यास में सामने आता है और रोगियों में अचानक मृत्यु का कारण बन सकता है। समय पर निदान आपको इष्टतम उपचार रणनीति चुनने और वास्तव में ऐसे रोगियों के जीवन को बचाने की अनुमति देता है। इसलिए, सभी विशिष्टताओं के डॉक्टरों के लिए उनके दैनिक कार्य में लंबे और छोटे क्यूटी अंतराल सिंड्रोम के निदान और उपचार के तरीकों का ज्ञान आवश्यक है।
1. शकोलनिकोवा एम.ए. प्राथमिक, वंशानुगत लंबी क्यूटी सिंड्रोम // लंबी क्यूटी सिंड्रोम / एड। एम.ए. शकोलनिकोवा। एम.: मेडप्रैक्टिका, 2001. पी. 9-45।
2. गोलोब एम.एच., रेडपाथ सी.जे., रॉबर्ट्स जे.डी. लघु क्यूटी सिंड्रोम: प्रस्तावित निदान मानदंड // जे. एम. कोल. कार्डियोल। 2011. वॉल्यूम. 57. पी. 802-812.
3. नचिमुथु एस., अस्सार एम.डी., शूस्लर जे.एम. दवा-प्रेरित क्यूटी अंतराल लम्बाई // वहाँ। सलाह. ड्रग सेफ में. 2012. खंड 3(5)। पी.241-253.
4. रौताहारजू पी.एम., सुराविज़ बी., गेट्स एल.एस. इलेक्ट्रोकार्डियोग्राम के मानकीकरण और व्याख्या के लिए एएचए/एसीसीएफ/एचआरएस सिफारिशें: भाग IV: एसटी खंड, टी और यू तरंगें, और क्यूटी अंतराल: अमेरिकन हार्ट एसोसिएशन इलेक्ट्रोकार्डियोग्राफी और अतालता समिति, क्लिनिकल कार्डियोलॉजी पर परिषद का एक वैज्ञानिक वक्तव्य; अमेरिकन कॉलेज ऑफ कार्डियोलॉजी फाउंडेशन; और हार्ट रिदम सोसायटी: कम्प्यूटरीकृत इलेक्ट्रोकार्डियोलॉजी // सर्कुलेशन के लिए इंटरनेशनल सोसायटी द्वारा समर्थित। 2009. वॉल्यूम. 119. पी.ई241-ई250।
5. गोल्डनबर्ग आई., मॉस ए.जे., ज़रेबा डब्ल्यू. क्यूटी अंतराल: इसे कैसे मापें और "सामान्य" क्या है // जे. कार्डियोवास्क। इलेक्ट्रोफिजियोल. खंड 17. पी. 333-336.
6. विस्किन एस. क्यूटी अंतराल: बहुत लंबा, बहुत छोटा या बिल्कुल सही // हृदय ताल। 2009. वॉल्यूम. 6. नंबर 5. पी. 711-715.
7. श्वार्ट्ज पी.जे. और अन्य। लंबे क्यूटी सिंड्रोम के लिए नैदानिक मानदंड। एक अद्यतन // सर्कुलेशन। 1993. वॉल्यूम. 88. पी. 782-784.
8. खान एल.ए. लॉन्ग क्यूटी सिंड्रोम: निदान और प्रबंधन // आमेर। हार्ट जे. 2002. खंड 143(1)
9. रोडेन डी.एम. लॉन्ग-क्यूटी सिंड्रोम // एन. इंजी. जे मेड. 2008. वॉल्यूम. 358. पृ.169-176.
10. रोडेन डी.एम., विश्वनाथन पी.सी. अधिग्रहीत लंबे क्यूटी सिंड्रोम के आनुवंशिकी // जे. क्लिन। निवेश करना। 2005. वॉल्यूम. 115. पी. 2025-2032।
11. मोरिता एच., वू जे., जिप्स डी.पी. क्यूटी सिंड्रोम: लंबा और छोटा // लैंसेट। 2008. वॉल्यूम. 372. पी. 750-763.
12. पटेल सी., यान जी.-एक्स., एंटजेलेविच सी. शॉर्ट क्यूटी सिंड्रोम: बेंच से बेडसाइड तक // सर्क। अतालता. इलेक्ट्रोफिजियोल. 2010. खंड 3. पी.401-408.
13. बजरेगार्ड पी., नल्लापानेनी एच., गुसाक आई. क्लिनिकल प्रैक्टिस में लघु क्यूटी अंतराल // जर्नल ऑफ इलेक्ट्रोकार्डियोलॉजी। 2010. वॉल्यूम. 43. पी. 390-395.
14. कार्डियक सोसाइटी ऑफ़ ऑस्ट्रेलिया एंड न्यूज़ीलैंड (CSANZ)। पारिवारिक लॉन्ग क्यूटी सिंड्रोम 2011 के निदान और प्रबंधन के लिए दिशानिर्देश। http://www.csanz.edu.au/documents/guidelines/clinical_practice/Familial_Long_QT_Syndrome.pdf
तेजी से बढ़ रहा प्रचलन मधुमेह(एसडी) वैश्विक में से एक है।
1959 में, एम. प्रिंज़मेटल ने कोरोनरी धमनियों की ऐंठन से जुड़े हृदय रोग का वर्णन किया।
क्यूटी अंतराल की अवधि हृदय गति के आधार पर भिन्न होती है। निर्भरता अरैखिक और व्युत्क्रमानुपाती होती है।
बैज़ेट (1920), फ्राइडेरिसिया (1920), हेग्लिन और होल्ज़मैन (1937) इस घटना की जांच करने वाले पहले व्यक्ति थे। हेग्लिन और होल्ज़मैन ने उचित क्यूटी अंतराल की गणना के लिए एक सूत्र प्रस्तावित किया
चूंकि क्यूटी अंतराल की अवधि हृदय गति पर निर्भर करती है (जैसे-जैसे यह धीमी होती जाती है, लंबी होती जाती है), मूल्यांकन के लिए इसे हृदय गति के सापेक्ष सही किया जाना चाहिए।
सबसे अधिक उपयोग किए जाने वाले सूत्र बज़ेट और फ्रेडरिक हैं:
QTc(F) = QT/3vRR, जहां:
क्यूटीसी - क्यूटी अंतराल का सही (हृदय गति के सापेक्ष) मूल्य, सापेक्ष मूल्य।
आरआर - इस क्यूआरएस कॉम्प्लेक्स और इसके पहले वाले के बीच की दूरी, सेकंड में व्यक्त की गई।
बज़ेट का सूत्र पूर्णतः सही नहीं है। उच्च हृदय गति (टैचीकार्डिया) पर अधिक सुधार और कम हृदय गति (ब्रैडीकार्डिया) पर कम सुधार की प्रवृत्ति थी।
उचित मान पुरुषों के लिए 300-430 एमएस और महिलाओं के लिए 300-450 एमएस की सीमा में हैं।
यदि एक लंबे समय तक क्यूटीसी अंतराल का पता लगाया जाता है, तो अधिग्रहित लंबे समय तक क्यूटी अंतराल के संभावित क्षणिक कारणों का सावधानीपूर्वक मूल्यांकन करना और संरचनात्मक हृदय रोग के लिए धीमी पुनर्ध्रुवीकरण माध्यमिक को बाहर करने के लिए इकोकार्डियोग्राफी और सीएमईसीजी करना आवश्यक है।
2.1.9.छोटा क्यूटी अंतराल
इस बात पर असहमति है कि लघु क्यूटी अंतराल क्या होता है और यह उम्र के साथ कैसे बदलता है। 330 एमएस (बच्चों में 310 एमएस) और क्यूटीसी के लिए 360 और 380 एमएस के बीच क्यूटी मान प्रस्तावित किए गए हैं: इन मूल्यों के नीचे क्यूटी या क्यूटीसी अंतराल को छोटा माना जा सकता है।
क्यूटी अंतराल को सही ढंग से निर्धारित करने के लिए, हृदय गति अधिमानतः 80 बीट/मिनट से कम होनी चाहिए।
शॉर्ट क्यूटी सिंड्रोम की विशेषता लंबी टी तरंगें हैं। क्यूटी<360 мсек. Важно расстояние от конца з.Т до зубца U.
ए - क्यूटी=360एमएस क्यूटीसी=397एमएस टी-यू=10एमएस। सामान्य।
बी - क्यूटी=270 एमएस क्यूटीसी=392 एमएस टी-यू=110 एमएस। लघु क्यूटी सिंड्रोम.
एथलीटों में लघु क्यूटी अंतराल (क्यूटीसी) की पहचान के बाद<380 мс),необходимо исключить такие его причины как: гиперкальциемия, гиперкалиемия, ацидоз, прием некоторых препаратов (например дигиталис).
कम क्यूटी अंतराल के अधिग्रहीत कारणों की अनुपस्थिति में, एथलीट को पारिवारिक ईसीजी स्क्रीनिंग और आणविक आनुवंशिक परीक्षण (पोटेशियम चैनल (KCNH2, KCNQ1, KCNJ2) या एल-प्रकार कैल्शियम चैनल (CACNA1C और C/) एन्कोडिंग करने वाले दोषपूर्ण जीन की पहचान करने के लिए) के लिए भेजा जाना चाहिए। CN82b).
हाइपोकैल्सीमिया के साथ क्यूटी अंतराल का बढ़ना और हाइपरकैल्सीमिया के साथ छोटा होना। दोनों मामलों में, क्यूटी अंतराल की लंबाई एसटी खंड द्वारा बदल दी जाती है।
2.1.10 ब्रुगाडा सिंड्रोम
आधुनिक नैदानिक चिकित्सा ने कई बीमारियों और सिंड्रोमों की पहचान की है जो कम उम्र में अचानक मृत्यु के उच्च जोखिम से निकटता से जुड़े हुए हैं। इनमें अचानक शिशु मृत्यु सिंड्रोम, लंबे क्यूटी सिंड्रोम, अचानक अस्पष्टीकृत मृत्यु सिंड्रोम, अतालताजनक दाएं वेंट्रिकुलर डिस्प्लेसिया, इडियोपैथिक वेंट्रिकुलर फाइब्रिलेशन और कई अन्य शामिल हैं। इस श्रृंखला की सबसे "रहस्यमय" बीमारियों में से एक ब्रुगाडा सिंड्रोम (बीएस) है। इस तथ्य के बावजूद कि इस बीमारी पर समर्पित सैकड़ों कार्य दुनिया भर में प्रकाशित हुए हैं, और विषयगत अनुभाग नियमित रूप से सबसे बड़े अंतरराष्ट्रीय कार्डियोलॉजी कांग्रेस में आयोजित किए जाते हैं, घरेलू साहित्य में सिंड्रोम के केवल पृथक विवरण हैं, जो हमेशा पूरी तरह से नहीं होते हैं रोग की विशिष्ट तस्वीर दर्शाते हैं। साथ ही, यह एसबी है, जो कई विशेषज्ञों के अनुसार, कम उम्र में 50% से अधिक अचानक, गैर-कोरोनरी मौतों के लिए "जिम्मेदार" है।
सिंड्रोम की खोज की आधिकारिक तारीख 1992 है। यह तब था जब स्पेनिश हृदय रोग विशेषज्ञ, भाई पी. और डी. ब्रुगाडा, जो वर्तमान में दुनिया भर के विभिन्न क्लीनिकों में काम कर रहे हैं, ने पहली बार एक नैदानिक इलेक्ट्रोकार्डियोग्राफिक सिंड्रोम का वर्णन किया था जो पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया के कारण बेहोशी या अचानक मौत के लगातार पारिवारिक मामलों और पंजीकरण को जोड़ता है। एक विशिष्ट इलेक्ट्रोकार्डियोग्राफ़िक पैटर्न।
एसबी की नैदानिक अभिव्यक्ति की प्रमुख आयु 30-40 वर्ष है, लेकिन पहली बार इस सिंड्रोम का वर्णन एक तीन वर्षीय लड़की में किया गया था, जिसमें बार-बार चेतना की हानि होती थी और बाद में सक्रिय एंटीरैडमिक थेरेपी और प्रत्यारोपण के बावजूद अचानक मृत्यु हो गई थी। पेसमेकर का. रोग की नैदानिक तस्वीर मुख्य रूप से नींद के दौरान वेंट्रिकुलर टैचिर्डिया और अचानक मौत के हमलों की पृष्ठभूमि के खिलाफ बेहोशी की लगातार घटना की विशेषता है, साथ ही शव परीक्षा में कार्बनिक मायोकार्डियल क्षति के संकेतों की अनुपस्थिति भी है।
विशिष्ट नैदानिक तस्वीर के अलावा, एसबी में एक विशिष्ट इलेक्ट्रोकार्डियोग्राफिक पैटर्न होता है। इसमें सही बंडल शाखा ब्लॉक, लीड V1-V3 में विशिष्ट एसटी खंड ऊंचाई, पीआर अंतराल की आवधिक लम्बाई, और सिंकोप के दौरान पॉलिमॉर्फिक वेंट्रिकुलर टैचीकार्डिया के हमले शामिल हैं। ब्रुगाडा सिंड्रोम के निम्नलिखित नैदानिक और इलेक्ट्रोकार्डियोग्राफिक रूप प्रतिष्ठित हैं:
पूर्ण रूप (सिंकोप, पर्डसिंकोप के साथ विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र, पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया के कारण नैदानिक या अचानक मृत्यु के मामले)।
नैदानिक विकल्प:
अचानक मृत्यु या ब्रुगाडा सिंड्रोम के पारिवारिक इतिहास के बिना स्पर्शोन्मुख रोगियों में विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र;
स्पर्शोन्मुख रोगियों, सिंड्रोम के पूर्ण रूप वाले रोगियों के परिवार के सदस्यों में विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र;
स्पर्शोन्मुख विषयों, सिंड्रोम के पूर्ण रूप वाले रोगियों के परिवार के सदस्यों में औषधीय परीक्षणों के बाद विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र;
बार-बार बेहोशी या अज्ञातहेतुक आलिंद फिब्रिलेशन वाले रोगियों में औषधीय परीक्षणों के बाद विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र।
इलेक्ट्रोकार्डियोग्राफ़िक विकल्प:
स्पष्ट दाएं बंडल शाखा ब्लॉक, एसटी खंड ऊंचाई और पीआर अंतराल की लम्बाई के साथ विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र;
एसटी खंड उन्नयन के साथ एक विशिष्ट इलेक्ट्रोकार्डियोग्राफिक चित्र, लेकिन पीआर अंतराल और दाएं बंडल शाखा ब्लॉक के विस्तार के बिना;
मध्यम एसटी खंड ऊंचाई के साथ अधूरा दायां बंडल शाखा ब्लॉक;
पीआर अंतराल का पृथक विस्तार।
ब्रुगाडा सिंड्रोम एक ऑटोसोमल प्रमुख तरीके से विरासत में मिला है और एससीएन5ए जीन में उत्परिवर्तन के साथ जुड़ा हुआ है, जो क्रोमोसोम 3 पर स्थित है और कार्डियोमायोसाइट्स में अल्फा सोडियम चैनलों के सबयूनिट को एन्कोडिंग करता है। इस जीन में उत्परिवर्तन से लॉन्ग क्यूटी सिंड्रोम (एलक्यूटी 3) और हृदय चालन संबंधी विकार भी हो सकते हैं। हाल ही में, एंटज़ेलेविच सी. एट अल. (2) ने 2 नए जीनों की खोज की जो एसटी खंड के उत्थान और क्यूटी अंतराल को छोटा करने का कारण बनते हैं, जिससे शॉर्ट क्यूटी सिंड्रोम के साथ एसबी का संयोजन होता है।
शॉर्ट क्यूटी सिंड्रोम (एसक्यूटीएस - शॉर्ट क्यू-टी सिंड्रोम) एक वंशानुगत विद्युत हृदय रोग है जो जन्मजात कार्डियक चैनलोपैथी के कारण मायोकार्डियम (एट्रिया और वेंट्रिकल्स) के त्वरित पुनर्ध्रुवीकरण के परिणामस्वरूप एक छोटे क्यूटी अंतराल और पैरॉक्सिस्मल टैचीअरिथमिया की विशेषता है। एसक्यूटीएस के सार को समझने के लिए, यह याद रखना आवश्यक है कि क्यूटी अंतराल ईसीजी पर वेंट्रिकुलर रिपोलराइजेशन का एक ग्राफिकल प्रतिबिंब है और वेंट्रिकल्स की प्रभावी दुर्दम्य अवधि (ईआरपी) और क्यूटी अंतराल के बीच एक निरंतर संबंध है।
एसक्यूटीएस के तीन प्रमुख आनुवंशिक वेरिएंट का वर्णन किया गया है और सभी पोटेशियम चैनल जीन में उत्परिवर्तन से जुड़े हैं, जिसके परिणामस्वरूप पोटेशियम आयनों का त्वरित प्रवाह (पोटेशियम चैनलों के माध्यम से) होता है, जिसके परिणामस्वरूप कार्रवाई क्षमता की अवधि कम हो जाती है। SQTS टाइप 1 सिंड्रोम KCNH2 (HERG) जीन में उत्परिवर्तन के कारण होता है, SQTS टाइप 2 - KCNQ1 जीन में, SQTS टाइप 3 - KCNJ2 जीन में उत्परिवर्तन के कारण होता है।
शॉर्ट क्यूटी सिंड्रोम पर आज तक प्रकाशित सभी लेखों में, एसक्यूटीएस का निदान सामान्य हृदय गति पर ईसीजी पर दर्ज 320 एमएस से अधिक के क्यूटी अंतराल पर आधारित था (हालांकि, हाल के आंकड़ों के अनुसार, क्यूटी अंतराल अधिक हो सकता है) SQTS में 320 एमएस से अधिक)। क्यूटी अंतराल को पारंपरिक रूप से हृदय गति से समायोजित किया जाता है, और एसक्यूटीएस वाले रोगियों में, हृदय गति में परिवर्तन होने पर क्यूटी अंतराल न्यूनतम रूप से बदलता है। सही किया गया Q-T अंतराल (बज़ेट सूत्र का उपयोग करके गणना की गई - QTc = QT / (RR)0.5 RR पर< 1000 мс) для постановки диагноза SQTS следует определять при частоте сердечных сокращений менее 100 уд/мин. Это особенно важно при диагностике данного синдрома у детей, так как у них даже в состоянии покоя наблюдается более высокая ЧСС.
एसक्यूटीएस आमतौर पर बिना अंतर्निहित हृदय रोग वाले युवा लोगों में होता है। रोग की मुख्य नैदानिक अभिव्यक्तियाँ वेंट्रिकुलर टैचीकार्डिया के पैरॉक्सिस्म के कारण होने वाली बेहोशी हैं, जिसके साथ अचानक हृदय की मृत्यु का खतरा बढ़ जाता है ( वीएसएस), जिसके मामले सभी आयु वर्ग के रोगियों में वर्णित किए गए हैं। अक्सर यह रोग आलिंद फिब्रिलेशन के पैरॉक्सिस्म के रूप में भी प्रकट होता है। इस प्रकार, कम उम्र में अचानक मृत्यु के मामलों की परिवार में उपस्थिति, अज्ञात एटियलजि के बेहोशी के लिए एसक्यूटीएस के बहिष्कार की आवश्यकता होती है।
एसक्यूटीएस का निदान ईसीजी पर 12 लीड में क्यूटी अंतराल को मापकर किया जाता है। जब क्यूटीसी अंतराल 350 एमएस से कम होता है, तो विभेदक निदान करना आवश्यक होता है, जिसमें माध्यमिक एसक्यूटीएस भी शामिल है, जिससे क्यूटी अंतराल में प्रतिवर्ती कमी होती है) और हाइपरकेलेमिया, हाइपरकैल्सीमिया, एसिडोसिस, डिजिटल विषाक्तता और हाइपरथर्मिया की पृष्ठभूमि के खिलाफ होता है। . इसके अलावा, एसिटाइलकोलाइन और कैटेकोलामाइन या टेस्टोस्टेरोन जैसे तनाव हार्मोन भी क्यूटी अंतराल को छोटा करने का कारण बन सकते हैं। इस प्रकार, एसक्यूटीएस का निदान करने के लिए, न केवल क्यूटी अंतराल की लंबाई को ध्यान में रखना आवश्यक है, बल्कि रोग का इतिहास, नैदानिक अभिव्यक्तियाँ, ईसीजी डेटा, जिसमें टी तरंग की आकृति विज्ञान भी शामिल है (ईसीजी डेटा के अनुसार, सभी) 320 एमएस से कम क्यूटी अंतराल वाले रोगियों में खंड एसटी छोटा या अनुपस्थित होता है, अक्सर सही पूर्ववर्ती लीड में एक लंबी, संकीर्ण और सममित टी तरंग होती है)।

एसिम्प्टोमैटिक रोगियों में एक इलेक्ट्रोफिजियोलॉजिकल अध्ययन (ईपीएस - एपिकार्डियल या एंडोकार्डियल या ट्रांससोफेजियल हृदय की विद्युत उत्तेजना) आयोजित करना एससीडी के जोखिम को स्तरीकृत करने में महत्वपूर्ण है। अध्ययन हमें अटरिया और निलय मायोकार्डियम की प्रभावी दुर्दम्य अवधि की कमी की पुष्टि करने की अनुमति देता है, जो आमतौर पर 120 - 180 एमएस है। ईपीआई के दौरान वेंट्रिकुलर फाइब्रिलेशन (वीएफ) और एट्रियल फाइब्रिलेशन (एएफ) का प्रेरण 90% मामलों में इस बीमारी में दर्ज किया गया है।
नैदानिक अभ्यास में, अन्य बीमारियों के विशिष्ट लक्षणों की अनुपस्थिति में, जोखिम वाले रोगियों (अचानक हृदय की मृत्यु और/या अज्ञात एटियलजि के बेहोशी के पारिवारिक इतिहास वाले व्यक्ति) में एसक्यूटीएस के निदान को मुख्य के रूप में पहचानने की सलाह दी जाती है। ब्रुगाडा सिंड्रोम, दाएं वेंट्रिकल के अतालताजन्य डिसप्लेसिया आदि के रूप में, आज तक पूरी तरह से चिकित्सकीय रूप से उल्लिखित है।
SQTS जेनेटिक स्क्रीनिंग की अभी जांच चल रही है। इस संबंध में, रोगियों के ईसीजी का विश्लेषण करने और उसके मापदंडों के आधार पर, जीवन-घातक अतालता की घटना की भविष्यवाणी करने के लिए एक निर्णायक भूमिका दी जाती है, क्योंकि अक्सर इस बीमारी का पहला लक्षण शारीरिक रूप से स्वस्थ लोगों में अचानक हृदय की मृत्यु है। अचानक मृत्यु का जोखिम जीवन भर मौजूद रहता है, एक वर्ष से कम उम्र के बच्चों और 60 वर्ष से अधिक उम्र के वयस्कों दोनों में।
एसक्यूटीएस वाले रोगियों के उपचार के लिए आम तौर पर स्वीकृत दिशानिर्देश स्थापित नहीं किए गए हैं। वर्तमान में, एसक्यूटीएस वाले रोगियों में एससीडी को रोकने के लिए पसंदीदा उपचार कार्डियोवर्टर-डिफाइब्रिलेटर (आईसीडी) का प्रत्यारोपण है। क्विनिडाइन को क्यूटी अंतराल को बढ़ाने के लिए प्रभावी माना जाता है, जो क्यूटी अंतराल और हृदय गति के अनुपात को सामान्य करता है, साथ ही वेंट्रिकुलर ईआरपी (इबुटिलाइड, सोटालोल, फ्लीकेनाइड जैसी एंटीरैडमिक दवाएं प्रभावी नहीं हैं)। इसके अलावा, क्विनिडाइन का उपयोग एएफ, वीएफ और वेंट्रिकुलर टैचीकार्डिया के पैरॉक्सिज्म वाले रोगियों में अंतःशिरा दबाव के अतिरिक्त के रूप में किया जा सकता है।