सैक्रोइलाइटिस एक बेहद घातक बीमारी है खतरनाक बीमारी, जो सैक्रोइलियक जोड़ की सूजन की विशेषता है। यह विकृति कामकाजी उम्र के युवाओं को प्रभावित करती है। 10-15 वर्षों के बाद, उनमें से 70% जोड़ों में गंभीर अपरिवर्तनीय परिवर्तन का अनुभव करते हैं. इससे जीवन की गुणवत्ता में उल्लेखनीय कमी आती है और काम करने की क्षमता में कमी आती है।
समान के कारण नैदानिक लक्षणसैक्रोइलाइटिस को अक्सर लुंबोसैक्रल रीढ़ (आदि) के अपक्षयी-डिस्ट्रोफिक रोगों के साथ भ्रमित किया जाता है। अधिकांश मरीज़ों में इन बीमारियों के रेडियोलॉजिकल लक्षण प्रदर्शित होते हैं। अधिकांश डॉक्टर वहीं रुकते हैं, निदान करते हैं और मरीज को इलाज के लिए भेजते हैं। परंतु... सैक्रोइलाइटिस अक्सर रीढ़ की अन्य बीमारियों के साथ विकसित होता है. इसके अलग-अलग कारण हो सकते हैं और यह अन्य, अधिक गंभीर प्रणालीगत बीमारियों की उपस्थिति का संकेत दे सकता है।
मंचों पर टिप्पणियों को देखते हुए, डॉक्टरों को बीमारी का निदान करने में कठिनाई होती है और वे मरीजों को "" या "" जैसे अस्पष्ट निदान देते हैं। अक्सर ऐसे मामले भी होते हैं जब डॉक्टर किसी मरीज में ओस्टियोचोन्ड्रोसिस का पता लगाते हैं, लेकिन सैक्रोइलियक जोड़ को कोई नुकसान नहीं होता है। यह सब सैक्रोइलाइटिस के स्पष्ट रेडियोलॉजिकल संकेतों की अनुपस्थिति के कारण है प्रारम्भिक चरणरोग।
में अंतर्राष्ट्रीय वर्गीकरणरोग (आईसीडी-10), सैक्रोइलाइटिस को कोड एम46.1 दिया गया है। पैथोलॉजी को सूजन संबंधी स्पोंडिलोपैथी के रूप में वर्गीकृत किया गया है - रीढ़ की बीमारियां, जो इसके जोड़ों की प्रगतिशील शिथिलता और गंभीर के साथ होती हैं। सैक्रोइलाइटिस को मस्कुलोस्केलेटल प्रणाली के कुछ रोगों के लक्षण के रूप में अन्य श्रेणियों में शामिल किया गया है संयोजी ऊतक. एक उदाहरण (एम86.15, एम86.25) या (एम45.8) के साथ सैक्रोइलियक जोड़ का घाव है।
अपने विकास में, सैक्रोइलाइटिस कई क्रमिक चरणों से गुजरता है। परिवर्तन केवल उनमें से अंतिम में ही प्रकट नहीं होते हैं, जब विकृति का इलाज करना बेहद कठिन होता है। सैक्रोइलाइटिस कई बीमारियों की पृष्ठभूमि में विकसित हो सकता है, जिससे निदान और वर्गीकरण करना मुश्किल हो जाता है।

पतन के प्रति संवेदनशील क्षेत्र.
आइए रोग के कारणों और वर्गीकरण पर नजर डालें।
सैक्रोइलाइटिस के प्रकारों का वर्गीकरण और विवरण
सैक्रोइलियक जोड़ की सूजन एक स्वतंत्र बीमारी हो सकती है या ऑटोइम्यून या संक्रामक रोगों के कारण हो सकती है। सैक्रोइलाइटिस में एकतरफा या द्विपक्षीय स्थानीयकरण, तीव्र, सूक्ष्म या क्रोनिक कोर्स हो सकता है।
| स्थानीयकरण द्वारा | एकतरफा - सूजन प्रक्रिया केवल दाएं या बाएं सैक्रोइलियक जोड़ को प्रभावित करती है |
| द्विपक्षीय - पैथोलॉजिकल परिवर्तन दोनों जोड़ों तक विस्तारित होते हैं। अधिकतर यह रोग एंकिलॉज़िंग स्पॉन्डिलाइटिस और ब्रुसेलोसिस के साथ होता है | |
| व्यापकता एवं सक्रियता से सूजन प्रक्रिया | सिनोवाइटिस सैक्रोइलाइटिस का सबसे हल्का रूप है। यह सैक्रोइलियक जोड़ की गुहा को अस्तर करने वाली श्लेष झिल्ली की पृथक सूजन की विशेषता है। प्रायः यह प्रकृति में प्रतिक्रियाशील होता है। यदि प्यूरुलेंट एक्सयूडेट संयुक्त गुहा में जमा हो जाता है, तो रोग तीव्र और अत्यंत गंभीर है। |
| ऑस्टियोआर्थराइटिस () सैक्रोइलियक जोड़ का एक पुराना घाव है, जिसमें जोड़ की लगभग सभी संरचनाएं रोग प्रक्रिया में शामिल होती हैं। आस-पास की हड्डियाँ, मांसपेशियाँ और स्नायुबंधन भी प्रभावित होते हैं। आमतौर पर क्रोनिक अपक्षयी-डिस्ट्रोफिक या मस्कुलोस्केलेटल प्रणाली की पृष्ठभूमि के खिलाफ विकसित होता है | |
| पैनार्थराइटिस (कफ) - इसके सभी झिल्लियों, स्नायुबंधन और टेंडन के साथ तीव्र पीप। भड़काऊ प्रक्रिया आस-पास के लोगों को भी प्रभावित करती है मुलायम कपड़ेऔर हड्डियाँ. तीव्र हेमटोजेनस ऑस्टियोमाइलाइटिस के कारण होने वाला सैक्रोइलाइटिस, आमतौर पर पैनार्थराइटिस के रूप में होता है। | |
| कारण पर निर्भर करता है | गैर विशिष्ट संक्रामक - स्टैफिलोकोकस ऑरियस या एपिडर्मल स्टैफिलोकोकस, स्ट्रेप्टोकोकस, एंटरोबैक्टीरियासी या स्यूडोमोनास एरुगिनोसा के जोड़ में प्रवेश के कारण विकसित होता है। आमतौर पर ऑस्टियोमाइलाइटिस की पृष्ठभूमि के खिलाफ विकसित होता है और इसका तीव्र कोर्स होता है |
| विशिष्ट संक्रामक - विशिष्ट रोगजनकों के कारण - ये माइकोबैक्टीरिया, ट्रेपोनेमा पैलिडम या ब्रुसेला हैं। इस तरह के सैक्रोइलाइटिस में तपेदिक, सिफिलिटिक, ब्रुसेलोसिस आदि शामिल हैं। ज्यादातर मामलों में, इसका क्रोनिक, धीरे-धीरे बढ़ने वाला कोर्स होता है, हालांकि यह तीव्र रूप से भी हो सकता है | |
| संक्रामक-एलर्जी (सड़न रोकनेवाला, प्रतिक्रियाशील) - आंतों या मूत्रजननांगी संक्रमण की पृष्ठभूमि के खिलाफ विकसित होता है। इस मामले में, संयुक्त गुहा में रोगजनक सूक्ष्मजीवों का पता नहीं लगाया जाता है। सूजन प्रतिक्रियाशील है और जटिल तंत्रविकास। यह रोग तीव्र या सूक्ष्म रूप से होता है और 4-6 महीनों के बाद ठीक हो जाता है | |
| आमवाती - आमवाती रोगों (व्हिपल रोग, बेहसेट सिंड्रोम, एंकिलॉज़िंग स्पॉन्डिलाइटिस) की पृष्ठभूमि के खिलाफ विकसित होता है। इसका दीर्घकालिक, धीरे-धीरे बढ़ने वाला, लेकिन गंभीर कोर्स है। अक्सर जोड़ों में विकृति, गंभीर दर्द और यहां तक कि विकलांगता भी हो जाती है। उपचार केवल विकृति विज्ञान की प्रगति को धीमा कर सकता है और छूट प्राप्त कर सकता है | |
| गैर-संक्रामक - मुख्य रूप से होता है और अन्य बीमारियों से एटियलॉजिकल रूप से जुड़ा नहीं होता है। कारण चोट है, गंभीर शारीरिक व्यायाम, सक्रिय खेल या गतिहीन जीवन शैली। प्रसव के दौरान महिलाओं में सैक्रोइलियक जोड़ों पर अत्यधिक भार के कारण या प्रसव के दौरान उनके आघात के कारण गैर-संक्रामक प्रकृति का सैक्रोइलाइटिस भी विकसित होता है। | |
| प्रवाह के साथ | तीव्र प्युलुलेंट - अचानक शुरू होता है, तेजी से विकास और तेजी से होता है। ऑस्टियोमाइलाइटिस की पृष्ठभूमि पर या गंभीर चोटों के बाद होता है। बहुत खतरनाक है क्योंकि इससे गंभीर जटिलताएँ हो सकती हैं और संक्रमण फैल सकता है मेरुदंड. तत्काल उपचार की आवश्यकता है. मरीज को सर्जरी की जरूरत है |
| सबस्यूट - एक विशिष्ट संक्रामक या प्रतिक्रियाशील प्रकृति हो सकती है। यह काफी गंभीर दर्द और चलने में कठिनाई के रूप में प्रकट होता है। यह संयुक्त गुहा में मवाद के संचय के साथ नहीं है। आमतौर पर उपचार पर अच्छी प्रतिक्रिया होती है और 6 महीने के भीतर पूरी तरह ठीक हो जाता है | |
| क्रॉनिक - इसका कोर्स लंबा होता है और शुरू में बहुत खराब लक्षण होते हैं। समय के साथ, पीठ के निचले हिस्से में दर्द अधिक से अधिक बार प्रकट होता है और रोगी को अधिक से अधिक परेशानी का कारण बनता है। क्रोनिक सैक्रोइलाइटिस आमतौर पर ऑटोइम्यून विकारों या लंबे समय से पीड़ित लोगों में विकसित होता है संक्रामक रोग |
सिंगल और डबल पक्षीय
ज्यादातर मामलों में, सैक्रोइलियक जोड़ की सूजन एकतरफा होती है। जब पैथोलॉजिकल प्रक्रिया दाईं ओर स्थानीयकृत होती है, तो हम दाईं ओर के बारे में बात कर रहे हैं, बाईं ओर - बाईं ओर के सैक्रोइलाइटिस के बारे में।
2-पक्षीय सैक्रोइलाइटिस - यह क्या है और यह खतरनाक क्यों है? इस रोग की विशेषता सूजन प्रक्रिया में दोनों सैक्रोइलियक जोड़ों की एक साथ भागीदारी है। यह विकृतियह अक्सर एंकिलॉज़िंग स्पॉन्डिलाइटिस का संकेत होता है, जो गंभीर होता है और जल्दी विकलांगता की ओर ले जाता है।

द्विपक्षीय सैक्रोइलाइटिस की गतिविधि की डिग्री:
- पहली डिग्री - न्यूनतम। व्यक्ति कमर के निचले हिस्से में मध्यम और हल्के दर्द से परेशान रहता है। इंटरवर्टेब्रल जोड़ों को सहवर्ती क्षति के साथ, पीठ के निचले हिस्से को मोड़ने और फैलाने में कठिनाई हो सकती है।
- ग्रेड 2 - मध्यम. रोगी को लगातार शिकायत रहती है पूरे दिन कठोरता और बेचैनी बनी रहती है। यह बीमारी व्यक्ति को सामान्य जीवनशैली जीने से रोकती है।
- तीसरी डिग्री - उच्चारित। रोगी को पीठ में गंभीर दर्द और गतिशीलता की गंभीर कमी का सामना करना पड़ता है। सैक्रोइलियक जोड़ों के क्षेत्र में, वह एक दूसरे के साथ हड्डियों का पूर्ण संलयन विकसित करता है। रोग प्रक्रिया में रीढ़ और अन्य जोड़ शामिल होते हैं।

लक्षण त्रिक क्षेत्र की अन्य बीमारियों के समान हैं, इसलिए सही निदान महत्वपूर्ण है।
रोग के प्रारंभिक चरण में, रेडियोलॉजिकल संकेत या तो अनुपस्थित होते हैं या व्यावहारिक रूप से अदृश्य होते हैं। ऑस्टियोस्क्लेरोसिस का फॉसी, इंटरआर्टिकुलर रिक्त स्थान का संकुचन और एंकिलोसिस के लक्षण केवल सैक्रोइलाइटिस के ग्रेड 2 और 3 में दिखाई देते हैं। आप इसके प्रयोग से रोग का आरंभ में ही निदान कर सकते हैं। सैक्रोइलाइटिस से पीड़ित अधिकांश मरीज़ केवल बीमारी के चरण 2 पर ही डॉक्टर के पास जाते हैंजब दर्द असुविधा पैदा करने लगे.
संक्रामक निरर्थक
अक्सर यह तीव्र हेमटोजेनस ऑस्टियोमाइलाइटिस में रक्तप्रवाह के माध्यम से संक्रमण के परिणामस्वरूप विकसित होता है। रोगजनक सूक्ष्मजीव संक्रमण के निकटवर्ती केंद्र से भी जोड़ में प्रवेश कर सकते हैं। पैथोलॉजी मर्मज्ञ घावों और सर्जिकल हस्तक्षेप के कारण होती है।
तीव्र प्युलुलेंट सैक्रोइलाइटिस के लक्षण लक्षण:
- मजबूत, आंदोलनों से उत्तेजित;
- रोगी की मजबूर स्थिति - वह "भ्रूण की स्थिति" लेता है;
- तापमान में 39-40 डिग्री तक तेज वृद्धि;
- सामान्य कमजोरी, ठंड लगना, सिरदर्द और नशे के अन्य लक्षण।
में सामान्य विश्लेषणरोगी के रक्त में ईएसआर और ल्यूकोसाइटोसिस में वृद्धि का पता लगाया जाता है। सबसे पहले, रेडियोग्राफ़ पर कोई परिवर्तन दिखाई नहीं देता है, लेकिन बाद में संयुक्त स्थान का विस्तार ध्यान देने योग्य हो जाता है, जो जोड़ की श्लेष गुहा में मवाद के संचय के कारण होता है। संक्रमण बाद में आस-पास के अंगों और ऊतकों में फैल जाता है। प्युलुलेंट सैक्रोइलाइटिस वाले रोगी को तत्काल सर्जिकल हस्तक्षेप और एंटीबायोटिक चिकित्सा के एक कोर्स की आवश्यकता होती है।
यक्ष्मा
सैक्रोइलियक जोड़ माइकोबैक्टीरियम ट्यूबरकुलोसिस के लिए "पसंदीदा" स्थानों में से एक है। आंकड़ों के अनुसार, रोग के ऑस्टियोआर्टिकुलर रूप वाले 40% रोगियों में सैक्रोइलाइटिस का पता लगाया जाता है। महिलाएं पुरुषों की तुलना में 2 गुना अधिक बार बीमार पड़ती हैं. सूजन का एकतरफा स्थानीयकरण होता है।
पैथोलॉजी के लक्षण:
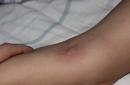
- इलियोसैक्रल जंक्शन के प्रक्षेपण स्थल पर स्थानीय दर्द, सूजन और त्वचा की लालिमा;
- नितंब, त्रिकास्थि और पिछली सतह के क्षेत्र में दर्दनाक संवेदनाएं, जो आंदोलन के साथ तेज हो जाती हैं;
- स्वस्थ दिशा में वक्रता, कठिनाइयों और प्रतिवर्ती मांसपेशी संकुचन के कारण पीठ के निचले हिस्से में कठोरता की भावना के साथ;
- शरीर के तापमान में 39-40 डिग्री तक लगातार वृद्धि, सामान्य रक्त परीक्षण में सूजन प्रक्रिया के संकेत।

ट्यूबरकुलस सैक्रोइलाइटिस के रेडियोलॉजिकल लक्षण तब प्रकट होते हैं जब इलियोसेक्रल जोड़ बनाने वाली हड्डियां नष्ट हो जाती हैं। प्रारंभ में, ज़ब्ती के साथ विनाश के फॉसी इलियम या त्रिकास्थि पर दिखाई देते हैं। समय के साथ, रोग प्रक्रिया पूरे जोड़ में फैल जाती है। इसकी आकृति धुंधली हो जाती है, जिससे संयुक्त स्थान आंशिक या यहां तक कि पूरी तरह से गायब हो जाता है।
सिफिलिटिक
में दुर्लभ मामलों मेंसैक्रोइलाइटिस द्वितीयक सिफलिस के साथ विकसित हो सकता है। यह जोड़ों के दर्द के रूप में होता है, जो पर्याप्त एंटीबायोटिक चिकित्सा के बाद जल्दी ही गायब हो जाता है। अधिक बार, इलियोसेक्रल जोड़ की सूजन तृतीयक सिफलिस के साथ होती है। इस तरह का सैक्रोइलाइटिस आमतौर पर सिनोवाइटिस या ऑस्टियोआर्थराइटिस के रूप में होता है।

सिफिलिटिक गम, घने गोल आकार की संरचनाएं, जोड़ की हड्डी या कार्टिलाजिनस संरचनाओं में बन सकती हैं। एक्स-रे परीक्षा केवल इलियोसेक्रल जोड़ की हड्डियों में महत्वपूर्ण विनाशकारी परिवर्तनों के मामले में जानकारीपूर्ण होती है।
ब्रूसिलोसिस
ब्रुसेलोसिस के रोगियों में, सैक्रोइलाइटिस अक्सर विकसित होता है। आर्थ्राल्जिया के 42% रोगियों में इलियोसेक्रल जोड़ प्रभावित होता है। यह रोग अस्थिर प्रकृति के आवधिक दर्द की विशेषता है। एक दिन शायद, दूसरे दिन -, तीसरे दिन -। उसी समय, रोगी में अन्य अंगों को नुकसान होने के लक्षण विकसित होते हैं: हृदय, फेफड़े, यकृत, अंग मूत्र तंत्र.
बहुत कम बार, रोगियों में सैक्रोइलाइटिस, या के रूप में विकसित होता है। पैथोलॉजिकल प्रक्रिया में एक या दोनों जोड़ एक साथ शामिल हो सकते हैं। पैथोलॉजी के विशिष्ट लक्षणों की कमी के कारण रेडियोग्राफ़ का उपयोग करके ब्रुसेलोसिस सैक्रोइलाइटिस का निदान करना असंभव है।
प्सोरिअटिक
प्सोरिअटिक सोरायसिस के 50-60% रोगियों में सैक्रोइलाइटिस पाया जाता है. पैथोलॉजी में स्पष्ट एक्स-रे तस्वीर होती है और इससे निदान में कठिनाई नहीं होती है। यह रोग स्पर्शोन्मुख है और इससे व्यक्ति को कोई असुविधा नहीं होती है। केवल 5% लोगों में एंकिलॉज़िंग स्पॉन्डिलाइटिस जैसी नैदानिक और रेडियोलॉजिकल तस्वीर विकसित होती है।

सोरायसिस के 70% से अधिक रोगी विभिन्न स्थानीयकरणों के गठिया से पीड़ित हैं। उनके पास एक स्पष्ट नैदानिक पाठ्यक्रम है और जोड़ों के सामान्य कामकाज में व्यवधान पैदा करता है। अधिकतर, रोगियों को ओलिगोआर्थराइटिस का अनुभव होता है। या अन्य बड़े जोड़ों में दर्द हो सकता है।
एंटरोपैथिक
इलियोसेक्रल जोड़ की सूजन लगभग 50% क्रोनिक रोगियों में विकसित होती है स्व - प्रतिरक्षित रोगआंतें. सैक्रोइलाइटिस क्रोहन रोग और अल्सरेटिव कोलाइटिस वाले लोगों में होता है। 90% मामलों में, पैथोलॉजी स्पर्शोन्मुख है।

सूजन प्रक्रिया की गंभीरता और जोड़ में अपक्षयी परिवर्तन किसी भी तरह से आंतों की विकृति की गंभीरता पर निर्भर नहीं करते हैं। एक विशिष्ट उपचार नासूर के साथ बड़ी आंत में सूजनऔर क्रोहन रोग सैक्रोइलाइटिस के पाठ्यक्रम को प्रभावित नहीं करता है।
10% मामलों में, एंटरोपैथिक सैक्रोइलाइटिस होता है प्रारंभिक लक्षणबेखटेरेव की बीमारी. आंतों की विकृति के साथ एंकिलॉज़िंग स्पॉन्डिलाइटिस का नैदानिक पाठ्यक्रम रोग की अज्ञातहेतुक (अनिर्दिष्ट) प्रकृति से भिन्न नहीं होता है।
रेइटर सिंड्रोम में सैक्रोइटाइटिस
बुनियादी उपचार के तरीके
रोग के उपचार की रणनीति और पूर्वानुमान उसके कारण, सूजन की गतिविधि और रोग प्रक्रिया में आर्टिकुलर संरचनाओं की भागीदारी की डिग्री पर निर्भर करता है। यदि तीव्र प्युलुलेंट सैक्रोइलाइटिस के लक्षण हैं, तो रोगी को तत्काल सर्जिकल हस्तक्षेप का संकेत दिया जाता है। अन्य सभी मामलों में, बीमारी का इलाज रूढ़िवादी तरीके से किया जाता है। सर्जरी की उपयुक्तता का प्रश्न बाद के चरणों में उठता है, जब रोग रूढ़िवादी चिकित्सा के लिए उपयुक्त नहीं रह जाता है।
कौन सा डॉक्टर सैक्रोइलाइटिस का इलाज करता है? ऑर्थोपेडिस्ट, ट्रॉमेटोलॉजिस्ट और रुमेटोलॉजिस्ट पैथोलॉजी के निदान और उपचार में शामिल हैं। यदि आवश्यक हो, तो रोगी को फ़िथिसियाट्रिशियन, संक्रामक रोग विशेषज्ञ, चिकित्सक, प्रतिरक्षाविज्ञानी या अन्य विशेषज्ञ की सहायता की आवश्यकता हो सकती है।
कपिंग के लिए दर्द सिंड्रोमसैक्रोइलाइटिस के लिए, समूह की दवाओं का उपयोग मलहम, जैल या टैबलेट के रूप में किया जाता है। पर गंभीर दर्दगैर-स्टेरायडल सूजन-रोधी दवाएं दी जाती हैं। कटिस्नायुशूल तंत्रिका की चुभन और सूजन के मामले में, रोगी है नशीली दवाओं की नाकेबंदी. इस प्रयोजन के लिए, उसे कॉर्टिकोस्टेरॉइड्स और गैर-मादक दवाओं का इंजेक्शन उस स्थान पर लगाया जाता है जहां से तंत्रिका गुजरती है।
तीव्र सूजन प्रक्रिया कम होने के बाद, व्यक्ति को पुनर्वास पाठ्यक्रम से गुजरना पड़ता है। इस दौरान मालिश, तैराकी और (फिजिकल थेरेपी) बहुत उपयोगी होते हैं। विशेष व्यायाम रीढ़ की हड्डी की सामान्य गतिशीलता को बहाल करने और पीठ के निचले हिस्से में कठोरता की भावना से छुटकारा पाने में मदद करते हैं। आनंद लेना लोक उपचारसैक्रोइलाइटिस के साथ, उपस्थित चिकित्सक की अनुमति से यह संभव है।
नैदानिक अभिव्यक्तियाँ
त्रिक क्षेत्र में गंभीर और लंबे समय तक दर्द और कोमलता सैक्रोइलाइटिस के कारण हो सकती है - इसके घटक ऊतकों के विनाश की घटनाओं के साथ सैक्रोइलियक जोड़ में सूजन या दर्दनाक क्षति।
सैक्रोइलाइटिस, अन्यत्र वर्गीकृत नहीं: निदान
सैक्रोइलाइटिस के मामलों में, मोटर गतिविधि की सीमा और दर्द जब पीछे से सैक्रोइलियक जोड़ पर दबाव डाला जाता है (रैमिस्ट का लक्षण) या सामने से - पूर्वकाल पेट की दीवार के माध्यम से (बेयर का लक्षण) विशेषता है। इसके अलावा, मकारोव के लक्षणों को सैक्रोइलाइटिस के अनिवार्य लक्षणों के रूप में पहचाना जाता है, जो इसकी विशेषता है:
सैक्रोइलियक जोड़ों के क्षेत्र में टैप करने पर दर्द;
जब रोगी सीधे पैरों के झटके के साथ अपनी पीठ के बल लेट जाता है तो सैक्रोइलियक जोड़ों के क्षेत्र में दर्द होता है।
घरेलू चिकित्सक बी.पी. द्वारा प्रस्तावित कुशेलेव्स्की के नैदानिक परीक्षण, सैक्रोइलाइटिस के निदान में भी योगदान दे सकते हैं। कुशलेव्स्की ():
इलियाक शिखाओं को "फैलाने" पर सैक्रोइलियक जोड़ों के क्षेत्र में दर्द, यानी। अपनी पीठ के बल लेटे हुए रोगी में श्रोणि का "खिंचाव";
प्रभावित सैक्रोइलियक जोड़ के क्षेत्र में दर्द जब परीक्षक एक कठोर सोफे पर अपनी तरफ लेटे हुए रोगी के इलियम पर ऊपर से तेजी से दबाता है, अर्थात। जब श्रोणि "संकुचित" हो;
यदि रोगी अपनी पीठ के बल लेटा हो और उसी समय उसका एक पैर उठा लिया गया हो और उसका निचला पैर सोफे से लटक गया हो, तो जब परीक्षक एक हाथ से इस पैर की जांघ को दबाता है और साथ ही उसके पंख को "अपहरण" करता है प्रभावित सैक्रोइलियक जोड़ के क्षेत्र में दूसरे हाथ से विपरीत दिशा में इलियाक हड्डी में दर्द होता है।
कुर्सी पर खड़े होकर और अपनी सीट के स्तर से नीचे अपने पैर को नीचे करने की कोशिश करने वाले रोगी में सैक्रोइलाइटिस के किनारे इलियोसेक्रल जोड़ में गंभीर दर्द की उपस्थिति को कहा जाता है फ़ोरग्यूसन का लक्षण.
जब कोई रोगी कुर्सी पर अपने पैरों को क्रॉस करके बैठता है, यदि पैर के शीर्ष पर सैक्रोइलाइटिस होता है, तो संबंधित सैक्रोइलियक जोड़ के क्षेत्र में गंभीर दर्द होता है ( सोबराज़ का लक्षण).
जब पीठ के बल लेटे हुए मरीज के सीधे, अपहृत और बाहर की ओर मुड़े हुए पैर की एड़ी पर दबाव डाला जाता है, यदि इस पैर के किनारे पर संबंधित सैक्रोइलियक जोड़ के क्षेत्र में सैक्रोइलाइटिस की अभिव्यक्तियाँ होती हैं, तो तेज दर्द होता है। ( लाजे की निशानी- फ्रांसीसी डॉक्टर एम. लैगुएर द्वारा वर्णित)।
जब रोगी अचानक लेटने की स्थिति से पैर फैलाकर बैठने की स्थिति में आ जाता है, तो सैक्रोइलाइटिस की तरफ, संबंधित सैक्रोइलियक जोड़ के क्षेत्र में गंभीर दर्द होता है ( लेरेरी का लक्षण- फ्रांसीसी डॉक्टर जे. लैरी द्वारा वर्णित)।
विभेदक निदान
सैक्रोइलाइटिस, अन्यत्र वर्गीकृत नहीं: उपचार
उपचार का उद्देश्य सूजन और दर्द को खत्म करना है। आर्थ्रोसिस देखें, अनिर्दिष्ट।
अन्य सूजन संबंधी स्पोंडिलोपैथी (M46)
रूस में, रोगों के अंतर्राष्ट्रीय वर्गीकरण, 10वें संशोधन (ICD-10) को रुग्णता, जनसंख्या के दौरे के कारणों को ध्यान में रखने के लिए एकल नियामक दस्तावेज़ के रूप में अपनाया गया है। चिकित्सा संस्थानसभी विभाग, मृत्यु के कारण।
ICD-10 को 27 मई, 1997 के रूसी स्वास्थ्य मंत्रालय के आदेश द्वारा 1999 में पूरे रूसी संघ में स्वास्थ्य सेवा अभ्यास में पेश किया गया था। क्रमांक 170
WHO द्वारा 2017-2018 में एक नया संशोधन (ICD-11) जारी करने की योजना बनाई गई है।
WHO से परिवर्तन और परिवर्धन के साथ।
परिवर्तनों का प्रसंस्करण और अनुवाद © mkb-10.com
सामग्री
आईसीडी 10. मांसपेशी प्रणाली और संयोजी ऊतक के रोग।
मस्कुलोस्केलेटल प्रणाली और संयोजी ऊतक के रोग (M00-M99)
विकृत डोर्सोपैथी (M40-M43)
M40.0 पोजिशनल किफोसिस
बहिष्कृत: स्पाइनल ओस्टियोचोन्ड्रोसिस (M42.-)
एम40.1 अन्य माध्यमिक किफोसिस
M40.3 स्ट्रेट बैक सिंड्रोम
एम40.4 अन्य लॉर्डोज़
एम40.5 लॉर्डोसिस, अनिर्दिष्ट
एम41.3 थोरैकोजेनिक स्कोलियोसिस
एम41.4 न्यूरोमस्कुलर स्कोलियोसिस
एम41.8 स्कोलियोसिस के अन्य रूप
एम41.9 स्कोलियोसिस, अनिर्दिष्ट
M42 रीढ़ की ओस्टियोचोन्ड्रोसिस
बहिष्कृत: स्थितीय किफ़ोसिस (M40.0)
एम43 अन्य विकृत डोर्सोपैथियाँ
एम43.2 अन्य स्पाइनल फ्यूजन
बहिष्कृत: एंकिलॉज़िंग स्पॉन्डिलाइटिस (एम45) संलयन या आर्थ्रोडिसिस के बाद स्यूडार्थ्रोसिस (एम96.0) आर्थ्रोडिसिस से जुड़ी स्थिति (जेड98.1)
एम43.4 अन्य अभ्यस्त एटलांटोएक्सियल सब्लक्सेशन
बहिष्कृत: एनकेडी को बायोमैकेनिकल क्षति (एम99.-)
बहिष्कृत: टॉर्टिकोलिस: - जन्मजात स्टर्नोमैस्टॉइड (Q68.0) - जन्म के आघात के कारण (P15.2) - साइकोजेनिक (F45.8) - स्पास्टिक (G24.3) - वर्तमान चोट - शरीर क्षेत्र के अनुसार रीढ़ की हड्डी की चोटें देखें
बहिष्कृत: किफोसिस और लॉर्डोसिस (एम40.-) स्कोलियोसिस (एम41.-)
M45 एंकिलॉज़िंग स्पॉन्डिलाइटिस
एम45.0 एंकिलॉज़िंग स्पॉन्डिलाइटिस
बहिष्कृत: रेइटर रोग में आर्थ्रोपैथी (M02.3) बेहसेट रोग (M35.2) किशोर (एंकिलॉज़िंग) स्पॉन्डिलाइटिस (M08.1)
एम46.0 स्पाइनल एन्थेसोपैथी
एम46.1 सैक्रोइलाइटिस, अन्यत्र वर्गीकृत नहीं
एम46.2 वर्टेब्रल ऑस्टियोमाइलाइटिस
टिप्पणी: यदि आवश्यक हो, तो संक्रामक एजेंट की पहचान करें, एक अतिरिक्त कोड (बी95-बी97) का उपयोग करें
M47.0 पूर्वकाल स्पाइनल या स्पाइनल संपीड़न सिंड्रोम कशेरुका धमनी
एम47.1 मायलोपैथी के साथ अन्य स्पोंडिलोज़
बहिष्कृत: कशेरुका उदात्तीकरण (एम43.3-एम43.5)
एम47.8 अन्य स्पोंडिलोज़
एम47.9 स्पोंडिलोसिस, अनिर्दिष्ट
M48 अन्य स्पोंडिलोपैथी
M48.0 स्पाइनल स्टेनोसिस
एम48.1 फ़ॉरेस्टियर एंकिलॉज़िंग हाइपरस्टोसिस
M48.2 "चुंबन" कशेरुका
M48.4 स्पाइनल स्ट्रेन फ्रैक्चर
एम48.5 कशेरुका फ्रैक्चर, अन्यत्र वर्गीकृत नहीं
बहिष्कृत: ऑस्टियोपोरोसिस के कारण कशेरुका फ्रैक्चर (एम80.-) वर्तमान चोट - शरीर क्षेत्र के अनुसार चोटें देखें
अन्यत्र वर्गीकृत रोगों में एम49 स्पोंडिलोपैथी
M49.1 ब्रुसेलस स्पॉन्डिलाइटिस
एम49.2 एंटरोबैक्टीरियल स्पॉन्डिलाइटिस
बहिष्कृत: टैब्स डोर्सलिस के साथ न्यूरोपैथिक स्पोंडिलोपैथी (एम49.4)
एम49.5 अन्यत्र वर्गीकृत रोगों में रीढ़ की हड्डी का विनाश
एम49.8 अन्यत्र वर्गीकृत अन्य बीमारियों में स्पोंडिलोपैथी
M50 की हार अंतरामेरूदंडीय डिस्क ग्रीवा रीढ़
M50.0 मायलोपैथी के साथ ग्रीवा रीढ़ की इंटरवर्टेब्रल डिस्क को नुकसान
M50.1 रेडिकुलोपैथी के साथ ग्रीवा रीढ़ की इंटरवर्टेब्रल डिस्क को नुकसान
बहिष्कृत: ब्रैकियल रेडिकुलिटिस एनओएस (एम54.1)
M50.3 अन्य ग्रीवा इंटरवर्टेब्रल डिस्क अध:पतन
M50.8 सर्वाइकल इंटरवर्टेब्रल डिस्क के अन्य घाव
M50.9 ग्रीवा रीढ़ की इंटरवर्टेब्रल डिस्क का घाव, अनिर्दिष्ट
M51 अन्य भागों के इंटरवर्टेब्रल डिस्क के घाव
M51.0 मायलोपैथी के साथ काठ और अन्य भागों की इंटरवर्टेब्रल डिस्क को नुकसान
एम51.1 रेडिकुलोपैथी के साथ काठ और अन्य भागों की इंटरवर्टेब्रल डिस्क को नुकसान
छोड़ा गया: कटि कटिस्नायुशूलएनओएस (एम54.1)
M51.3 अन्य निर्दिष्ट इंटरवर्टेब्रल डिस्क अध:पतन
M51.4 श्मोरल नोड्स (हर्नियास)
एम51.8 अन्य निर्दिष्ट इंटरवर्टेब्रल डिस्क घाव
एम51.9 इंटरवर्टेब्रल डिस्क घाव, अनिर्दिष्ट
एम53 अन्य डोर्सोपैथी, अन्यत्र वर्गीकृत नहीं
M53.0 सर्विकोक्रेनियल सिंड्रोम
M53.1 सर्वाइकोब्राचियल सिंड्रोम
बहिष्कृत: इन्फ्राथोरेसिक सिंड्रोम [घाव ब्रकीयल प्लेक्सुस] (जी54.0) ग्रीवा रीढ़ की इंटरवर्टेब्रल डिस्क का घाव (एम50.-)
एम53.3 सैक्रोकोक्सीजील विकार, अन्यत्र वर्गीकृत नहीं
एम53.8 अन्य निर्दिष्ट डॉर्सोपैथियाँ
एम53.9 डोर्सोपैथी, अनिर्दिष्ट
M54.0 पॅनिक्युलिटिस गर्भाशय ग्रीवा और रीढ़ की हड्डी को प्रभावित करता है
बहिष्कृत: पैनिक्युलिटिस: - एनओएस (एम79.3) - ल्यूपस (एल93.2) - आवर्तक [वेबर-ईसाई] (एम35.6)
बहिष्कृत: नसों का दर्द और न्यूरिटिस एनओएस (एम79.2) रेडिकुलोपैथी के साथ: - काठ और अन्य भागों के इंटरवर्टेब्रल डिस्क के घाव (एम51.1) - ग्रीवा रीढ़ की इंटरवर्टेब्रल डिस्क के घाव (एम50.1) - स्पोंडिलोसिस (एम47) .2)
बहिष्कृत: इंटरवर्टेब्रल डिस्क विकार के कारण गर्भाशय ग्रीवा का दर्द (एम50.-)
बहिष्कृत: कटिस्नायुशूल: - इंटरवर्टेब्रल डिस्क (एम51.1) को नुकसान के कारण - लूम्बेगो (एम54.4) के साथ कटिस्नायुशूल तंत्रिका को नुकसान (जी57.0)
बहिष्कृत: इंटरवर्टेब्रल डिस्क रोग (एम51.1) के कारण
बहिष्कृत: लम्बागो: - इंटरवर्टेब्रल डिस्क के विस्थापन के कारण (एम51.2) - कटिस्नायुशूल के साथ (एम54.4)
बहिष्कृत: इंटरवर्टेब्रल डिस्क को नुकसान के कारण (M51.-)
एम54.8 अन्य पृष्ठीय दर्द
एम54.9 डोर्सालगिया, अनिर्दिष्ट
संक्षिप्त नाम एनओएस का अर्थ "अन्यथा निर्दिष्ट नहीं" वाक्यांश है, जो परिभाषाओं के बराबर है: "अनिर्दिष्ट" और "अनिर्दिष्ट।"
इलियोसैक्रल जोड़ या सैक्रोइलाइटिस में सूजन: लक्षण और उपचार, ठीक होने का पूर्वानुमान और तीव्रता की रोकथाम
काठ क्षेत्र में कठोरता, नितंब और त्रिकास्थि में दर्द, कूल्हे क्षेत्र में लम्बागो, प्रभावित जोड़ पर ऊतक की सूजन और लालिमा गंभीर विकृति के लक्षण हैं। सैक्रोइलाइटिस चोट के परिणामस्वरूप संक्रामक, आमवाती रोगों की पृष्ठभूमि के खिलाफ विकसित होता है।
लुंबोसैक्रल क्षेत्र में असुविधा, तीव्र, पैरॉक्सिस्मल दर्द की उपस्थिति एक रुमेटोलॉजिस्ट या वर्टेब्रोलॉजिस्ट की तत्काल यात्रा का संकेत है। पैथोलॉजी के गंभीर चरणों में, रोगी को गंभीर असुविधा का अनुभव होता है और उसे शारीरिक गतिविधि पर प्रतिबंध लगाने की आवश्यकता होती है: रोग जीवन को काफी जटिल बना देता है।
सैक्रोइलाइटिस क्या है
रोग का एक विशिष्ट लक्षण रीढ़ की हड्डी के सैक्रोइलियक जोड़ में सूजन है। रोगी को पीठ के निचले हिस्से में दर्द महसूस होता है, बेचैनी जांघ और नितंब क्षेत्र तक फैल जाती है। सैक्रोइलाइटिस (ICD कोड - 10 - M46.1) एक स्वतंत्र रोगविज्ञान के रूप में कार्य करता है या खतरनाक बीमारियों के लक्षणों में से एक है: एंकिलॉज़िंग स्पॉन्डिलाइटिस, ब्रुसेलोसिस।
कारण
लुंबोसैक्रल क्षेत्र में सूजन निम्नलिखित कारकों की पृष्ठभूमि के खिलाफ विकसित होती है:
- कशेरुक संरचनाओं के विकास की जन्मजात विसंगतियाँ;
- स्वप्रतिरक्षी विकृति;
- खनिज चयापचय के साथ समस्याएं;
- रीढ़ और श्रोणि क्षेत्र में चोट;
- लंबे समय तक सैक्रोइलियक जोड़ पर अत्यधिक भार;
- संक्रामक एजेंटों का प्रवेश.
पीठ और रीढ़ की हड्डी में दर्द से राहत के लिए डोलोबीन जेल का उपयोग करने के निर्देश जानें।
साइटिका क्या है और इस बीमारी का इलाज कैसे करें? इस पृष्ठ पर पैथोलॉजी के लिए प्रभावी उपचार विकल्पों का वर्णन किया गया है।
पहले संकेत और लक्षण
नकारात्मक अभिव्यक्तियाँ काफी हद तक सैक्रोइलाइटिस की डिग्री और विकृति विज्ञान के प्रकार पर निर्भर करती हैं। सूजन प्रक्रिया जितनी अधिक सक्रिय होगी, रोग के लक्षण उतने ही अधिक स्पष्ट होंगे। सैक्रोइलाइटिस की गंभीर अवस्था को रोकने के लिए समय रहते त्रिकास्थि और काठ क्षेत्र में असुविधा पर ध्यान देना महत्वपूर्ण है।
- मुख्य लक्षण पीठ के निचले हिस्से में नियमित या पैरॉक्सिस्मल दर्द है, जो त्रिकास्थि, नितंबों, जांघ तक फैलता है;
- द्विपक्षीय सैक्रोइलाइटिस के साथ, त्रिकास्थि पर कोई भी बल दबाने पर असुविधा प्रकट होती है। डॉक्टर भी इस संकेत को तब रिकॉर्ड करते हैं जब दो इलियाक हड्डियों का रोग संबंधी दृष्टिकोण होता है;
- लंबे समय तक चलने के दौरान, झुकने के बाद, स्थिर स्थिति में रहने के बाद अप्रिय अभिव्यक्तियाँ मजबूत हो जाती हैं;
- एकतरफा सैक्रोइलाइटिस के विकास को एक विशिष्ट विवरण द्वारा दर्शाया गया है - सीढ़ियाँ चढ़ते समय स्वस्थ पैर पर वजन का अनैच्छिक बदलाव (बाएँ तरफ के घावों के लिए - पर) दाहिना अंग, यदि दाएं हाथ से - बाईं ओर);
- श्रोणि के अंतःपेशीय स्थान में कफ के साथ (दमन की पृष्ठभूमि के खिलाफ सूजन फैलती है), सामान्य नशा के लक्षण दिखाई देते हैं: बुखार, स्वास्थ्य में गिरावट, गर्मी, कमजोरी, मतली।
रोग के प्रकार और रूप
सूजन प्रक्रिया के स्थानीयकरण के क्षेत्र के अनुसार वर्गीकरण:
- ऑस्टियोआर्थराइटिस. आर्टिकुलर सतह पर पैथोलॉजिकल परिवर्तन विकसित होते हैं;
- श्लेषक कलाशोथ सूजन समस्याग्रस्त जोड़ के सिनोवियम को प्रभावित करती है;
- पैनआर्थराइटिस सबसे गंभीर रूप वह है जहां संपूर्ण जोड़ क्षेत्र प्रभावित होता है।
डॉक्टर तीन प्रकार के सैक्रोइलाइटिस में अंतर करते हैं:
- संक्रामक-एलर्जी या सड़न रोकनेवाला। ऑटोइम्यून पैथोलॉजी की पृष्ठभूमि के खिलाफ, संक्रामक एजेंटों की उपस्थिति के बिना सूजन विकसित होती है;
- गैर संक्रामक। कारण: उल्लंघन के कारण संयुक्त डिस्ट्रोफी खनिज चयापचय, एक चोट के परिणामस्वरूप जिसने त्रिकास्थि और काठ क्षेत्र में सूजन को उकसाया;
- विशिष्ट। सैक्रोइलाइटिस पृष्ठभूमि में विकसित होता है गंभीर रोग(तपेदिक, ब्रुसेलोसिस, सिफलिस) खतरनाक रोगजनकों के प्रवेश के बाद।
अन्य विशेषताओं के संयोजन के आधार पर सैक्रोइलाइटिस का वर्गीकरण है:
- सिफलिस के कारण जोड़ों का दर्द;
- चोट के बाद घाव में संक्रामक एजेंटों के प्रवेश के परिणामस्वरूप बाएं तरफा प्युलुलेंट सैक्रोइलाइटिस;
- ब्रुसेलोसिस की पृष्ठभूमि के खिलाफ लंबे पाठ्यक्रम के साथ सिनोवाइटिस या ऑस्टियोआर्थराइटिस। सूजन श्रोणि क्षेत्र के एक और दो किनारों को प्रभावित करती है;
- मसालेदार और जीर्ण रूपतपेदिक में विकृति विज्ञान. काठ और त्रिक क्षेत्र में इस प्रकार की सूजन प्रक्रिया एकतरफा या द्विपक्षीय हो सकती है।
- पहला। लक्षण हल्के होते हैं, कभी-कभी मरीजों को नींद के बाद पीठ के निचले हिस्से में हल्की सी अकड़न महसूस होती है, जो शायद ही कभी उन्हें परेशान करती है सताता हुआ दर्दवापसी में। शारीरिक गतिविधि सूजन प्रक्रिया की सक्रियता को भड़काती है। एक महत्वपूर्ण संकेत यह है कि काठ का दर्द एच्लीस टेंडन क्षेत्र तक फैलता है;
- दूसरा। इस स्तर पर, सैक्रोइलियक जोड़ को द्विपक्षीय क्षति विकसित होती है; रोगियों को नितंबों और जांघों में दर्द, पैरॉक्सिस्मल दर्द और काठ का दर्द दिखाई देता है। काठ का क्षेत्र में एक वक्रता दिखाई देती है, आंदोलनों की कठोरता बनी रहती है;
- तीसरा। यदि अनुपचारित छोड़ दिया जाए, तो इलियाक हड्डियों और त्रिक क्षेत्र का एंकिलोसिस विकसित हो जाता है। नकारात्मक परिवर्तन कंकाल सिन्टीग्राफी या काठ और पीठ के निचले हिस्से के एक्स-रे द्वारा दिखाए जाते हैं। कशेरुकाओं के विस्थापन की पृष्ठभूमि के खिलाफ, तंत्रिका जड़ों का संपीड़न बढ़ जाता है धमनी दबाव, दर्दनाक मांसपेशियों में ऐंठन होती है, दम घुटने के हमले संभव हैं, और रेडिकुलिटिस विकसित होता है।
निदान
पीठ के निचले हिस्से, जांघ और नितंबों में असुविधा के कारणों का निर्धारण एक वर्टेब्रोलॉजिस्ट, रुमेटोलॉजिस्ट या संक्रामक रोग विशेषज्ञ द्वारा किया जाता है। अक्सर कई डॉक्टरों से परामर्श की आवश्यकता होती है। आपको पूरा बनाना होगा नैदानिक तस्वीर, रोग के प्रकार और अवस्था को निर्धारित करने के लिए विशेष परीक्षण करें।
यदि द्विपक्षीय सैक्रोइलाइटिस का संदेह है, तो यह निर्धारित करना आवश्यक है कि क्या फ़र्प्सन का लक्षण मौजूद है। रोगी एक कुर्सी पर बैठता है और एक पैर नीचे कर लेता है। इस समय, लुंबोसैक्रल क्षेत्र में तीव्र दर्द महसूस होता है। इसके अलावा, यदि रोगी अपना पैर बगल में ले जाता है तो असुविधा बढ़ जाती है। रोग के एकतरफा रूप के साथ, विशेष रूप से प्यूरुलेंट, कफ के विकास के साथ, प्रभावित क्षेत्र लाल हो जाता है, सूज जाता है और छूने पर दर्द महसूस होता है।
विशेषज्ञ को अवश्य लिखना चाहिए:
- काठ और त्रिकास्थि क्षेत्र का एक्स-रे। अध्ययन से पता चलता है कि गंभीर बीमारी के साथ, संयुक्त स्थान के आकार में उल्लेखनीय कमी आई है - पूर्ण अनुपस्थितिलुमेन. एक्स-रे प्युलुलेंट सैक्रोइलाइटिस और मध्यम ऑस्टियोपोरोसिस की पहचान करने में मदद करता है;
- रक्त विश्लेषण. सक्रिय सूजन प्रक्रिया के साथ, ल्यूकोसाइट्स का स्तर 2 या 3 गुना बढ़ जाता है; पैथोलॉजी की दूसरी और तीसरी डिग्री के साथ, ईएसआर संकेतक काफी बढ़ जाता है। पर संक्रामक रूपरोगों में, रक्त परीक्षण एक निश्चित प्रकार के सूक्ष्मजीवों के प्रति एंटीबॉडी की उपस्थिति दर्शाता है।
प्रभावी उपचार
सैक्रोइलाइटिस के शुरुआती चरण में, कमजोर नकारात्मक लक्षणों की पृष्ठभूमि के खिलाफ वर्टेब्रोलॉजिस्ट के साथ असामयिक संपर्क के कारण मरीज़ शायद ही कभी चिकित्सा शुरू करते हैं। अक्सर, लोग डॉक्टर के कार्यालय में पीठ के निचले हिस्से और त्रिकास्थि में गंभीर दर्द की शिकायत करते हुए दिखाई देते हैं। जांच के बाद, विशेषज्ञ 2-3 डिग्री के एकतरफा या द्विपक्षीय सैक्रोइलाइटिस की पहचान करता है। शरीर में उपस्थिति खतरनाक संक्रमणउदाहरण के लिए, तपेदिक या सिफलिस, रोग के उन्नत मामलों में प्यूरुलेंट द्रव्यमान का संचय रोग के पाठ्यक्रम को जटिल बनाता है।
सबसे पहले, आपको पृष्ठभूमि विकृति को ठीक करने और चोटों के परिणामों को सुचारू करने की आवश्यकता है। समानांतर में, रोगी को जीवाणुरोधी यौगिक, एनाल्जेसिक और एनएसएआईडी प्राप्त होते हैं। जैसे ही जोड़ में रोग प्रक्रिया का कारण गायब हो जाता है, सूजन कम हो जाती है। इस अवधि के दौरान, डॉक्टर व्यायाम चिकित्सा, फिजियोथेरेपी और चिकित्सीय मालिश जोड़ते हैं।
दूसरी और तीसरी डिग्री के सैक्रोइलाइटिस के उपचार की मुख्य विधियाँ:
- सिफलिस, ब्रुसेलोसिस, तपेदिक और अन्य संक्रमणों के रोगजनकों का विनाश। रोगी शक्तिशाली एंटीबायोटिक्स सहित दवाओं का एक जटिल समूह लेता है। प्रत्येक प्रकार की संक्रामक विकृति के लिए योजना के अनुसार विशिष्ट उपचार का कोर्स छह महीने या उससे अधिक तक है;
- सैक्रोइलाइटिस की दर्दनाक प्रकृति के मामले में, क्षतिग्रस्त जोड़ को सेट करना और इसे 10 दिनों या उससे अधिक के लिए ठीक करना आवश्यक है;
- रेडिक्यूलर सिंड्रोम के विकास और दर्द की कमरबंद प्रकृति के साथ, डॉक्टर एंटी-रेडिकुलिटिस और एंटी-न्यूरलजिक उपचार विधियों को जोड़ते हैं;
- दर्द की तीव्रता को कम करने के लिए एनएसएआईडी निर्धारित की जाती हैं। रचनाओं का प्रभावित जोड़ पर व्यापक प्रभाव पड़ता है: वे सूजन से राहत देते हैं, दर्द को कम करते हैं;
- प्युलुलेंट सैक्रोइलाइटिस के साथ, एंटीबायोटिक दवाओं की आवश्यकता होती है;
- सोरियाटिक गठिया के कारण संयुक्त क्षति के लिए मोनोक्लोनल एंटीबॉडी और साइटोस्टैटिक्स के नुस्खे की आवश्यकता होती है;
- यदि ऑटोइम्यून बीमारियों की पृष्ठभूमि के खिलाफ लुंबोसैक्रल क्षेत्र को नुकसान होता है, तो डॉक्टर ल्यूपस एरिथेमेटोसस और अन्य विकृति विज्ञान में तीव्रता के जोखिम को कम करने के लिए दवाएं लिखते हैं। थेरेपी रुमेटोलॉजिस्ट द्वारा की जाती है, उपचार केवल रूढ़िवादी होता है;
- किसी समस्या वाले जोड़ में दर्द को तुरंत खत्म करने के लिए, डॉक्टर इलेक्ट्रोपंक्चर की एक विधि, हाइड्रोकार्टिसोन के साथ इलेक्ट्रोफोरेसिस निर्धारित करते हैं। प्रक्रियाएं तब की जा सकती हैं जब पैथोलॉजी गैर-संक्रामक हो या खतरनाक रोगजनकों की गतिविधि को दबा दिए जाने के बाद;
- उपयोगी प्रक्रिया - बिशोफ़ाइट को रगड़ना और हीलिंग सी बकथॉर्न तेल का उपयोग करके मालिश करना;
- एनाल्जेसिक प्रभाव वाले मलहम एक अच्छा दर्द निवारक प्रभाव प्रदान करते हैं। सक्रिय सूजन के मामले में, वार्मिंग प्रभाव वाली रचनाओं का उपयोग नहीं किया जाता है; तीव्र प्रक्रिया को रोकने और संक्रामक एजेंटों को खत्म करने के बाद, पीठ दर्द के लिए विभिन्न प्रकार के जैल और मलहम की अनुमति दी जाती है।
तीव्र अवधि में, रोगी को शारीरिक गतिविधि पूरी तरह या आंशिक रूप से कम करनी चाहिए। गंभीर मामलों में, आपको त्रिकास्थि और पीठ के निचले हिस्से पर भार कम करने के लिए अधिक लेटने, बैठने और कम चलने की आवश्यकता होती है। यदि संकेत दिया जाए, तो डॉक्टर पहनने की सलाह देते हैं आर्थोपेडिक कोर्सेटपीठ के निचले हिस्से के लिए. छूट की अवधि के दौरान, सरल शारीरिक व्यायाम. सैक्रोइलाइटिस के लिए व्यायाम चिकित्सा परिसर का आधार है साँस लेने के व्यायामऔर खींचना. बेहतरीन विकल्प: एक्वाफिटनेस, पिलेट्स और योग।
उपचार के लिए डाइक्लोफेनाक पर आधारित ऑर्टोफेन जेल का उपयोग करने के निर्देश जानें दर्दवापसी में।
स्पाइनल लॉर्डोसिस के विकास के कारणों के बारे में काठ का क्षेत्रइस पृष्ठ पर वक्रता के उपचार के विकल्पों का वर्णन किया गया है।
http://vse-o-spine.com/iskrivleniya/skolioz/tretej-stepeni.html पर जाएं और स्कोलियोसिस उपचार विधियों का चयन देखें छाती रोगोंतीसरी डिग्री रीढ़.
पुनर्प्राप्ति पूर्वानुमान
चिकित्सा की अवधि और परिणाम रोग के प्रकार और रोग प्रक्रिया के विकास की डिग्री पर निर्भर करता है। पैथोलॉजी की आमवाती प्रकृति के साथ, चिकित्सा दीर्घकालिक (कई वर्षों से अधिक) होती है, छूट की अवधि तेज होने के साथ वैकल्पिक होती है। रोग की ऑटोइम्यून प्रकृति आपको सैक्रोइलियक जोड़ की सूजन के जोखिम को जल्दी और पूरी तरह से खत्म करने की अनुमति नहीं देती है।
क्या विकृति प्रकृति में संक्रामक है? जटिल चिकित्सा की समय पर शुरुआत के साथ, पूर्वानुमान अनुकूल है। पाठ्यक्रम की अवधि पृष्ठभूमि रोग के प्रकार पर निर्भर करती है, उदाहरण के लिए, तपेदिक के लिए, उपचार 6, 9, 12 महीने, एक वर्ष, गंभीर मामलों में - लंबे समय तक चलता है। महत्वपूर्ण बारीकियां– प्रतिरक्षा प्रणाली की स्थिति.
रोकथाम के उपाय
- दैनिक शारीरिक शिक्षा कक्षाएं;
- प्रतिरक्षा को मजबूत करना;
- संक्रामक विकृति का समय पर उपचार ताकि रोगजनक जीव जोड़ों में प्रवेश न करें;
- गतिहीन कार्य के दौरान ठहराव के जोखिम को कम करना: समय-समय पर वार्म-अप, शरीर की स्थिति में बदलाव;
- जोड़ों में दर्द होने पर ओवरलोड से इनकार;
- किसी वर्टेब्रोलॉजिस्ट के पास समय पर जाना, उपचार के दौरान अनुशासन।
वीडियो - टीवी शो "लाइव हेल्दी!" का अंश सैक्रोइलाइटिस का इलाज कैसे करें:
आईसीडी 10. कक्षा XIII (एम30-एम49)
आईसीडी 10. कक्षा XIII। प्रणालीगत संयोजी ऊतक घाव (एम30-एम36)
इसमें शामिल हैं: स्वप्रतिरक्षी रोग:
कोलेजन (संवहनी) रोग:
बहिष्कृत: एक अंग को प्रभावित करने वाले स्वप्रतिरक्षी रोग
एक सेल प्रकार (संबंधित स्थिति की श्रेणी के अनुसार कोडित)
एम30 पॉलीआर्थराइटिस नोडोसा और संबंधित स्थितियाँ
एम30.0 पॉलीआर्थराइटिस नोडोसा
एम30.1 फुफ्फुसीय भागीदारी के साथ पॉलीआर्थराइटिस [चुर्ग-स्ट्रॉस]। एलर्जिक ग्रैनुलोमेटस एंजियाइटिस
एम30.2 किशोर पॉलीआर्थराइटिस
एम30.3 म्यूकोक्यूटेनियस लिम्फोनोडुलर सिंड्रोम [कावासाकी]
M30.8 पॉलीआर्थराइटिस नोडोसा से जुड़ी अन्य स्थितियाँ। पॉलीएंजाइटिस क्रॉस सिंड्रोम
एम31 अन्य नेक्रोटाइज़िंग वास्कुलोपैथी
एम31.0 अतिसंवेदनशीलता एंजियाइटिस। Goodpasture सिंड्रोम
एम31.1 थ्रोम्बोटिक माइक्रोएंगियोपैथी। पूरे शरीर की छोटी रक्त धमनियों में रक्त के थक्के जमना
एम31.2 घातक मीडियन ग्रैनुलोमा
एम31.3 वेगेनर का ग्रैनुलोमैटोसिस। नेक्रोटाइज़िंग श्वसन ग्रैनुलोमैटोसिस
एम31.4 महाधमनी चाप सिंड्रोम [ताकायासु]
एम31.5 पॉलीमायल्जिया रुमेटिका के साथ विशाल कोशिका धमनीशोथ
एम31.6 अन्य विशाल कोशिका धमनीशोथ
एम31.8 अन्य निर्दिष्ट नेक्रोटाइज़िंग वास्कुलोपैथी। हाइपोकम्प्लिमेंटेमिक वास्कुलाइटिस
एम31.9 नेक्रोटाइज़िंग वास्कुलोपैथी, अनिर्दिष्ट
एम32 सिस्टमिक ल्यूपस एरिथेमेटोसस
बहिष्कृत: ल्यूपस एरिथेमेटोसस (डिस्कॉइड) (एनओएस) (एल93.0)
एम32.0 दवा-प्रेरित प्रणालीगत ल्यूपस एरिथेमेटोसस
यदि आवश्यक हो, तो औषधीय उत्पाद की पहचान करने के लिए एक अतिरिक्त कोड का उपयोग किया जाता है। बाहरी कारण(कक्षा XX).
एम32.1+ अन्य अंगों या प्रणालियों को नुकसान के साथ सिस्टमिक ल्यूपस एरिथेमेटोसस
प्रणालीगत ल्यूपस एरिथेमेटोसस में पेरिकार्डिटिस (I32.8*)
प्रणालीगत ल्यूपस एरिथेमेटोसस के साथ:
एम32.8 प्रणालीगत ल्यूपस एरिथेमेटोसस के अन्य रूप
एम32.9 सिस्टमिक ल्यूपस एरिथेमेटोसस, अनिर्दिष्ट
एम33 डर्माटोपोलिमायोसिटिस
एम33.0 जुवेनाइल डर्मेटोमायोसिटिस
एम33.1 अन्य डर्मेटोमायोसिटिस
एम33.9 डर्माटोपोलिमायोसिटिस, अनिर्दिष्ट
M34 प्रणालीगत काठिन्य
एम34.0 प्रगतिशील प्रणालीगत काठिन्य
कैल्सीफिकेशन, रेनॉड सिंड्रोम, एसोफेजियल डिसफंक्शन, स्क्लेरोडैक्टली और टेलैंगिएक्टेसिया का संयोजन
एम34.2 प्रणालीगत स्केलेरोसिस के कारण होता है दवाइयाँऔर रासायनिक यौगिक
यदि कारण की पहचान करना आवश्यक है, तो अतिरिक्त बाहरी कारण कोड (कक्षा XX) का उपयोग करें।
एम34.8 प्रणालीगत स्केलेरोसिस के अन्य रूप
प्रणालीगत काठिन्य के साथ:
एम34.9 प्रणालीगत काठिन्य, अनिर्दिष्ट
M35 अन्य प्रणालीगत संयोजी ऊतक विकार
बहिष्कृत: प्रतिक्रियाशील छिद्रण कोलेजनोसिस (L87.1)
स्जोग्रेन सिंड्रोम के साथ:
एम35.1 अन्य क्रॉसओवर सिंड्रोम। मिश्रित संयोजी ऊतक रोग
बहिष्कृत: पॉलीएंगाइटिस क्रॉस सिंड्रोम (एम30.8)
एम35.3 पॉलीमायल्जिया रुमेटिका
बहिष्कृत: विशाल कोशिका धमनीशोथ के साथ पॉलीमायल्जिया रुमेटिका (एम31.5)
एम35.4 डिफ्यूज़ (इओसिनोफिलिक) फैसीसाइटिस
एम35.5 मल्टीफ़ोकल फ़ाइब्रोस्क्लेरोसिस
एम35.6 आवर्तक वेबर-क्रिश्चियन पैनिक्युलिटिस
एम35.7 ढीलापन, अत्यधिक गतिशीलता का हाइपरमोबाइल सिंड्रोम। पारिवारिक स्नायुबंधन की शिथिलता
बहिष्कृत: एहलर्स-डैनलोस सिंड्रोम (Q79.6)
एम35.8 अन्य निर्दिष्ट प्रणालीगत संयोजी ऊतक विकार
एम35.9 प्रणालीगत संयोजी ऊतक विकार, अनिर्दिष्ट
ऑटोइम्यून रोग (प्रणालीगत) एनओएस। कोलेजन (संवहनी) रोग एनओएस
एम36* अन्यत्र वर्गीकृत रोगों में प्रणालीगत संयोजी ऊतक विकार
बहिष्कृत: वर्गीकृत रोगों में आर्थ्रोपैथी
बहिष्कृत: हेनोच-शोनेलिन पुरपुरा में आर्थ्रोपैथी (एम36.4*)
एम36.4* अतिसंवेदनशीलता प्रतिक्रियाओं में आर्थ्रोपैथी अन्यत्र वर्गीकृत
हेनोच-शोनेलिन पुरपुरा के साथ आर्थ्रोपैथी (D69.0+)
एम36.8* अन्यत्र वर्गीकृत अन्य रोगों में प्रणालीगत संयोजी ऊतक घाव
प्रणालीगत संयोजी ऊतक घावों के साथ:
डोरसोपेथीज़ (एम40-एम54)
घाव के स्थान को इंगित करने वाले निम्नलिखित अतिरिक्त पांचवें अक्षर, शीर्ष M50 और M51 को छोड़कर, डोरसोपैथिस ब्लॉक के संबंधित शीर्षकों के साथ वैकल्पिक उपयोग के लिए दिए गए हैं; पृष्ठ 644 पर नोट भी देखें।
0 रीढ़ की हड्डी के अनेक भाग
1 सिर के पीछे का क्षेत्र, पहली और दूसरी ग्रीवा कशेरुका
3 सर्विकोथोरेसिक क्षेत्र
4 वक्षीय क्षेत्र
5 थोरैसिक लुंबोसैक्रम
6 कटि
7 लुंबोसैक्रल क्षेत्र
8 सैक्रल और सैक्रोकॉसीजील क्षेत्र
9 अनिर्दिष्ट स्थान
विकृत डोर्सोपैथ (एम40-एम43)
M40 क्यफोसिस और लॉर्डोसिस [स्थानीयकरण कोड ऊपर देखें]
बहिष्कृत: स्पाइनल ओस्टियोचोन्ड्रोसिस (M42. -)
एम40.1 अन्य माध्यमिक किफोसिस
एम40.2 अन्य और अनिर्दिष्ट किफोसिस
M40.3 स्ट्रेट बैक सिंड्रोम
एम41 स्कोलियोसिस [स्थानीयकरण कोड ऊपर देखें]
बहिष्कृत: जन्मजात स्कोलियोसिस:
काइफोस्कोलियोटिक हृदय रोग (I27.1)
चिकित्सा प्रक्रियाओं के बाद (एम96.-)
एम41.0 शिशु इडियोपैथिक स्कोलियोसिस
एम41.1 जुवेनाइल इडियोपैथिक स्कोलियोसिस
किशोरों में स्कोलियोसिस
एम41.2 अन्य अज्ञातहेतुक स्कोलियोसिस
एम41.3 थोरैकोजेनिक स्कोलियोसिस
एम41.4 न्यूरोमस्कुलर स्कोलियोसिस। स्कोलियोसिस के कारण मस्तिष्क पक्षाघात, फ़्रेडरेइच का गतिभंग, पोलियो और अन्य न्यूरोमस्कुलर विकार
एम41.5 अन्य माध्यमिक स्कोलियोसिस
एम41.8 स्कोलियोसिस के अन्य रूप
एम41.9 स्कोलियोसिस, अनिर्दिष्ट
M42 रीढ़ की ओस्टियोचोन्ड्रोसिस [स्थानीयकरण कोड ऊपर देखें]
M42.0 रीढ़ की किशोर ओस्टियोचोन्ड्रोसिस। कैल्वेट रोग. शूअरमैन रोग
बहिष्कृत: स्थितीय किफ़ोसिस (M40.0)
M42.1 वयस्कों में रीढ़ की हड्डी का ओस्टियोचोन्ड्रोसिस
एम42.9 स्पाइनल ओस्टियोचोन्ड्रोसिस, अनिर्दिष्ट
M43 अन्य विकृत डोर्सोपैथियाँ [स्थानीयकरण कोड ऊपर देखें]
बहिष्कृत: जन्मजात स्पोंडिलोलिसिस और स्पोंडिलोलिस्थीसिस (Q76.2)
लम्बलाइज़ेशन और सैक्रलाइज़ेशन (Q76.4)
रीढ़ की हड्डी की वक्रता के साथ:
एम43.2 स्पाइनल कॉलम के अन्य संलयन। पीठ के जोड़ों का एंकिलोसिस
बहिष्कृत: एंकिलॉज़िंग स्पॉन्डिलाइटिस (M45)
आर्थ्रोडिसिस से जुड़ी स्थिति (Z98.1)
संलयन या आर्थ्रोडिसिस के बाद स्यूडार्थ्रोसिस (एम96.0)
एम43.3 मायलोपैथी के साथ आदतन एटलांटोअक्सियल सब्लक्सेशन
एम43.4 अन्य अभ्यस्त एनालांटोएक्सियल सब्लक्सेशन
एम43.5 अन्य अभ्यस्त कशेरुका उदात्तीकरण
बहिष्कृत: बायोमैकेनिकल क्षति एनईसी (एम99.-)
शरीर क्षेत्र द्वारा
एम43.8 अन्य निर्दिष्ट विकृत डोर्सोपैथियाँ
एम43.9 विकृत डोर्सोपैथी, अनिर्दिष्ट। रीढ़ की हड्डी की वक्रता एनओएस
स्पोंडिलोपैथी (एम45-एम49)
एम45 एंकिलॉज़िंग स्पॉन्डिलाइटिस [स्थानीयकरण कोड ऊपर देखें]
बहिष्कृत: रेइटर रोग के कारण आर्थ्रोपैथी (M02.3)
किशोर (एंकिलॉज़िंग) स्पॉन्डिलाइटिस (M08.1)
M46 अन्य सूजन संबंधी स्पोंडिलोपैथी [स्थानीयकरण कोड ऊपर देखें]
एम46.0 स्पाइनल एन्थेसोपैथी। रीढ़ की हड्डी के स्नायुबंधन या मांसपेशियों के जुड़ाव का नुकसान
एम46.1 सैक्रोइलाइटिस, अन्यत्र वर्गीकृत नहीं
एम46.2 वर्टेब्रल ऑस्टियोमाइलाइटिस
एम46.3 इंटरवर्टेब्रल डिस्क संक्रमण (पायोजेनिक)
यदि संक्रामक एजेंट की पहचान करना आवश्यक है, तो एक अतिरिक्त कोड (बी95-बी97) का उपयोग किया जाता है।
एम46.5 अन्य संक्रामक स्पोंडिलोपैथी
एम46.8 अन्य निर्दिष्ट सूजन संबंधी स्पोंडिलोपैथी
एम46.9 सूजन संबंधी स्पोंडिलोपैथी, अनिर्दिष्ट
एम47 स्पोंडिलोसिस [स्थानीयकरण कोड ऊपर देखें]
इसमें शामिल हैं: रीढ़ की हड्डी का आर्थ्रोसिस या ऑस्टियोआर्थराइटिस, पहलू जोड़ों का अध: पतन
M47.0+ पूर्वकाल रीढ़ की हड्डी या कशेरुका धमनी संपीड़न सिंड्रोम (G99.2*)
एम47.1 मायलोपैथी के साथ अन्य स्पोंडिलोज़। स्पोंडिलोजेनिक रीढ़ की हड्डी का संपीड़न + (G99.2*)
एम47.2 रेडिकुलोपैथी के साथ अन्य स्पोंडिलोज़
लुंबोसैक्रल स्पोंडिलोसिस > मायलोपैथी के बिना
थोरैसिक स्पोंडिलोसिस > या रेडिकुलोपैथी
एम47.9 स्पोंडिलोसिस, अनिर्दिष्ट
M48 अन्य स्पोंडिलोपैथियाँ [स्थानीयकरण कोड ऊपर देखें]
M48.0 स्पाइनल स्टेनोसिस। कॉडल कॉडल स्टेनोसिस
एम48.1 एंकिलॉज़िंग फ़ॉरेस्टियर हाइपरोस्टोसिस। डिफ्यूज़ इडियोपैथिक स्केलेटल हाइपरोस्टोसिस
एम48.3 अभिघातजन्य स्पोंडिलोपैथी
एम48.4 अत्यधिक परिश्रम से जुड़ा रीढ़ की हड्डी का फ्रैक्चर। ओवरलोड [तनाव] रीढ़ की हड्डी का फ्रैक्चर
एम48.5 कशेरुका फ्रैक्चर, अन्यत्र वर्गीकृत नहीं। वर्टेब्रल फ्रैक्चर एनओएस
पच्चर के आकार की कशेरुका विकृति एनओएस
बहिष्कृत: ऑस्टियोपोरोसिस के कारण कशेरुक विनाश (M80. -)
वर्तमान चोट - शरीर क्षेत्र के आधार पर चोटें देखें
एम48.8 अन्य निर्दिष्ट स्पोंडिलोपैथी। पश्च अनुदैर्ध्य स्नायुबंधन का ओसीकरण
एम48.9 स्पोंडिलोपैथी, अनिर्दिष्ट
एम49* अन्यत्र वर्गीकृत रोगों में स्पोंडिलोपैथी [ऊपर स्थान कोड देखें]
बहिष्कृत: सोरियाटिक और एंटरोपैथिक आर्थ्रोपैथी (M07. -*, M09. -*)
बहिष्कृत: टैब्स डोर्सलिस के साथ न्यूरोपैथिक स्पोंडिलोपैथी (एम49.4*)
एम49.4* न्यूरोपैथिक स्पोंडिलोपैथी
न्यूरोपैथिक स्पोंडिलोपैथी के साथ:
एम49.5* अन्यत्र वर्गीकृत रोगों में रीढ़ की हड्डी का विनाश
मेटास्टेटिक कशेरुका फ्रैक्चर (C79.5+)
एम49.8* अन्यत्र वर्गीकृत अन्य बीमारियों में स्पोंडिलोपैथी
सैक्रोइलाइटिस: संक्रामक, गैर-संक्रामक, प्रतिक्रियाशील और आमवाती प्रकृति का उपचार
सैक्रोइलाइटिस एक बेहद घातक और खतरनाक बीमारी है, जो सैक्रोइलियक जोड़ की सूजन की विशेषता है। यह विकृति कामकाजी उम्र के युवाओं को प्रभावित करती है। बाद में, उनमें से 70% को जोड़ में गंभीर अपरिवर्तनीय परिवर्तन का अनुभव होता है। इससे जीवन की गुणवत्ता में उल्लेखनीय कमी आती है और काम करने की क्षमता में कमी आती है।
समान नैदानिक लक्षणों के कारण, सैक्रोइलाइटिस को अक्सर लुंबोसैक्रल रीढ़ की अपक्षयी बीमारियों (ओस्टियोचोन्ड्रोसिस, स्पोंडिलोआर्थ्रोसिस, स्पोंडिलोसिस, आदि) के साथ भ्रमित किया जाता है। अधिकांश मरीज़ों में इन बीमारियों के रेडियोलॉजिकल लक्षण प्रदर्शित होते हैं। अधिकांश डॉक्टर वहीं रुकते हैं, निदान करते हैं और मरीज को इलाज के लिए भेजते हैं। परंतु... सैक्रोइलाइटिस अक्सर रीढ़ की अन्य बीमारियों के साथ विकसित होता है। इसके अलग-अलग कारण हो सकते हैं और यह अन्य, अधिक गंभीर प्रणालीगत बीमारियों की उपस्थिति का संकेत दे सकता है।
मंचों पर टिप्पणियों से पता चलता है कि डॉक्टरों को बीमारी का निदान करने में कठिनाई होती है और वे मरीजों को "डोर्साल्जिया" या "वर्टेब्रोजेनिक लुंबोडिया" जैसे अस्पष्ट निदान देते हैं। अक्सर ऐसे मामले भी होते हैं जब डॉक्टर किसी मरीज में ओस्टियोचोन्ड्रोसिस का पता लगाते हैं, लेकिन सैक्रोइलियक जोड़ को कोई नुकसान नहीं होता है। यह सब रोग के प्रारंभिक चरण में सैक्रोइलाइटिस के स्पष्ट रेडियोलॉजिकल संकेतों की अनुपस्थिति के कारण है।
रोगों के अंतर्राष्ट्रीय वर्गीकरण (आईसीडी-10) में, सैक्रोइलाइटिस को कोड एम46.1 दिया गया है। पैथोलॉजी को सूजन संबंधी स्पोंडिलोपैथी के रूप में वर्गीकृत किया गया है - रीढ़ की बीमारियां, जो इसके जोड़ों की प्रगतिशील शिथिलता और गंभीर दर्द के साथ होती हैं। सैक्रोइलाइटिस को मस्कुलोस्केलेटल प्रणाली और संयोजी ऊतक के कुछ रोगों के लक्षण के रूप में अन्य श्रेणियों में शामिल किया गया है। इसका एक उदाहरण ऑस्टियोमाइलाइटिस (एम86.15, एम86.25) या एंकिलॉज़िंग स्पॉन्डिलाइटिस (एम45.8) में सैक्रोइलियक जोड़ को नुकसान है।
अपने विकास में, सैक्रोइलाइटिस कई क्रमिक चरणों से गुजरता है। रेडियोग्राफ़ में परिवर्तन केवल उनमें से अंतिम में दिखाई देते हैं, जब पैथोलॉजी का इलाज करना बेहद मुश्किल होता है। सैक्रोइलाइटिस कई बीमारियों की पृष्ठभूमि में विकसित हो सकता है, जिससे निदान और वर्गीकरण करना मुश्किल हो जाता है।
आइए रोग के कारणों और वर्गीकरण पर नजर डालें।
सैक्रोइलाइटिस के प्रकारों का वर्गीकरण और विवरण
सैक्रोइलियक जोड़ की सूजन एक स्वतंत्र बीमारी हो सकती है या ऑटोइम्यून या संक्रामक रोगों के कारण हो सकती है। सैक्रोइलाइटिस में एकतरफा या द्विपक्षीय स्थानीयकरण, तीव्र, सूक्ष्म या क्रोनिक कोर्स हो सकता है।
सिंगल और डबल पक्षीय
ज्यादातर मामलों में, सैक्रोइलियक जोड़ की सूजन एकतरफा होती है। जब पैथोलॉजिकल प्रक्रिया दाईं ओर स्थानीयकृत होती है, तो हम दाईं ओर के बारे में बात कर रहे हैं, बाईं ओर - बाईं ओर के सैक्रोइलाइटिस के बारे में।
2-पक्षीय सैक्रोइलाइटिस - यह क्या है और यह खतरनाक क्यों है? इस रोग की विशेषता सूजन प्रक्रिया में दोनों सैक्रोइलियक जोड़ों की एक साथ भागीदारी है। यह विकृति अक्सर एंकिलॉज़िंग स्पॉन्डिलाइटिस का संकेत होती है, जिसका कोर्स गंभीर होता है और प्रारंभिक विकलांगता की ओर ले जाता है।
द्विपक्षीय सैक्रोइलाइटिस की गतिविधि की डिग्री:
- पहली डिग्री - न्यूनतम। व्यक्ति सुबह के समय पीठ के निचले हिस्से में मध्यम दर्द और हल्की जकड़न से परेशान रहता है। इंटरवर्टेब्रल जोड़ों को सहवर्ती क्षति के साथ, पीठ के निचले हिस्से को मोड़ने और फैलाने में कठिनाई हो सकती है।
- ग्रेड 2 - मध्यम. रोगी लुंबोसैक्रल क्षेत्र में लगातार दर्द की शिकायत करता है। पूरे दिन कठोरता और बेचैनी बनी रहती है। यह बीमारी व्यक्ति को सामान्य जीवनशैली जीने से रोकती है।
- तीसरी डिग्री - उच्चारित। रोगी को पीठ में गंभीर दर्द और गतिशीलता की गंभीर कमी का सामना करना पड़ता है। सैक्रोइलियक जोड़ों के क्षेत्र में, वह एंकिलोसिस विकसित करता है - एक दूसरे के साथ हड्डियों का पूर्ण संलयन। रोग प्रक्रिया में रीढ़ और अन्य जोड़ शामिल होते हैं।
रोग के प्रारंभिक चरण में, रेडियोलॉजिकल संकेत या तो अनुपस्थित होते हैं या व्यावहारिक रूप से अदृश्य होते हैं। ऑस्टियोस्क्लेरोसिस का फॉसी, इंटरआर्टिकुलर रिक्त स्थान का संकुचन और एंकिलोसिस के लक्षण केवल सैक्रोइलाइटिस के ग्रेड 2 और 3 में दिखाई देते हैं। एमआरआई का उपयोग करके इस बीमारी का शुरुआत में ही निदान किया जा सकता है। सैक्रोइलाइटिस के अधिकांश मरीज़ केवल बीमारी के चरण 2 में ही डॉक्टर के पास जाते हैं, जब दर्द असुविधा पैदा करने लगता है।
संक्रामक निरर्थक
अक्सर यह तीव्र हेमटोजेनस ऑस्टियोमाइलाइटिस में रक्तप्रवाह के माध्यम से संक्रमण के परिणामस्वरूप विकसित होता है। रोगजनक सूक्ष्मजीव संक्रमण के निकटवर्ती केंद्र से भी जोड़ में प्रवेश कर सकते हैं। पैथोलॉजी मर्मज्ञ घावों और सर्जिकल हस्तक्षेप के कारण होती है।
तीव्र प्युलुलेंट सैक्रोइलाइटिस के लक्षण लक्षण:
- त्रिकास्थि में गंभीर दर्द, हिलने-डुलने से बढ़ जाना;
- रोगी की मजबूर स्थिति - वह "भ्रूण की स्थिति" लेता है;
- तापमान में कई डिग्री तक तेज वृद्धि;
- सामान्य कमजोरी, ठंड लगना, सिरदर्द और नशे के अन्य लक्षण।
एक सामान्य रक्त परीक्षण से रोगी में ईएसआर और ल्यूकोसाइटोसिस में वृद्धि का पता चलता है। सबसे पहले, रेडियोग्राफ़ पर कोई परिवर्तन दिखाई नहीं देता है, लेकिन बाद में संयुक्त स्थान का विस्तार ध्यान देने योग्य हो जाता है, जो जोड़ की श्लेष गुहा में मवाद के संचय के कारण होता है। संक्रमण बाद में आस-पास के अंगों और ऊतकों में फैल जाता है। प्युलुलेंट सैक्रोइलाइटिस वाले रोगी को तत्काल सर्जिकल हस्तक्षेप और एंटीबायोटिक चिकित्सा के एक कोर्स की आवश्यकता होती है।
यक्ष्मा
सैक्रोइलियक जोड़ माइकोबैक्टीरियम ट्यूबरकुलोसिस के लिए "पसंदीदा" स्थानों में से एक है। आंकड़ों के अनुसार, रोग के ऑस्टियोआर्टिकुलर रूप वाले 40% रोगियों में सैक्रोइलाइटिस का पता लगाया जाता है। महिलाएं पुरुषों की तुलना में 2 गुना अधिक बार बीमार पड़ती हैं। सूजन का एकतरफा स्थानीयकरण होता है।
- इलियोसैक्रल जंक्शन के प्रक्षेपण स्थल पर स्थानीय दर्द, सूजन और त्वचा की लालिमा;
- नितंब, त्रिकास्थि और जांघ के पिछले हिस्से में दर्द, जो हिलने-डुलने पर तेज हो जाता है;
- स्वस्थ दिशा में वक्रता के साथ स्कोलियोसिस, कठिनाइयों और पलटा मांसपेशी संकुचन के कारण पीठ के निचले हिस्से में कठोरता की भावना;
- शरीर के तापमान में कई डिग्री तक लगातार वृद्धि, सामान्य रक्त परीक्षण में सूजन प्रक्रिया के संकेत।
ट्यूबरकुलस सैक्रोइलाइटिस के रेडियोलॉजिकल लक्षण तब प्रकट होते हैं जब इलियोसेक्रल जोड़ बनाने वाली हड्डियां नष्ट हो जाती हैं। प्रारंभ में, ज़ब्ती के साथ विनाश के फॉसी इलियम या त्रिकास्थि पर दिखाई देते हैं। समय के साथ, रोग प्रक्रिया पूरे जोड़ में फैल जाती है। इसकी आकृति धुंधली हो जाती है, जिससे संयुक्त स्थान आंशिक या यहां तक कि पूरी तरह से गायब हो जाता है।
सिफिलिटिक
दुर्लभ मामलों में, सैक्रोइलाइटिस माध्यमिक सिफलिस के साथ विकसित हो सकता है। यह आर्थ्राल्जिया के रूप में होता है - जोड़ों का दर्द जो पर्याप्त एंटीबायोटिक चिकित्सा के बाद जल्दी ही गायब हो जाता है। अधिक बार, इलियोसेक्रल जोड़ की सूजन तृतीयक सिफलिस के साथ होती है। इस तरह का सैक्रोइलाइटिस आमतौर पर सिनोवाइटिस या ऑस्टियोआर्थराइटिस के रूप में होता है।
सिफिलिटिक गम, घने गोल आकार की संरचनाएं, जोड़ की हड्डी या कार्टिलाजिनस संरचनाओं में बन सकती हैं। एक्स-रे परीक्षा केवल इलियोसेक्रल जोड़ की हड्डियों में महत्वपूर्ण विनाशकारी परिवर्तनों के मामले में जानकारीपूर्ण होती है।
ब्रूसिलोसिस
ब्रुसेलोसिस के रोगियों में, सैक्रोइलाइटिस अक्सर विकसित होता है। आर्थ्राल्जिया के 42% रोगियों में इलियोसेक्रल जोड़ प्रभावित होता है। यह रोग अस्थिर प्रकृति के आवधिक दर्द की विशेषता है। एक दिन आपके कंधे में चोट लग सकती है, दूसरे दिन आपके घुटने में, तीसरे दिन आपकी पीठ के निचले हिस्से में। उसी समय, रोगी में अन्य अंगों को नुकसान होने के लक्षण विकसित होते हैं: हृदय, फेफड़े, यकृत और जननांग प्रणाली।
यहां तक कि "उन्नत" ओस्टियोचोन्ड्रोसिस को भी घर पर ठीक किया जा सकता है! बस इसे दिन में एक बार लगाना याद रखें।
बहुत कम बार, रोगियों में गठिया, पेरीआर्थराइटिस, सिनोवाइटिस या ऑस्टियोआर्थराइटिस के रूप में सैक्रोइलाइटिस विकसित होता है। पैथोलॉजिकल प्रक्रिया में एक या दोनों जोड़ एक साथ शामिल हो सकते हैं। पैथोलॉजी के विशिष्ट लक्षणों की कमी के कारण रेडियोग्राफ़ का उपयोग करके ब्रुसेलोसिस सैक्रोइलाइटिस का निदान करना असंभव है।
प्सोरिअटिक
सोरायसिस के 50-60% रोगियों में सोरियाटिक सैक्रोइलाइटिस पाया जाता है। पैथोलॉजी में स्पष्ट एक्स-रे तस्वीर होती है और इससे निदान में कठिनाई नहीं होती है। यह रोग स्पर्शोन्मुख है और इससे व्यक्ति को कोई असुविधा नहीं होती है। केवल 5% लोगों में एंकिलॉज़िंग स्पॉन्डिलाइटिस जैसी नैदानिक और रेडियोलॉजिकल तस्वीर विकसित होती है।
सोरायसिस के 70% से अधिक रोगी विभिन्न स्थानीयकरणों के गठिया से पीड़ित हैं। उनके पास एक स्पष्ट नैदानिक पाठ्यक्रम है और जोड़ों के सामान्य कामकाज में व्यवधान पैदा करता है। अधिकतर, रोगियों को ओलिगोआर्थराइटिस का अनुभव होता है। टखने, घुटने, कूल्हे या अन्य बड़े जोड़ प्रभावित हो सकते हैं।
5-10% लोगों में हाथ के छोटे इंटरफैन्जियल जोड़ों का पॉलीआर्थराइटिस विकसित हो जाता है। रोग का नैदानिक पाठ्यक्रम रुमेटीइड गठिया जैसा दिखता है।
एंटरोपैथिक
क्रोनिक ऑटोइम्यून आंत्र रोगों वाले लगभग 50% रोगियों में इलियोसेक्रल जोड़ की सूजन विकसित होती है। सैक्रोइलाइटिस क्रोहन रोग और अल्सरेटिव कोलाइटिस वाले लोगों में होता है। 90% मामलों में, पैथोलॉजी स्पर्शोन्मुख है।
सूजन प्रक्रिया की गंभीरता और जोड़ में अपक्षयी परिवर्तन किसी भी तरह से आंतों की विकृति की गंभीरता पर निर्भर नहीं करते हैं। और अल्सरेटिव कोलाइटिस और क्रोहन रोग के लिए विशिष्ट उपचार सैक्रोइलाइटिस के पाठ्यक्रम को प्रभावित नहीं करता है।
10% मामलों में, एंटरोपैथिक सैक्रोइलाइटिस एंकिलॉज़िंग स्पॉन्डिलाइटिस का प्रारंभिक लक्षण है। आंतों की विकृति के साथ एंकिलॉज़िंग स्पॉन्डिलाइटिस का नैदानिक पाठ्यक्रम रोग की अज्ञातहेतुक (अनिर्दिष्ट) प्रकृति से भिन्न नहीं होता है।
रेइटर सिंड्रोम में सैक्रोइटाइटिस
रेइटर सिंड्रोम जननांग प्रणाली, जोड़ों और आंखों की क्षति का एक संयोजन है। यह रोग क्लैमाइडियल संक्रमण के परिणामस्वरूप विकसित होता है। कम आम रोगजनक माइकोप्लाज्मा और यूरियाप्लाज्मा हैं। यह रोग आंतों में संक्रमण (एंटरोकोलाइटिस, शिगेलोसिस, साल्मोनेलोसिस) के बाद भी विकसित हो सकता है।
रेइटर सिंड्रोम के क्लासिक लक्षण:
- पिछले मूत्रजननांगी या आंतों के संक्रमण से संबंध;
- बीमार की कम उम्र;
- जननांग पथ की सूजन के लक्षण;
- सूजन संबंधी नेत्र क्षति (इरिडोसाइक्लाइटिस, नेत्रश्लेष्मलाशोथ);
- रोगी में आर्टिकुलर सिंड्रोम की उपस्थिति (मोनो-, ऑलिगो- या पॉलीआर्थराइटिस)।
रेइटर सिंड्रोम वाले 30-50% रोगियों में सैक्रोइलाइटिस पाया जाता है। सूजन आमतौर पर प्रतिक्रियाशील प्रकृति और एकतरफा स्थानीयकरण की होती है। इसी समय, रोगियों में अन्य जोड़ प्रभावित हो सकते हैं, प्लांटर फैसीसाइटिस, एड़ी बर्साइटिस, कशेरुक या पैल्विक हड्डियों का पेरीओस्टाइटिस विकसित हो सकता है।
एंकिलॉज़िंग स्पॉन्डिलाइटिस में सैक्रोइलाइटिस
प्युलुलेंट संक्रामक, प्रतिक्रियाशील, तपेदिक और ऑटोइम्यून सैक्रोइलाइटिस के विपरीत, इसका हमेशा एक द्विपक्षीय स्थानीयकरण होता है। प्रारंभिक चरण में यह व्यावहारिक रूप से स्पर्शोन्मुख है। जोड़ों के धीरे-धीरे नष्ट होने के कारण तीव्र दर्द और रीढ़ की हड्डी की गतिशीलता में कमी बाद की अवधि में होती है।
एंकिलॉज़िंग सैक्रोइलाइटिस एंकिलॉज़िंग स्पॉन्डिलाइटिस के लक्षणों में से एक है। कई रोगियों में, इंटरवर्टेब्रल और परिधीय जोड़ प्रभावित होते हैं। इरिडोसाइक्लाइटिस या इरिटिस का विकास - नेत्रगोलक की परितारिका की सूजन - भी विशिष्ट है।
निदान में सीटी और एमआरआई की भूमिका
रेडियोलॉजिकल लक्षण सैक्रोइलाइटिस के बाद के चरणों में दिखाई देते हैं, इसके सभी प्रकारों में नहीं। एक्स-रे डायग्नोस्टिक्स बीमारी का समय पर पता लगाने और समय पर उपचार शुरू करने की अनुमति नहीं देता है। हालाँकि, अन्य की मदद से विकास के प्रारंभिक चरण में रोग का निदान करना संभव है आधुनिक तरीकेअनुसंधान। शुरुआती संकेतसैक्रोइलाइटिस को एमआरआई पर सबसे अच्छा देखा जाता है।
सैक्रोइलियक जोड़ को नुकसान के विश्वसनीय रेडियोलॉजिकल संकेतों की उपस्थिति से सैक्रोइलाइटिस का निदान किया जा सकता है। रेडियोग्राफ़ पर स्पष्ट परिवर्तनों के अभाव में, रोगियों को एचएलए-बी27 स्थिति निर्धारित करने और अधिक संवेदनशील इमेजिंग विधियों (सीटी, एमआरआई) का उपयोग करने की सलाह दी जाती है।
शुरुआती चरणों में सैक्रोइलाइटिस का निदान करने में चुंबकीय अनुनाद इमेजिंग (एमआरआई) सबसे अधिक जानकारीपूर्ण है। यह आपको जोड़ में सूजन प्रक्रिया के पहले लक्षणों की पहचान करने की अनुमति देता है - संयुक्त गुहा में तरल पदार्थ और अस्थि मज्जा की उपचॉन्ड्रल सूजन। ये परिवर्तन कंप्यूटेड टोमोग्राफी (सीटी) स्कैन पर दिखाई नहीं देते हैं।
सैक्रोइलाइटिस के बाद के चरणों में कंप्यूटेड टोमोग्राफी अधिक जानकारीपूर्ण है। सीटी से पता चलता है अस्थि दोष, दरारें, स्क्लेरोटिक परिवर्तन, संयुक्त स्थान का संकुचन या चौड़ा होना। लेकिन सीटी स्कैनव्यावहारिक रूप से बेकार शीघ्र निदान sacroiliitis.
इलाज कैसे करें: एटियलॉजिकल दृष्टिकोण
"सैक्रोइलाइटिस" का निदान सुनकर, कई लोग स्तब्ध हो जाते हैं। यह किस प्रकार की बीमारी है और इसके परिणाम क्या हैं? इसका इलाज कैसे करें और क्या यह संभव भी है? सैक्रोइलाइटिस के दौरान कौन सी मांसपेशियां दब जाती हैं और क्या वे कटिस्नायुशूल तंत्रिका की चुभन का कारण बन सकती हैं? बीमार होने पर कौन सी दवाएँ लेनी चाहिए, कौन से व्यायाम करने चाहिए, कैसे कपड़े पहनने चाहिए? क्या विकलांगता एंकिलॉज़िंग स्पॉन्डिलाइटिस के लिए दी जाती है, जिसके कारण रीढ़ की हड्डी की कार्यप्रणाली में अपरिवर्तनीय क्षति हुई है? ये और कई अन्य प्रश्न अधिकांश रोगियों को परेशान करते हैं।
अधिकांश महत्वपूर्ण कदमसैक्रोइलाइटिस के खिलाफ लड़ाई में इसके कारण की पहचान करना है। ऐसा करने के लिए, एक व्यक्ति को पूर्ण परीक्षा से गुजरना होगा और परीक्षणों की एक श्रृंखला से गुजरना होगा। इसके बाद, रोगी को एटियलॉजिकल उपचार निर्धारित किया जाता है। तपेदिक के रोगियों को तपेदिक-विरोधी चिकित्सा पद्धति निर्धारित की जाती है; संक्रामक रोगों वाले लोगों को एंटीबायोटिक चिकित्सा दी जाती है। ऑटोइम्यून पैथोलॉजी के लिए स्टेरॉयड हार्मोन का उपयोग किया जाता है।
बुनियादी उपचार के तरीके
रोग के उपचार की रणनीति और पूर्वानुमान उसके कारण, सूजन की गतिविधि और रोग प्रक्रिया में आर्टिकुलर संरचनाओं की भागीदारी की डिग्री पर निर्भर करता है। यदि तीव्र प्युलुलेंट सैक्रोइलाइटिस के लक्षण हैं, तो रोगी को तत्काल सर्जिकल हस्तक्षेप का संकेत दिया जाता है। अन्य सभी मामलों में, बीमारी का इलाज रूढ़िवादी तरीके से किया जाता है। सर्जरी की उपयुक्तता का प्रश्न बाद के चरणों में उठता है, जब रोग रूढ़िवादी चिकित्सा के लिए उपयुक्त नहीं रह जाता है।
कौन सा डॉक्टर सैक्रोइलाइटिस का इलाज करता है? ऑर्थोपेडिस्ट, ट्रॉमेटोलॉजिस्ट और रुमेटोलॉजिस्ट पैथोलॉजी के निदान और उपचार में शामिल हैं। यदि आवश्यक हो, तो रोगी को फ़िथिसियाट्रिशियन, संक्रामक रोग विशेषज्ञ, चिकित्सक, प्रतिरक्षाविज्ञानी या अन्य विशेषज्ञ की सहायता की आवश्यकता हो सकती है।
सैक्रोइलाइटिस के दर्द से राहत पाने के लिए एनएसएआईडी समूह की दवाओं का उपयोग मलहम, जैल या टैबलेट के रूप में किया जाता है। गंभीर दर्द के लिए, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं इंट्रामस्क्युलर रूप से दी जाती हैं। कटिस्नायुशूल तंत्रिका की चुभन और सूजन के मामले में, रोगी को औषधीय नाकाबंदी दी जाती है। इस उद्देश्य के लिए, उसे तंत्रिका मार्ग की साइट के जितना करीब संभव हो सके एक बिंदु पर कॉर्टिकोस्टेरॉइड्स और गैर-मादक दर्दनाशक दवाओं का इंजेक्शन लगाया जाता है।
ओस्टियोचोन्ड्रोसिस के उपचार और रोकथाम के लिए, हमारे पाठक रूस में अग्रणी रुमेटोलॉजिस्ट द्वारा अनुशंसित त्वरित और गैर-सर्जिकल उपचार की विधि का उपयोग करते हैं, जिन्होंने फार्मास्युटिकल अराजकता के खिलाफ बोलने का फैसला किया और एक ऐसी दवा प्रस्तुत की जो वास्तव में इलाज करती है! हम इस तकनीक से परिचित हो गए हैं और इसे आपके ध्यान में लाने का निर्णय लिया है। और पढ़ें।
तीव्र सूजन प्रक्रिया कम होने के बाद, व्यक्ति को पुनर्वास पाठ्यक्रम से गुजरना पड़ता है। इस दौरान मालिश, तैराकी और चिकित्सीय व्यायाम (चिकित्सीय व्यायाम) बहुत उपयोगी होते हैं। विशेष व्यायाम रीढ़ की हड्डी की सामान्य गतिशीलता को बहाल करने और पीठ के निचले हिस्से में कठोरता की भावना से छुटकारा पाने में मदद करते हैं। आप अपने डॉक्टर की अनुमति से सैक्रोइलाइटिस के लिए लोक उपचार का उपयोग कर सकते हैं।
जोड़ों के दर्द और ओस्टियोचोन्ड्रोसिस के बारे में कैसे भूलें?
- जोड़ों का दर्द आपकी गतिविधियों और पूरे जीवन को सीमित कर देता है...
- आप असुविधा, ऐंठन और व्यवस्थित दर्द से चिंतित हैं...
- आपने बहुत सारी दवाएँ, क्रीम और मलहम आज़माए होंगे...
- लेकिन इस तथ्य को देखते हुए कि आप इन पंक्तियों को पढ़ रहे हैं, इनसे आपको कोई खास मदद नहीं मिली...
यदि आप भी वही उपचार पाना चाहते हैं, तो हमसे पूछें कि कैसे?
सैक्रोइलाइटिस।
40 से कम। एंकिलॉज़िंग स्पॉन्डिलाइटिस, सैक्रोइलाइटिस 1-2 डिग्री का इतिहास। बेशक, तिरछापन और प्रारंभिक तैयारी की आवश्यकता है। अब तक आदर्श? धन्यवाद
हां, यहां तिरछे की जरूरत नहीं है। इलियोसैक्रल नहीं बदला है
हां, यहां तिरछे की जरूरत नहीं है। इलियोसैक्रल नहीं बदला है
अभी भी जरूरत है. हर कोई जोड़ों या श्रोणि की तस्वीरों के आधार पर सैक्रोइलाइटिस का निदान करता है। शानदार!
रुमेटोलॉजिस्ट आपसे असहमत होंगे। या आपकी राय में ये सभी विज्ञान कथाएं हैं? मैं परोक्षता की आवश्यकता को कम नहीं आंक रहा हूं, बात सिर्फ इतनी है कि उनके बिना भी यहां सब कुछ स्पष्ट है, लेकिन हर किसी के लिए रिवेटिंग का कोई मतलब नहीं है।
यदि आप कुछ सही करना चाहते हैं, तो इसे स्वयं करें!
केवल सैक्रोइलाइटिस के सामान्य विकास के लिए = (अनाट। सैक्रम सैक्रम + इलियम इलियम + -इटिस) - सैक्रोइलियक जोड़ की सूजन।
सम्मान, शून्य! रूसी में, आख़िरकार, यह सैक्रोइलाइटिस है (हालाँकि लैटिन में यह सैक्रोइलाइटिस है)।
रूसी में, आख़िरकार, यह सैक्रोइलाइटिस है (हालाँकि लैटिन में यह सैक्रोइलाइटिस है)।
"सभी की सुनें, कुछ की सुनें, स्वयं निर्णय लें।"©
रुमेटोलॉजिस्ट, अधिकांश चिकित्सकों की तरह, रेडियोलॉजिकल डायग्नोस्टिक्स के मामले में अनपढ़ हैं।
केवल सैक्रोइलाइटिस के सामान्य विकास के लिए = (अनाट। सैक्रम सैक्रम + इलियम इलियम + -इटिस) - सैक्रोइलियक जोड़ की सूजन।
स्पोंडिलोआर्थराइटिस की शब्दावली पर एर्डेस एसएच.एफ.1, बडोकिन वी.वी.2, बोचकोवा ए.जी.3, बुग्रोवा ओ.वी.4, गैदुकोवा आई.जेड.5, गोडज़ेंको ए.ए.2, डुबिकोव ए.ए. 6, डुबिनिना टी.वी.1, इवानोवा ओ.एन.7, कोरोटेवा टी.वी.1, लापशिना एस.ए. 8, नेस्मेयानोवा ओ.बी.9, निकिशिना आई.पी.1, ओटेवा ई.एन.10, रस्किना टी.ए.11, रेब्रोव ए.पी.5, रुम्यंतसेवा ओ.ए.1, सीतालो ए.वी.12, स्मिरनोव ए.वी.1 21वीं सदी के पहले दशक के अंत तक। स्पोंडिलोआर्थराइटिस के अध्ययन के क्षेत्र में, एक ओर, कुछ निश्चित संख्या में शब्द जमा हो गए हैं, जो पुराने हैं, लेकिन डॉक्टरों की रोजमर्रा की शब्दावली में उपयोग किए जाते हैं, दूसरी ओर, जिनकी कई अलग-अलग परिभाषाएँ हैं। जनवरी 2014 में, EXSpA (रूस के रुमेटोलॉजिस्ट एसोसिएशन में स्पोंडिलोआर्थराइटिस के अध्ययन के लिए विशेषज्ञ समूह) की पहली संगठनात्मक बैठक में, यह निर्णय लिया गया कि इसकी पहली प्राथमिकता इस क्षेत्र में उपयोग की जाने वाली शब्दावली को सुव्यवस्थित करना होना चाहिए। सबसे पहले, चिकित्सा शब्दावली में पहले से ही उपयोग किए गए शब्दों को एकत्र किया गया था, जिन्हें बाद में दो श्रेणियों में विभाजित किया गया था: "पुरानी" परिभाषाएँ और शब्द जिनमें सुधार या एकीकरण की आवश्यकता होती है। यह प्रकाशन स्पोंडिलोआर्थराइटिस से संबंधित चिकित्सा शर्तों के उपयोग के लिए दिशानिर्देश प्रदान करता है; "सैक्रोइलाइटिस" शब्द की सही वर्तनी पर अलग से चर्चा की गई है। मुख्य शब्द: स्पोंडिलोआर्थराइटिस; शब्दावली; sacroiliitis. संदर्भ के लिए: एर्डेस एसएचएफ, बडोकिन वीवी, बोचकोवा एजी, आदि। स्पोंडिलोआर्थराइटिस की शब्दावली पर। वैज्ञानिक एवं व्यावहारिक रुमेटोलॉजी.
शब्द ऐसे शब्द या वाक्यांश हैं जो ज्ञान के किसी भी क्षेत्र (दर्शन, राजनीति, विज्ञान, प्रौद्योगिकी, आदि) में कड़ाई से परिभाषित अवधारणाओं को दर्शाते हैं। कोई भी वैज्ञानिक प्रकाशन प्रासंगिक व्यावसायिक शब्दों वाली विशिष्ट भाषा का उपयोग करता है। विशेष शब्द "एक उपकरण है जिसकी सहायता से वैज्ञानिक सिद्धांत, कानून, सिद्धांत, नियम बनाए जाते हैं।" वैज्ञानिक सोच के विकास से अनिवार्य रूप से शब्दावली में बदलाव आता है। संबंधित व्यवसायों के वैज्ञानिक और विशेषज्ञ विशिष्ट शब्दों के अध्ययन और निर्माण में लगे हुए हैं। ज्ञान के किसी भी क्षेत्र की तरह, रुमेटोलॉजी में (और, विशेष रूप से, स्पोंडिलोआर्थराइटिस में) शब्दावली प्राकृतिक विकास के दौरान अनायास ही बन गई थी। नैदानिक दवा, इसके अध्ययन के विभिन्न चरणों में बीमारी के बारे में विचारों में परिवर्तन को दर्शाता है। इसलिए, समय-समय पर पुराने को संशोधित करने और नई अवधारणाओं (और संबंधित शर्तों) को पेश करने की आवश्यकता थी, जिससे विचाराधीन समस्या के सभी नए पहलुओं, क्षणों, संबंधों, कनेक्शनों को प्रदर्शित किया जा सके। बेशक, यह प्रक्रिया अंतहीन और अटूट है, लेकिन यह समय-समय पर तीव्र होती जाती है जब पुराने या परिभाषा के अनुसार, आवश्यकताओं को पूरा नहीं करने वाले शब्दों का "महत्वपूर्ण समूह" जमा हो जाता है। वर्तमान स्थितिसमस्या की वैज्ञानिक समझ. हाल के वर्षों में स्पोंडिलोआर्थराइटिस (एसपीए) के लिए ऐसा क्षण आया है। 21वीं सदी के पहले दशक के अंत तक. रुमेटोलॉजी के इस क्षेत्र में, एक ओर, कुछ निश्चित संख्या में शब्द जमा हो गए हैं, जो पुराने हैं, लेकिन डॉक्टरों की रोजमर्रा की शब्दावली में उपयोग किए जाते हैं, और दूसरी ओर, कई अलग-अलग परिभाषाएँ हैं। जनवरी 2014 में, EXSpA की पहली संगठनात्मक बैठक में - अखिल रूसी में "स्पोंडिलोआर्थराइटिस के अध्ययन के लिए विशेषज्ञ समूह" सार्वजनिक संगठन"एसोसिएशन ऑफ रुमेटोलॉजिस्ट ऑफ रशिया" (एआरआर) - यह निर्णय लिया गया कि इसकी पहली प्राथमिकता इस क्षेत्र में उपयोग की जाने वाली शब्दावली को सुव्यवस्थित करना होनी चाहिए।
सबसे पहले इस प्रयोजन के लिए चिकित्सा विज्ञान में पहले से प्रयुक्त शब्दों को एकत्रित किया गया। काम के पहले चरण में, विशेषज्ञों (इस लेख के लेखक) ने उन्हें दो श्रेणियों में विभाजित किया: "पुरानी" परिभाषाएँ और शब्द जिनमें सुधार या एकीकरण की आवश्यकता है। इसके बाद, एक्सपीए के प्रत्येक सदस्य ने निर्दिष्ट शब्द की अपनी परिभाषा प्रस्तुत की या पिछले एक से सहमत हुए। अगले चरण में, मौजूदा परिभाषाओं को एक साथ लाया गया और फिर से ExSpA के सदस्यों को वितरित किया गया। चर्चा के बाद कम से कम 2/3 मत प्राप्त करने वाला पद शेष रह गया; विरोधियों की असहमतिपूर्ण राय को अलग से दर्ज किया गया। "अप्रचलित" शब्द को परिभाषित करते समय, एक खुला वोट आयोजित किया गया था, और समूह के सभी सदस्यों के सर्वसम्मत निर्णय से, इसे आगे के नैदानिक उपयोग के लिए अनुशंसित नहीं किया गया था। इस प्रकार, परिभाषा के संशोधन के लिए प्रारंभिक सूची में ऐसे व्यापक रूप से ज्ञात शब्द शामिल हैं: - स्पोंडिलोआर्थराइटिस/स्पोंडिलोआर्थराइटिस, - सेरोनिगेटिव स्पोंडिलोआर्थराइटिस, - अक्षीय स्पोंडिलोआर्थराइटिस, - परिधीय स्पोंडिलोआर्थराइटिस, - एंकिलॉज़िंग स्पॉन्डिलाइटिस, - एंकिलॉज़िंग स्पॉन्डिलाइटिस, - सोरियाटिक गठिया, - सोरियाटिक आर्थ्रोपैथी, - आर्थ्रोपैथिक सोरायसिस, - सूजन आंत्र रोग से जुड़ा स्पोंडिलोआर्थराइटिस, - प्रतिक्रियाशील गठिया, - क्रोनिक यूरोजेनिक गठिया, - रेइटर रोग। प्रस्तुत शर्तों पर EXPA सदस्यों का सहमत निर्णय नीचे दिया गया है। स्पोंडिलोआर्थराइटिस (एम46.8) रीढ़, जोड़ों, एन्थेसिस की पुरानी सूजन संबंधी बीमारियों का एक समूह है, जो सामान्य नैदानिक, रेडियोलॉजिकल/एमआरआई (चुंबकीय अनुनाद इमेजिंग द्वारा पता लगाया गया) और आनुवंशिक विशेषताओं द्वारा विशेषता है। आम हैं नैदानिक सुविधाओं: सूजन संबंधी पीठ दर्द; सिनोवाइटिस (असममित, जोड़ों को प्रमुख क्षति के साथ निचले अंग); डैक्टिलाइटिस; कण्डरा, संयुक्त कैप्सूल, हड्डी से स्नायुबंधन के जुड़ाव के स्थानों में दर्द (एंथेसिस); त्वचा के घाव (सोरायसिस); आँख की क्षति (यूवाइटिस); दीर्घकालिक सूजन संबंधी रोगआंतें (आईबीडी) - क्रोहन रोग या अल्सरेटिव कोलाइटिस। सामान्य रेडियोलॉजिकल और एमआरआई विशेषताएं: रेडियोग्राफी के अनुसार सैक्रोइलाइटिस (पी. बेनेट द्वारा स्पष्टीकरण के साथ केलग्रेन के अनुसार) या एमआरआई: महत्वपूर्ण अस्थि मज्जा शोफ (ओस्टाइटिस) के साथ सैक्रोइलियक जोड़ों (एसआईजे) में सक्रिय सूजन परिवर्तन, स्पा में सैक्रोइलाइटिस की विशेषता (सिफारिशें) इंटरनेशनल का काम करने वाला समहूएंकिलॉज़िंग स्पॉन्डिलाइटिस - एएसएएस), प्रसार के अध्ययन के लिए हड्डी का ऊतकजोड़ों और एन्थेसिस के क्षेत्र में। सामान्य आनुवंशिक विशेषताएं: विभिन्न जीनों के साथ जुड़ाव में वृद्धि, जिनमें से सबसे आम HLA-B27 है; प्रथम या द्वितीय श्रेणी के रिश्तेदारों में निम्नलिखित में से किसी भी बीमारी की उपस्थिति: - एंकिलॉज़िंग स्पॉन्डिलाइटिस (एएस); - सोरायसिस (त्वचा विशेषज्ञ द्वारा पुष्टि); - यूवाइटिस (नेत्र रोग विशेषज्ञ द्वारा पुष्टि); - क्रोनिक आईबीडी (प्रलेखित); - एसपीए. एंकिलॉज़िंग स्पॉन्डिलाइटिस (एम45.0) एसपीए समूह की एक पुरानी सूजन वाली बीमारी है, जो एसआईजे और/या रीढ़ की हड्डी को अनिवार्य क्षति पहुंचाती है, जिसके परिणामस्वरूप एंकिलोसिस हो सकता है, जिसमें पैथोलॉजिकल प्रक्रिया में एंटेसिस और परिधीय जोड़ों की लगातार भागीदारी होती है। टिप्पणी: एएस के निदान के लिए रेडियोग्राफिक रूप से पाए गए एसआईजे घाव अनिवार्य हैं।
सोरियाटिक गठिया (एल40.5; एम07.0–07.3; एम09.0) एसपीए समूह की एक पुरानी सूजन वाली बीमारी है, जो सोरायसिस से जुड़े जोड़ों, रीढ़, एन्थेसिस को नुकसान पहुंचाती है। टिप्पणी: "सोरायसिस से संबद्ध" का अर्थ है कि परीक्षण के समय रोगी को त्वचा विशेषज्ञ द्वारा निदान किए गए सोरायसिस का इतिहास है, जिसमें नाखून, और/या रक्त संबंधियों में सोरायसिस की उपस्थिति शामिल है। सूजन आंत्र रोग (एम07.4; एम07.5) से जुड़ा स्पोंडिलोआर्थराइटिस एसपीए समूह की एक पुरानी सूजन वाली बीमारी है, जो क्रोहन रोग या अल्सरेटिव कोलाइटिस से जुड़े जोड़ों, रीढ़ और एन्थेसिस को नुकसान पहुंचाती है। टिप्पणी: क्रोहन रोग या अल्सरेटिव कोलाइटिस के निदान का दस्तावेजीकरण किया जाना चाहिए। प्रतिक्रियाशील गठिया (एम02.1; एम02.3; एम02.8; एम02.9) जोड़ों, एंथेसिस, रीढ़ की एक सूजन संबंधी गैर-प्यूरुलेंट बीमारी है, जो कालानुक्रमिक रूप से तीव्र मूत्रजननांगी या आंतों के संक्रमण से जुड़ी होती है। संक्रमण के साथ कालानुक्रमिक संबंध: मूत्रजननांगी या आंतों के संक्रमण की नैदानिक अभिव्यक्तियों के 1-6 सप्ताह बाद गठिया का विकास। प्रतिक्रियाशील गठिया के ट्रिगर संक्रामक कारकों पर विचार किया जाना चाहिए: क्लैमाइडिया ट्रैकोमैटिस, यर्सिनिया एंटरोकोलिटिका, साल्मोनेला एंटरिटिडिस, कैम्पिलोबैक्टर जेजुनी, शिगेला फ्लेक्सनेरी।
सैक्रोइलाइटिस सैक्रोइलियक जोड़ के क्षेत्र में एक सूजन प्रक्रिया है। यह एक स्वतंत्र बीमारी या अन्य संक्रामक या ऑटोइम्यून बीमारियों का लक्षण हो सकता है। आमतौर पर सैक्रोइलाइटिस एक तरफ विकसित होता है। द्विपक्षीय सैक्रोइलाइटिस ब्रुसेलोसिस (कम अक्सर तपेदिक के साथ) के साथ देखा जा सकता है और यह एंकिलॉज़िंग स्पॉन्डिलाइटिस का एक निरंतर लक्षण है। उपचार योजना और रोग का निदान सैक्रोइलाइटिस के रूप और कारणों पर निर्भर करता है।
सैक्रोइलियक जोड़ एक कम चलने वाला जोड़ है जिसके माध्यम से श्रोणि त्रिकास्थि की पार्श्व सतहों पर स्थित ऑरिक्यूलर जोड़ों का उपयोग करके रीढ़ से जुड़ा होता है। जोड़ सबसे मजबूत स्नायुबंधन द्वारा अपनी जगह पर बना रहता है मानव शरीर- इंटरोससियस सैक्रोलम्बर लिगामेंट्स, छोटे चौड़े बंडल जो एक तरफ त्रिकास्थि से और दूसरी तरफ इलियाक ट्यूबरोसिटी से जुड़े होते हैं।
त्रिकास्थि नीचे से रीढ़ की हड्डी का दूसरा भाग है (इसके नीचे टेलबोन है)। बच्चों में, त्रिक कशेरुक एक दूसरे से अलग स्थित होते हैं। फिर, 18-25 वर्ष की आयु में, ये कशेरुकाएँ आपस में जुड़कर एक विशाल हड्डी का निर्माण करती हैं। जन्मजात विकास संबंधी विसंगतियों (स्पाइना बिफिडा) के साथ, संलयन अधूरा हो सकता है।
निरर्थक (प्यूरुलेंट) सैक्रोइलाइटिस।
सैक्रोइलाइटिस का कारण प्युलुलेंट फोकस का टूटना, ऑस्टियोमाइलाइटिस या जोड़ का सीधा संक्रमण हो सकता है। खुली चोट. पुरुलेंट सैक्रोइलाइटिस आमतौर पर एकतरफा होता है। सैक्रोइलाइटिस की शुरुआत तीव्र होती है, ठंड लगने के साथ तीव्र गति देखी जाती है, शरीर के तापमान में उल्लेखनीय वृद्धि होती है और प्रभावित हिस्से में पेट के निचले हिस्से और पीठ में तेज दर्द होता है। सैक्रोइलाइटिस से पीड़ित रोगी की हालत जल्दी खराब हो जाती है और गंभीर नशा विकसित हो जाता है।दर्द के कारण, सैक्रोइलाइटिस वाला रोगी एक मजबूर स्थिति लेता है, अपने पैरों को कूल्हे पर झुकाता है घुटने के जोड़. पैल्पेशन से सैक्रोइलियक जोड़ के क्षेत्र में तेज दर्द का पता चलता है। दर्द प्रभावित हिस्से पर पैर के विस्तार और इलियाक हड्डियों के पंखों पर दबाव के साथ तेज हो जाता है। प्युलुलेंट सैक्रोइलाइटिस के लिए रक्त परीक्षण में, ईएसआर में वृद्धि और स्पष्ट ल्यूकोसाइटोसिस निर्धारित किया जाता है।
प्रारंभिक अवस्था में हल्के स्थानीय नैदानिक अभिव्यक्तियों के साथ, सैक्रोइलाइटिस को कभी-कभी एक तीव्र संक्रामक रोग (विशेषकर बच्चों में) समझ लिया जाता है। बहुत स्पष्ट रेडियोलॉजिकल चित्र नहीं होने या रेडियोग्राफ़ पर स्पष्ट परिवर्तनों के देर से प्रकट होने के कारण सैक्रोइलाइटिस का निदान करना भी मुश्किल हो सकता है। सैक्रोइलाइटिस के साथ एक एक्स-रे से संयुक्त स्थान के चौड़ीकरण के साथ-साथ इलियम और त्रिकास्थि के जोड़दार भागों के क्षेत्र में मध्यम ऑस्टियोपोरोसिस का पता चल सकता है।
संयुक्त गुहा में जमा होने वाला मवाद पड़ोसी अंगों और ऊतकों में टूट सकता है, जिससे शुद्ध धारियाँ बन सकती हैं। यदि श्रोणि गुहा में रिसाव होता है, तो मलाशय की जांच से उतार-चढ़ाव के क्षेत्र के साथ एक लोचदार, दर्दनाक गठन का पता चलता है। जब ग्लूटियल क्षेत्र में जकड़न बन जाती है, तो नितंब क्षेत्र में सूजन और दर्द होता है। यदि मवाद रीढ़ की हड्डी की नलिका में प्रवेश कर जाता है, तो रीढ़ की झिल्लियों और रीढ़ की हड्डी को नुकसान हो सकता है।
प्युलुलेंट सैक्रोइलाइटिस का उपचार शल्य चिकित्सा विभाग में किया जाता है। प्रारंभिक चरण में, एंटीबायोटिक्स निर्धारित की जाती हैं और विषहरण चिकित्सा की जाती है। सैक्रोइलाइटिस के दौरान प्यूरुलेंट फोकस का बनना संयुक्त उच्छेदन के लिए एक संकेत है।
तपेदिक में सैक्रोइलाइटिस।
तपेदिक में सैक्रोइलाइटिस बहुत कम ही देखा जाता है, एक नियम के रूप में, यह सूक्ष्म रूप से या कालानुक्रमिक रूप से होता है। संक्रमण आमतौर पर प्राथमिक स्थल से फैलता है, जो या तो त्रिकास्थि में या इलियम की कलात्मक सतहों के क्षेत्र में होता है। घाव एकतरफा या द्विपक्षीय हो सकता है।सैक्रोइलाइटिस के मरीज़ पेल्विक क्षेत्र के साथ-साथ कटिस्नायुशूल तंत्रिका के साथ अस्पष्ट स्थानीयकरण के दर्द की शिकायत करते हैं। बच्चों को घुटनों में दर्द का अनुभव हो सकता है कूल्हों का जोड़. कठोरता देखी जाती है, क्योंकि सैक्रोइलाइटिस के रोगी चलते समय प्रभावित क्षेत्र को अलग रखने की कोशिश करते हैं। कुछ मामलों में, स्कोलियोसिस और कम लम्बर लॉर्डोसिस के रूप में माध्यमिक विकृति संभव है। पैल्पेशन से मध्यम दर्द का पता चलता है। ट्यूबरकुलस सैक्रोइलाइटिस के साथ स्थानीय तापमान बढ़ जाता है। कुछ समय बाद, सूजन वाली जगह पर नरम ऊतकों की घुसपैठ हो जाती है।
¾ मामलों में, तपेदिक सैक्रोइलाइटिस जांघ क्षेत्र में लीकी फोड़े के गठन से जटिल होता है। इसके अलावा, लगभग आधे रिसाव फिस्टुला के गठन के साथ होते हैं। सैक्रोइलाइटिस के साथ एक एक्स-रे से इलियम या त्रिकास्थि के क्षेत्र में स्पष्ट विनाश का पता चलता है। सिक्वेस्ट्रा प्रभावित हड्डी के एक तिहाई या अधिक हिस्से पर कब्जा कर सकता है। जोड़ की आकृति धुंधली हो गई है, किनारे क्षत-विक्षत हो गए हैं। कुछ मामलों में, संयुक्त स्थान का आंशिक या पूर्ण रूप से गायब होना देखा जाता है।
सैक्रोइलाइटिस का उपचार तपेदिक विभाग में किया जाता है। स्थिरीकरण किया जाता है और विशिष्ट रूढ़िवादी चिकित्सा निर्धारित की जाती है। ट्यूबरकुलस सैक्रोइलाइटिस के कुछ मामलों में, इसका संकेत दिया गया है शल्य चिकित्सा- सैक्रोइलियक जोड़ का उच्छेदन।
सिफलिस के साथ सैक्रोइलाइटिस।
माध्यमिक सिफलिस में, सैक्रोइलाइटिस शायद ही कभी विकसित होता है और आमतौर पर आर्थ्राल्जिया के रूप में होता है, जो विशिष्ट एंटीबायोटिक चिकित्सा के प्रभाव में जल्दी ठीक हो जाता है। तृतीयक सिफलिस के साथ, गमस सैक्रोइलाइटिस को सिनोवाइटिस या ऑस्टियोआर्थराइटिस के रूप में देखा जा सकता है। हल्का दर्द (मुख्य रूप से रात में) और कुछ कठोरता इस तथ्य के कारण नोट की जाती है कि रोगी प्रभावित क्षेत्र को छोड़ देता है।सिनोवाइटिस के साथ, एक्स-रे पर परिवर्तन का पता नहीं चलता है। ऑस्टियोआर्थराइटिस के साथ, एक्स-रे तस्वीर काफी भिन्न हो सकती है - मामूली बदलाव से लेकर आर्टिकुलर सतहों के आंशिक या पूर्ण विनाश तक। डर्मेटोवेनेरोलॉजिकल विभाग की स्थितियों में सैक्रोइलाइटिस का उपचार विशिष्ट है। यह ध्यान दिया जाना चाहिए कि वर्तमान में तृतीयक सिफलिस बहुत दुर्लभ है, इसलिए इस सैक्रोइलाइटिस को कम आम के रूप में वर्गीकृत किया गया है।
ब्रुसेलोसिस में सैक्रोइलाइटिस।
आमतौर पर, ब्रुसेलोसिस में जोड़ों की क्षति क्षणिक होती है और अस्थिर आर्थ्राल्जिया के रूप में होती है। हालाँकि, कुछ मामलों में, लगातार, दीर्घकालिक, इलाज करने में मुश्किल सूजन सिनोवाइटिस, पैराआर्थराइटिस, गठिया या ऑस्टियोआर्थराइटिस के रूप में होती है। इस मामले में, सैक्रोइलाइटिस अक्सर देखा जाता है (संयुक्त घावों की कुल संख्या का 42%)।ब्रुसेलोसिस के साथ सैक्रोइलाइटिस एकतरफा या द्विपक्षीय हो सकता है। सैक्रोइलाइटिस से पीड़ित रोगी सैक्रोइलियक क्षेत्र में दर्द की शिकायत करता है, जो हिलने-डुलने, विशेषकर रीढ़ की हड्डी के विस्तार और लचीलेपन के साथ तेज हो जाता है। कठोरता और कठोरता नोट की जाती है। एक सकारात्मक लासेग लक्षण (तनाव लक्षण) का पता चला है - उस समय जांघ के पीछे दर्द की उपस्थिति या तीव्रता जब रोगी सीधा पैर उठाता है। गंभीर नैदानिक लक्षणों की उपस्थिति में भी, ब्रुसेलोसिस सैक्रोइलाइटिस के साथ रेडियोग्राफ़ पर कोई परिवर्तन नहीं होता है।
सैक्रोइलाइटिस का उपचार आमतौर पर रूढ़िवादी होता है। कई एंटीबायोटिक दवाओं का उपयोग करके विशिष्ट चिकित्सा की जाती है, टीका चिकित्सा विरोधी भड़काऊ और रोगसूचक दवाओं के संयोजन में निर्धारित की जाती है। सबस्यूट और क्रॉनिक सैक्रोइलाइटिस के लिए, फिजियोथेरेपी और स्पा उपचार.
एसेप्टिक (संक्रामक-एलर्जी) सैक्रोइलाइटिस।
एसेप्टिक सैक्रोइलाइटिस कई आमवाती रोगों में देखा जा सकता है, जिनमें सोरियाटिक गठिया और रेइटर रोग शामिल हैं। एंकिलॉज़िंग स्पॉन्डिलाइटिस में द्विपक्षीय सैक्रोइलाइटिस का विशेष नैदानिक महत्व है, क्योंकि इस मामले में दोनों सैक्रोइलियक जोड़ों में रेडियोलॉजिकल परिवर्तन प्रारंभिक चरणों में पाए जाते हैं - कशेरुकाओं के बीच संलयन के गठन से पहले भी। ऐसे मामलों में सैक्रोइलाइटिस की विशेषता वाली एक्स-रे तस्वीर शीघ्र निदान सुनिश्चित करती है और इसके लिए सबसे अनुकूल अवधि में उपचार शुरू करने की अनुमति देती है।सैक्रोइलाइटिस के पहले चरण में, एक रेडियोग्राफ़ से मध्यम सबचॉन्ड्रल स्केलेरोसिस और संयुक्त स्थान के चौड़ीकरण का पता चलता है। जोड़ों की आकृति अस्पष्ट है। सैक्रोइलाइटिस के दूसरे चरण में, सबकोन्ड्रोसिस स्पष्ट हो जाता है, संयुक्त स्थान संकीर्ण हो जाता है, और एकल क्षरण का पता लगाया जाता है। तीसरे पर, सैक्रोइलियक जोड़ों का आंशिक एंकिलोसिस बनता है, और चौथे पर, पूर्ण एंकिलोसिस बनता है।
नैदानिक अभिव्यक्तियाँ sacroiliitis मंद हैं। एंकिलॉज़िंग स्पॉन्डिलाइटिस में सैक्रोइलाइटिस के साथ नितंबों में हल्का या मध्यम दर्द होता है, जो जांघ तक फैलता है। आराम करने पर दर्द तेज हो जाता है और हिलने-डुलने पर दर्द कम हो जाता है। मरीज़ सुबह की कठोरता की रिपोर्ट करते हैं जो व्यायाम के बाद गायब हो जाती है।
यदि एक्स-रे पर सैक्रोलाइटिस की विशेषता वाले परिवर्तन पाए जाते हैं, तो एक अतिरिक्त परीक्षा की जाती है, जिसमें विशेष कार्यात्मक परीक्षण, रीढ़ की एक्स-रे और प्रयोगशाला अनुसंधान. जब सैक्रोइलाइटिस के निदान की पुष्टि हो जाती है, तो जटिल चिकित्सा निर्धारित की जाती है: गैर-स्टेरायडल विरोधी भड़काऊ दवाएं, भौतिक चिकित्सा, फिजियोथेरेपी, सेनेटोरियम-रिसॉर्ट उपचार।
गैर-संक्रामक प्रकृति का सैक्रोइलाइटिस।
कड़ाई से बोलते हुए, सैक्रोइलियक जोड़ के गैर-संक्रामक घाव सैक्रोइलाइटिस नहीं हैं, क्योंकि ऐसे मामलों में या तो सैक्रोइलियक जोड़ में गठिया संबंधी परिवर्तन या सैक्रोइलियक लिगामेंट की सूजन देखी जाती है। हालाँकि, नैदानिक अभ्यास में इसी तरह के मामलेसैक्रोइलाइटिस का निदान अक्सर किया जाता है अज्ञात एटियलजि».इस तरह के पैथोलॉजिकल परिवर्तन पिछली चोटों, गर्भावस्था, खेल, भारी वस्तुओं को ले जाने या गतिहीन काम के कारण जोड़ों पर लगातार दबाव पड़ने के कारण हो सकते हैं। इस विकृति के विकसित होने का जोखिम खराब मुद्रा (लुम्बोसैक्रल जंक्शन का बढ़ा हुआ कोण), त्रिकास्थि और पांचवें काठ कशेरुका के बीच एक पच्चर के आकार की डिस्क, साथ ही पांचवें काठ कशेरुका के आर्च के गैर-संलयन के साथ बढ़ जाता है।
मरीजों को त्रिक क्षेत्र में पैरॉक्सिस्मल या सहज दर्द की शिकायत होती है, जो आमतौर पर हिलने-डुलने, लंबे समय तक खड़े रहने, बैठने या आगे झुकने से बढ़ जाता है। पीठ के निचले हिस्से, जांघ या नितंब पर संभावित विकिरण। जांच करने पर, प्रभावित क्षेत्र में हल्की से मध्यम कोमलता और कुछ कठोरता का पता चलता है। कुछ मामलों में, बत्तख की चाल विकसित हो जाती है (चलते समय अगल-बगल से हिलना)। फर्गसन का लक्षण पैथोग्नोमोनिक है: रोगी एक कुर्सी पर खड़ा होता है, पहले स्वस्थ और फिर दर्द वाले पैर के साथ, और फिर कुर्सी से उतर जाता है, पहले स्वस्थ और फिर दर्द वाले पैर को नीचे करता है। इस मामले में, सैक्रोइलियक जोड़ के क्षेत्र में दर्द होता है।
आर्थ्रोसिस के साथ, एक्स-रे संयुक्त स्थान की संकीर्णता, ऑस्टियोस्क्लेरोसिस और संयुक्त विकृति को दर्शाता है। जब लिगामेंट में सूजन हो जाती है, तो कोई परिवर्तन नहीं होता है। उपचार का उद्देश्य सूजन और दर्द को खत्म करना है। एनएसएआईडी और फिजियोथेरेप्यूटिक प्रक्रियाएं निर्धारित हैं; गंभीर दर्द के मामले में, नाकाबंदी की जाती है। मरीजों को शारीरिक गतिविधि सीमित करने की सलाह दी जाती है। सैक्रोइलाइटिस से पीड़ित गर्भवती महिलाओं को लुंबोसैक्रल क्षेत्र को राहत देने के लिए विशेष पट्टियाँ पहनने की सलाह दी जाती है।
काठ क्षेत्र में कठोरता, नितंब और त्रिकास्थि में दर्द, कूल्हे क्षेत्र में लम्बागो, प्रभावित जोड़ पर ऊतक की सूजन और लालिमा गंभीर विकृति के लक्षण हैं। सैक्रोइलाइटिस चोट के परिणामस्वरूप संक्रामक, आमवाती रोगों की पृष्ठभूमि के खिलाफ विकसित होता है।
लुंबोसैक्रल क्षेत्र में असुविधा, तीव्र, पैरॉक्सिस्मल दर्द की उपस्थिति एक रुमेटोलॉजिस्ट या वर्टेब्रोलॉजिस्ट की तत्काल यात्रा का संकेत है। पैथोलॉजी के गंभीर चरणों में, रोगी को गंभीर असुविधा का अनुभव होता है और उसे शारीरिक गतिविधि पर प्रतिबंध लगाने की आवश्यकता होती है: रोग जीवन को काफी जटिल बना देता है।
सैक्रोइलाइटिस क्या है

रोग का एक विशिष्ट लक्षण रीढ़ की हड्डी के सैक्रोइलियक जोड़ में सूजन है। रोगी को पीठ के निचले हिस्से में दर्द महसूस होता है, बेचैनी जांघ और नितंब क्षेत्र तक फैल जाती है। सैक्रोइलाइटिस (आईसीडी कोड - 10 - एम46.1) एक स्वतंत्र विकृति विज्ञान के रूप में कार्य करता है या खतरनाक बीमारियों के लक्षणों में से एक है: एंकिलॉज़िंग स्पॉन्डिलाइटिस, ब्रुसेलोसिस।
कारण
लुंबोसैक्रल क्षेत्र में सूजन निम्नलिखित कारकों की पृष्ठभूमि के खिलाफ विकसित होती है:
- कशेरुक संरचनाओं के विकास की जन्मजात विसंगतियाँ;
- स्वप्रतिरक्षी विकृति;
- खनिज चयापचय के साथ समस्याएं;
- रीढ़ और श्रोणि क्षेत्र में चोट;
- लंबे समय तक सैक्रोइलियक जोड़ पर अत्यधिक भार;
- संक्रामक एजेंटों का प्रवेश.
पीठ और रीढ़ की हड्डी के दर्द से राहत पाने के लिए उपयोग के निर्देश जानें।
साइटिका क्या है और इस बीमारी का इलाज कैसे करें? पृष्ठ पर पैथोलॉजी के लिए प्रभावी उपचार विकल्पों का वर्णन किया गया है।
पहले संकेत और लक्षण
नकारात्मक अभिव्यक्तियाँ काफी हद तक सैक्रोइलाइटिस की डिग्री और विकृति विज्ञान के प्रकार पर निर्भर करती हैं। सूजन प्रक्रिया जितनी अधिक सक्रिय होगी, रोग के लक्षण उतने ही अधिक स्पष्ट होंगे। सैक्रोइलाइटिस की गंभीर अवस्था को रोकने के लिए समय रहते त्रिकास्थि और काठ क्षेत्र में असुविधा पर ध्यान देना महत्वपूर्ण है।
मुख्य लक्षण:
- मुख्य लक्षण पीठ के निचले हिस्से में नियमित या पैरॉक्सिस्मल दर्द है, जो त्रिकास्थि, नितंबों, जांघ तक फैलता है;
- द्विपक्षीय सैक्रोइलाइटिस के साथ, त्रिकास्थि पर कोई भी बल दबाने पर असुविधा प्रकट होती है। डॉक्टर भी इस संकेत को तब रिकॉर्ड करते हैं जब दो इलियाक हड्डियों का रोग संबंधी दृष्टिकोण होता है;
- लंबे समय तक चलने के दौरान, झुकने के बाद, स्थिर स्थिति में रहने के बाद अप्रिय अभिव्यक्तियाँ मजबूत हो जाती हैं;
- एकतरफा सैक्रोइलाइटिस के विकास को एक विशिष्ट विवरण द्वारा दर्शाया गया है - सीढ़ियाँ चढ़ते समय स्वस्थ पैर पर वजन का अनैच्छिक बदलाव (बाएँ तरफ के घाव के साथ - दाहिने अंग पर, दाएँ तरफ के घाव के साथ - बाईं ओर);
- श्रोणि के अंतःपेशीय स्थान में कफ के साथ (दमन की पृष्ठभूमि के खिलाफ सूजन फैलती है), सामान्य नशा के लक्षण दिखाई देते हैं: बुखार, स्वास्थ्य में गिरावट, गर्मी, कमजोरी, मतली।
रोग के प्रकार और रूप

सूजन प्रक्रिया के स्थानीयकरण के क्षेत्र के अनुसार वर्गीकरण:
- ऑस्टियोआर्थराइटिस.आर्टिकुलर सतह पर पैथोलॉजिकल परिवर्तन विकसित होते हैं;
- श्लेषक कलाशोथसूजन समस्याग्रस्त जोड़ के सिनोवियम को प्रभावित करती है;
- पैनआर्थराइटिससबसे गंभीर रूप - संपूर्ण जोड़ क्षेत्र प्रभावित होता है।
डॉक्टर तीन प्रकार के सैक्रोइलाइटिस में अंतर करते हैं:
- संक्रामक-एलर्जी या सड़न रोकनेवाला।ऑटोइम्यून पैथोलॉजी की पृष्ठभूमि के खिलाफ, संक्रामक एजेंटों की उपस्थिति के बिना सूजन विकसित होती है;
- गैर संक्रामक।कारण: बिगड़ा हुआ खनिज चयापचय के कारण संयुक्त डिस्ट्रोफी, चोट के परिणामस्वरूप जिसने त्रिकास्थि और काठ क्षेत्र में सूजन को उकसाया;
- विशिष्ट।सैक्रोइलाइटिस खतरनाक रोगजनकों के प्रवेश के बाद गंभीर बीमारियों (ब्रुसेलोसिस, सिफलिस) की पृष्ठभूमि के खिलाफ विकसित होता है।
अन्य विशेषताओं के संयोजन के आधार पर सैक्रोइलाइटिस का वर्गीकरण है:
- सिफलिस के कारण जोड़ों का दर्द;
- चोट के बाद घाव में संक्रामक एजेंटों के प्रवेश के परिणामस्वरूप बाएं तरफा प्युलुलेंट सैक्रोइलाइटिस;
- ब्रुसेलोसिस की पृष्ठभूमि के खिलाफ लंबे पाठ्यक्रम के साथ सिनोवाइटिस या ऑस्टियोआर्थराइटिस। सूजन श्रोणि क्षेत्र के एक और दो किनारों को प्रभावित करती है;
- तपेदिक में विकृति विज्ञान का तीव्र और जीर्ण रूप। काठ और त्रिक क्षेत्र में इस प्रकार की सूजन प्रक्रिया एकतरफा या द्विपक्षीय हो सकती है।
सैक्रोइलाइटिस के चरण:
- पहला।लक्षण हल्के होते हैं, कभी-कभी मरीजों को सोने के बाद पीठ के निचले हिस्से में हल्की सी अकड़न महसूस होती है, और पीठ में तेज दर्द से वे शायद ही कभी परेशान होते हैं। शारीरिक गतिविधि सूजन प्रक्रिया की सक्रियता को भड़काती है। एक महत्वपूर्ण संकेत यह है कि काठ का दर्द एच्लीस टेंडन क्षेत्र तक फैलता है;
- दूसरा।इस स्तर पर, सैक्रोइलियक जोड़ को द्विपक्षीय क्षति विकसित होती है, मरीजों को नितंबों और जांघों में दर्द, पैरॉक्सिस्मल ऐंठन आदि दिखाई देते हैं। काठ का क्षेत्र में एक वक्रता दिखाई देती है, आंदोलनों की कठोरता बनी रहती है;
- तीसरा।यदि अनुपचारित छोड़ दिया जाए, तो इलियाक हड्डियों और त्रिक क्षेत्र का एंकिलोसिस विकसित हो जाता है। नकारात्मक परिवर्तन या और पीठ के निचले हिस्से में दिखाई देते हैं। तंत्रिका जड़ों के संपीड़न की पृष्ठभूमि के खिलाफ, रक्तचाप बढ़ जाता है, दर्दनाक मांसपेशियों में ऐंठन होती है, दम घुटने के दौरे संभव होते हैं और विकसित होते हैं।
निदान

पीठ के निचले हिस्से, जांघ और नितंबों में असुविधा के कारणों का निर्धारण एक वर्टेब्रोलॉजिस्ट, रुमेटोलॉजिस्ट या संक्रामक रोग विशेषज्ञ द्वारा किया जाता है। अक्सर कई डॉक्टरों से परामर्श की आवश्यकता होती है। रोग के प्रकार और चरण को निर्धारित करने के लिए एक संपूर्ण नैदानिक तस्वीर तैयार करना और विशेष परीक्षण करना आवश्यक है।
यदि द्विपक्षीय सैक्रोइलाइटिस का संदेह है, तो यह निर्धारित करना आवश्यक है कि क्या फ़र्प्सन का लक्षण मौजूद है। रोगी एक कुर्सी पर बैठता है और एक पैर नीचे कर लेता है। इस समय, लुंबोसैक्रल क्षेत्र में तीव्र दर्द महसूस होता है। इसके अलावा, यदि रोगी अपना पैर बगल में ले जाता है तो असुविधा बढ़ जाती है। रोग के एकतरफा रूप के साथ, विशेष रूप से प्यूरुलेंट, कफ के विकास के साथ, प्रभावित क्षेत्र लाल हो जाता है, सूज जाता है और छूने पर दर्द महसूस होता है।
विशेषज्ञ को अवश्य लिखना चाहिए:
- काठ और त्रिकास्थि क्षेत्र का एक्स-रे।अध्ययन से पता चलता है कि संयुक्त स्थान के आकार में उल्लेखनीय कमी आई है, और बीमारी के गंभीर मामलों में - स्थान की पूर्ण अनुपस्थिति। एक्स-रे मध्यम प्युलुलेंट सैक्रोइलाइटिस की पहचान करने में मदद करता है;
- रक्त विश्लेषण.सक्रिय सूजन प्रक्रिया के साथ, ल्यूकोसाइट्स का स्तर 2 या 3 गुना बढ़ जाता है; पैथोलॉजी की दूसरी और तीसरी डिग्री के साथ, ईएसआर संकेतक काफी बढ़ जाता है। रोग के संक्रामक रूप में, रक्त परीक्षण एक निश्चित प्रकार के सूक्ष्मजीवों के प्रति एंटीबॉडी की उपस्थिति दिखाता है।
एक नोट पर!इलियोसेक्रल जोड़ क्षेत्र में सूजन प्रक्रिया के कारण की पहचान करना महत्वपूर्ण है। यदि रोगजनक बैक्टीरिया का पता लगाया जाता है, तो किसी विशेष प्रकार के रोगज़नक़ के लिए सबसे शक्तिशाली दवा की पहचान करने के लिए एंटीबायोटिक संवेदनशीलता परीक्षण की आवश्यकता होती है।
प्रभावी उपचार
सैक्रोइलाइटिस के शुरुआती चरण में, कमजोर नकारात्मक लक्षणों की पृष्ठभूमि के खिलाफ वर्टेब्रोलॉजिस्ट के साथ असामयिक संपर्क के कारण मरीज़ शायद ही कभी चिकित्सा शुरू करते हैं। अक्सर, लोग डॉक्टर के कार्यालय में पीठ के निचले हिस्से और त्रिकास्थि में गंभीर दर्द की शिकायत करते हुए दिखाई देते हैं। जांच के बाद, विशेषज्ञ 2-3 डिग्री के एकतरफा या द्विपक्षीय सैक्रोइलाइटिस की पहचान करता है। शरीर में खतरनाक संक्रमणों की उपस्थिति, उदाहरण के लिए, तपेदिक या सिफलिस, रोग के उन्नत मामलों में प्यूरुलेंट द्रव्यमान का संचय रोग के पाठ्यक्रम को जटिल बनाता है।
सबसे पहले, आपको पृष्ठभूमि विकृति को ठीक करने और चोटों के परिणामों को सुचारू करने की आवश्यकता है। साथ ही, रोगी को जीवाणुरोधी यौगिक प्राप्त होते हैं। जैसे ही जोड़ में रोग प्रक्रिया का कारण गायब हो जाता है, सूजन कम हो जाती है। इस अवधि के दौरान, डॉक्टर व्यायाम चिकित्सा, फिजियोथेरेपी और चिकित्सीय मालिश जोड़ते हैं।

दूसरी और तीसरी डिग्री के सैक्रोइलाइटिस के उपचार की मुख्य विधियाँ:
- सिफलिस, ब्रुसेलोसिस, तपेदिक और अन्य संक्रमणों के रोगजनकों का विनाश। रोगी शक्तिशाली एंटीबायोटिक्स सहित दवाओं का एक जटिल समूह लेता है। प्रत्येक प्रकार की संक्रामक विकृति के लिए योजना के अनुसार विशिष्ट उपचार का कोर्स छह महीने या उससे अधिक तक है;
- सैक्रोइलाइटिस की दर्दनाक प्रकृति के मामले में, क्षतिग्रस्त जोड़ को सेट करना और इसे 10 दिनों या उससे अधिक के लिए ठीक करना आवश्यक है;
- दाद के दर्द की प्रकृति के विकास के साथ, डॉक्टर एंटी-रेडिकुलिटिस और एंटी-न्यूरलजिक उपचार विधियों को जोड़ते हैं;
- दर्द की तीव्रता को कम करने के लिए एनएसएआईडी निर्धारित की जाती हैं। रचनाओं का प्रभावित जोड़ पर व्यापक प्रभाव पड़ता है: वे सूजन से राहत देते हैं, दर्द को कम करते हैं;
- प्युलुलेंट सैक्रोइलाइटिस के साथ, एंटीबायोटिक दवाओं की आवश्यकता होती है;
- सोरियाटिक गठिया के कारण संयुक्त क्षति के लिए मोनोक्लोनल एंटीबॉडी और साइटोस्टैटिक्स के नुस्खे की आवश्यकता होती है;
- यदि ऑटोइम्यून बीमारियों की पृष्ठभूमि के खिलाफ लुंबोसैक्रल क्षेत्र को नुकसान होता है, तो डॉक्टर ल्यूपस एरिथेमेटोसस और अन्य विकृति विज्ञान में तीव्रता के जोखिम को कम करने के लिए दवाएं लिखते हैं। थेरेपी रुमेटोलॉजिस्ट द्वारा की जाती है, उपचार केवल रूढ़िवादी होता है;
- किसी समस्या वाले जोड़ में दर्द को तुरंत खत्म करने के लिए, डॉक्टर इलेक्ट्रोपंक्चर की एक विधि, हाइड्रोकार्टिसोन के साथ इलेक्ट्रोफोरेसिस निर्धारित करते हैं। प्रक्रियाएं तब की जा सकती हैं जब पैथोलॉजी गैर-संक्रामक हो या खतरनाक रोगजनकों की गतिविधि को दबा दिए जाने के बाद;
- एक उपयोगी प्रक्रिया - बिशोफ़ाइट को रगड़ना और हीलिंग सी बकथॉर्न तेल का उपयोग करके मालिश करना;
- एनाल्जेसिक प्रभाव वाले मलहम एक अच्छा दर्द निवारक प्रभाव प्रदान करते हैं। सक्रिय सूजन के मामले में, वार्मिंग प्रभाव वाली रचनाओं का उपयोग नहीं किया जाता है; तीव्र प्रक्रिया को रोकने और संक्रामक एजेंटों को खत्म करने के बाद, विभिन्न प्रकार के जैल आदि का उपयोग किया जाता है।
तीव्र अवधि में, रोगी को शारीरिक गतिविधि पूरी तरह या आंशिक रूप से कम करनी चाहिए। गंभीर मामलों में, आपको त्रिकास्थि और पीठ के निचले हिस्से पर भार कम करने के लिए अधिक लेटने, बैठने और कम चलने की आवश्यकता होती है। यदि संकेत हों, तो डॉक्टर आर्थोपेडिक पहनने की सलाह देते हैं। छूट की अवधि के दौरान, सरल शारीरिक व्यायाम उपयोगी होते हैं। सैक्रोइलाइटिस के लिए व्यायाम चिकित्सा परिसर का आधार साँस लेने के व्यायाम और स्ट्रेचिंग है। बेहतरीन विकल्प: एक्वाफिटनेस, पिलेट्स और योग।
पीठ दर्द के इलाज के लिए डाइक्लोफेनाक के उपयोग के निर्देश जानें।
काठ का क्षेत्र में स्पाइनल लॉर्डोसिस के विकास के कारण और वक्रता के उपचार के विकल्प पृष्ठ पर लिखे गए हैं।
पते पर जाएँ और वक्षीय रीढ़ की तीसरी-डिग्री स्कोलियोसिस के लिए उपचार विधियों का चयन देखें।
पुनर्प्राप्ति पूर्वानुमान
चिकित्सा की अवधि और परिणाम रोग के प्रकार और रोग प्रक्रिया के विकास की डिग्री पर निर्भर करता है। पैथोलॉजी की आमवाती प्रकृति के साथ, चिकित्सा दीर्घकालिक (कई वर्षों से अधिक) होती है, छूट की अवधि तेज होने के साथ वैकल्पिक होती है। रोग की ऑटोइम्यून प्रकृति आपको सैक्रोइलियक जोड़ की सूजन के जोखिम को जल्दी और पूरी तरह से खत्म करने की अनुमति नहीं देती है।
क्या विकृति प्रकृति में संक्रामक है? जटिल चिकित्सा की समय पर शुरुआत के साथ, पूर्वानुमान अनुकूल है। पाठ्यक्रम की अवधि पृष्ठभूमि रोग के प्रकार पर निर्भर करती है, उदाहरण के लिए, तपेदिक के लिए, उपचार 6, 9, 12 महीने, एक वर्ष, गंभीर मामलों में - लंबे समय तक चलता है। एक महत्वपूर्ण बारीकियां प्रतिरक्षा प्रणाली की स्थिति है।
रोकथाम के उपाय

- दैनिक शारीरिक शिक्षा कक्षाएं;
- प्रतिरक्षा को मजबूत करना;
- संक्रामक विकृति का समय पर उपचार ताकि रोगजनक जीव जोड़ों में प्रवेश न करें;
- गतिहीन कार्य के दौरान ठहराव के जोखिम को कम करना: समय-समय पर वार्म-अप, शरीर की स्थिति में बदलाव;
- जोड़ों में दर्द होने पर ओवरलोड से इनकार;
- किसी वर्टेब्रोलॉजिस्ट के पास समय पर जाना, उपचार के दौरान अनुशासन।
यदि आपको सैक्रोइलाइटिस या इलियोसैक्रल, ग्लूटल या ऊरु क्षेत्र में दर्द का संदेह है, तो आपको असुविधा का कारण जानने के लिए तुरंत रुमेटोलॉजिस्ट या वर्टेब्रोलॉजिस्ट से संपर्क करना चाहिए। अंतर्निहित बीमारी का उपचार और चोटों के परिणामों को खत्म करने से पुनरावृत्ति की संभावना कम हो जाती है और समस्याग्रस्त जोड़ की स्थिति में सुधार होता है।
वीडियो टीवी शो "लाइव हेल्दी!" का एक अंश है। सैक्रोइलाइटिस का इलाज कैसे करें:
सैक्रोइलाइटिस एक बेहद घातक और खतरनाक बीमारी है, जो सैक्रोइलियक जोड़ की सूजन की विशेषता है। यह विकृति कामकाजी उम्र के युवाओं को प्रभावित करती है। 10-15 वर्षों के बाद, उनमें से 70% जोड़ों में गंभीर अपरिवर्तनीय परिवर्तन का अनुभव करते हैं। इससे जीवन की गुणवत्ता में उल्लेखनीय कमी आती है और काम करने की क्षमता में कमी आती है।
समान नैदानिक लक्षणों के कारण, सैक्रोइलाइटिस को अक्सर लुंबोसैक्रल रीढ़ की अपक्षयी बीमारियों (ओस्टियोचोन्ड्रोसिस, स्पोंडिलोआर्थ्रोसिस, स्पोंडिलोसिस, आदि) के साथ भ्रमित किया जाता है। अधिकांश मरीज़ों में इन बीमारियों के रेडियोलॉजिकल लक्षण प्रदर्शित होते हैं। अधिकांश डॉक्टर वहीं रुकते हैं, निदान करते हैं और मरीज को इलाज के लिए भेजते हैं। परंतु... सैक्रोइलाइटिस अक्सर रीढ़ की अन्य बीमारियों के साथ विकसित होता है। इसके अलग-अलग कारण हो सकते हैं और यह अन्य, अधिक गंभीर प्रणालीगत बीमारियों की उपस्थिति का संकेत दे सकता है।
मंचों पर टिप्पणियों से पता चलता है कि डॉक्टरों को बीमारी का निदान करने में कठिनाई होती है और वे मरीजों को "डोर्साल्जिया" या "वर्टेब्रोजेनिक लुंबोडिया" जैसे अस्पष्ट निदान देते हैं। अक्सर ऐसे मामले भी होते हैं जब डॉक्टर किसी मरीज में ओस्टियोचोन्ड्रोसिस का पता लगाते हैं, लेकिन सैक्रोइलियक जोड़ को कोई नुकसान नहीं होता है। यह सब रोग के प्रारंभिक चरण में सैक्रोइलाइटिस के स्पष्ट रेडियोलॉजिकल संकेतों की अनुपस्थिति के कारण है।
रोगों के अंतर्राष्ट्रीय वर्गीकरण (आईसीडी-10) में, सैक्रोइलाइटिस को कोड एम46.1 दिया गया है। पैथोलॉजी को सूजन संबंधी स्पोंडिलोपैथी के रूप में वर्गीकृत किया गया है - रीढ़ की बीमारियां, जो इसके जोड़ों की प्रगतिशील शिथिलता और गंभीर दर्द के साथ होती हैं। सैक्रोइलाइटिस को मस्कुलोस्केलेटल प्रणाली और संयोजी ऊतक के कुछ रोगों के लक्षण के रूप में अन्य श्रेणियों में शामिल किया गया है। इसका एक उदाहरण ऑस्टियोमाइलाइटिस (एम86.15, एम86.25) या एंकिलॉज़िंग स्पॉन्डिलाइटिस (एम45.8) में सैक्रोइलियक जोड़ को नुकसान है।
अपने विकास में, सैक्रोइलाइटिस कई क्रमिक चरणों से गुजरता है। रेडियोग्राफ़ में परिवर्तन केवल उनमें से अंतिम में दिखाई देते हैं, जब पैथोलॉजी का इलाज करना बेहद मुश्किल होता है। सैक्रोइलाइटिस कई बीमारियों की पृष्ठभूमि में विकसित हो सकता है, जिससे निदान और वर्गीकरण करना मुश्किल हो जाता है।
आइए रोग के कारणों और वर्गीकरण पर नजर डालें।
सैक्रोइलाइटिस के प्रकारों का वर्गीकरण और विवरण
सैक्रोइलियक जोड़ की सूजन एक स्वतंत्र बीमारी हो सकती है या ऑटोइम्यून या संक्रामक रोगों के कारण हो सकती है। सैक्रोइलाइटिस में एकतरफा या द्विपक्षीय स्थानीयकरण, तीव्र, सूक्ष्म या क्रोनिक कोर्स हो सकता है।
| स्थानीयकरण द्वारा | एकतरफा - सूजन प्रक्रिया केवल दाएं या बाएं सैक्रोइलियक जोड़ को प्रभावित करती है |
| द्विपक्षीय - पैथोलॉजिकल परिवर्तन दोनों जोड़ों तक विस्तारित होते हैं। अधिकतर यह रोग एंकिलॉज़िंग स्पॉन्डिलाइटिस और ब्रुसेलोसिस के साथ होता है | |
| सूजन प्रक्रिया की व्यापकता और गतिविधि के अनुसार | सिनोवाइटिस सैक्रोइलाइटिस का सबसे हल्का रूप है। यह सैक्रोइलियक जोड़ की गुहा को अस्तर करने वाली श्लेष झिल्ली की पृथक सूजन की विशेषता है। प्रायः यह प्रकृति में प्रतिक्रियाशील होता है। यदि प्यूरुलेंट एक्सयूडेट संयुक्त गुहा में जमा हो जाता है, तो रोग तीव्र और अत्यंत गंभीर है। |
| ऑस्टियोआर्थराइटिस (विकृत ऑस्टियोआर्थराइटिस) सैक्रोइलियक जोड़ का एक पुराना घाव है, जिसमें जोड़ की लगभग सभी संरचनाएं रोग प्रक्रिया में शामिल होती हैं। आस-पास की हड्डियाँ, मांसपेशियाँ और स्नायुबंधन भी प्रभावित होते हैं। आमतौर पर मस्कुलोस्केलेटल सिस्टम की पुरानी अपक्षयी-डिस्ट्रोफिक या आमवाती बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है | |
| पैनार्थराइटिस (कफ) - तीव्र शुद्ध सूजनइसकी सभी झिल्लियों, स्नायुबंधन और टेंडन के साथ जोड़। सूजन प्रक्रिया निकटवर्ती कोमल ऊतकों और हड्डियों को भी प्रभावित करती है। तीव्र हेमटोजेनस ऑस्टियोमाइलाइटिस के कारण होने वाला सैक्रोइलाइटिस, आमतौर पर पैनार्थराइटिस के रूप में होता है। | |
| कारण पर निर्भर करता है | गैर विशिष्ट संक्रामक - स्टैफिलोकोकस ऑरियस या एपिडर्मल स्टैफिलोकोकस, स्ट्रेप्टोकोकस, एंटरोबैक्टीरियासी या स्यूडोमोनास एरुगिनोसा के जोड़ में प्रवेश के कारण विकसित होता है। आमतौर पर ऑस्टियोमाइलाइटिस की पृष्ठभूमि के खिलाफ विकसित होता है और इसका तीव्र कोर्स होता है |
| विशिष्ट संक्रामक - विशिष्ट रोगजनकों के कारण - ये माइकोबैक्टीरियम ट्यूबरकुलोसिस, ट्रेपोनेमा पैलिडम या ब्रुसेला हैं। इस तरह के सैक्रोइलाइटिस में तपेदिक, सिफिलिटिक, ब्रुसेलोसिस आदि शामिल हैं। ज्यादातर मामलों में, इसका क्रोनिक, धीरे-धीरे बढ़ने वाला कोर्स होता है, हालांकि यह तीव्र रूप से भी हो सकता है | |
| संक्रामक-एलर्जी (सड़न रोकनेवाला, प्रतिक्रियाशील) - आंतों या मूत्रजननांगी संक्रमण की पृष्ठभूमि के खिलाफ विकसित होता है। इस मामले में, संयुक्त गुहा में रोगजनक सूक्ष्मजीवों का पता नहीं लगाया जाता है। सूजन में एक प्रतिक्रियाशील प्रकृति और एक जटिल विकास तंत्र होता है। यह रोग तीव्र या सूक्ष्म रूप से होता है और 4-6 महीनों के बाद ठीक हो जाता है | |
| आमवाती - आमवाती रोगों (व्हिपल रोग, बेहसेट सिंड्रोम, गाउट, एंकिलॉज़िंग स्पॉन्डिलाइटिस) की पृष्ठभूमि के खिलाफ विकसित होता है। इसका दीर्घकालिक, धीरे-धीरे बढ़ने वाला, लेकिन गंभीर कोर्स है। अक्सर जोड़ों में विकृति, गंभीर दर्द और यहां तक कि विकलांगता भी हो जाती है। उपचार केवल विकृति विज्ञान की प्रगति को धीमा कर सकता है और छूट प्राप्त कर सकता है | |
| गैर-संक्रामक - मुख्य रूप से होता है और अन्य बीमारियों से एटियलॉजिकल रूप से जुड़ा नहीं होता है। इसका कारण चोट, भारी शारीरिक गतिविधि, सक्रिय खेल या गतिहीन जीवन शैली है। गैर-संक्रामक प्रकृति का सैक्रोइलाइटिस गर्भवती महिलाओं और प्रसव के दौरान महिलाओं में सैक्रोइलियक जोड़ों पर अत्यधिक भार या प्रसव के दौरान उनके आघात के कारण विकसित होता है। | |
| प्रवाह के साथ | तीव्र प्युलुलेंट - अचानक शुरू होता है, तेजी से विकास और तेजी से होता है। ऑस्टियोमाइलाइटिस की पृष्ठभूमि पर या गंभीर चोटों के बाद होता है। बहुत खतरनाक है क्योंकि इससे गंभीर जटिलताएँ हो सकती हैं और रीढ़ की हड्डी में संक्रमण फैल सकता है। तत्काल उपचार की आवश्यकता है. मरीज को सर्जरी की जरूरत है |
| सबस्यूट - एक विशिष्ट संक्रामक या प्रतिक्रियाशील प्रकृति हो सकती है। यह काफी गंभीर दर्द और चलने में कठिनाई के रूप में प्रकट होता है। यह संयुक्त गुहा में मवाद के संचय के साथ नहीं है। आमतौर पर उपचार पर अच्छी प्रतिक्रिया होती है और 6 महीने के भीतर पूरी तरह ठीक हो जाता है | |
| क्रॉनिक - इसका कोर्स लंबा होता है और शुरू में बहुत खराब लक्षण होते हैं। समय के साथ, पीठ के निचले हिस्से और टेलबोन में दर्द अधिक से अधिक बार प्रकट होता है और रोगी को अधिक से अधिक परेशानी का कारण बनता है। क्रोनिक सैक्रोइलाइटिस आमतौर पर ऑटोइम्यून विकारों या दीर्घकालिक संक्रामक रोगों वाले लोगों में विकसित होता है |
सिंगल और डबल पक्षीय
ज्यादातर मामलों में, सैक्रोइलियक जोड़ की सूजन एकतरफा होती है। जब पैथोलॉजिकल प्रक्रिया दाईं ओर स्थानीयकृत होती है, तो हम दाईं ओर के बारे में बात कर रहे हैं, बाईं ओर - बाईं ओर के सैक्रोइलाइटिस के बारे में।
2-पक्षीय सैक्रोइलाइटिस - यह क्या है और यह खतरनाक क्यों है? इस रोग की विशेषता सूजन प्रक्रिया में दोनों सैक्रोइलियक जोड़ों की एक साथ भागीदारी है। यह विकृति अक्सर एंकिलॉज़िंग स्पॉन्डिलाइटिस का संकेत होती है, जिसका कोर्स गंभीर होता है और प्रारंभिक विकलांगता की ओर ले जाता है।

द्विपक्षीय सैक्रोइलाइटिस की गतिविधि की डिग्री:
- पहली डिग्री - न्यूनतम। व्यक्ति सुबह के समय पीठ के निचले हिस्से में मध्यम दर्द और हल्की जकड़न से परेशान रहता है। इंटरवर्टेब्रल जोड़ों को सहवर्ती क्षति के साथ, पीठ के निचले हिस्से को मोड़ने और फैलाने में कठिनाई हो सकती है।
- ग्रेड 2 - मध्यम. रोगी लुंबोसैक्रल क्षेत्र में लगातार दर्द की शिकायत करता है। पूरे दिन कठोरता और बेचैनी बनी रहती है। यह बीमारी व्यक्ति को सामान्य जीवनशैली जीने से रोकती है।
- तीसरी डिग्री - उच्चारित। रोगी को पीठ में गंभीर दर्द और गतिशीलता की गंभीर कमी का सामना करना पड़ता है। सैक्रोइलियक जोड़ों के क्षेत्र में, वह एंकिलोसिस विकसित करता है - एक दूसरे के साथ हड्डियों का पूर्ण संलयन। रोग प्रक्रिया में रीढ़ और अन्य जोड़ शामिल होते हैं।
रोग के प्रारंभिक चरण में, रेडियोलॉजिकल संकेत या तो अनुपस्थित होते हैं या व्यावहारिक रूप से अदृश्य होते हैं। ऑस्टियोस्क्लेरोसिस का फॉसी, इंटरआर्टिकुलर रिक्त स्थान का संकुचन और एंकिलोसिस के लक्षण केवल सैक्रोइलाइटिस के ग्रेड 2 और 3 में दिखाई देते हैं। एमआरआई का उपयोग करके इस बीमारी का शुरुआत में ही निदान किया जा सकता है। सैक्रोइलाइटिस के अधिकांश मरीज़ केवल बीमारी के चरण 2 में ही डॉक्टर के पास जाते हैं, जब दर्द असुविधा पैदा करने लगता है।
संक्रामक निरर्थक
अक्सर यह तीव्र हेमटोजेनस ऑस्टियोमाइलाइटिस में रक्तप्रवाह के माध्यम से संक्रमण के परिणामस्वरूप विकसित होता है। रोगजनक सूक्ष्मजीव संक्रमण के निकटवर्ती केंद्र से भी जोड़ में प्रवेश कर सकते हैं। पैथोलॉजी मर्मज्ञ घावों और सर्जिकल हस्तक्षेप के कारण होती है।
तीव्र प्युलुलेंट सैक्रोइलाइटिस के लक्षण लक्षण:
- त्रिकास्थि में गंभीर दर्द, हिलने-डुलने से बढ़ जाना;
- रोगी की मजबूर स्थिति - वह "भ्रूण की स्थिति" लेता है;
- तापमान में 39-40 डिग्री तक तेज वृद्धि;
- सामान्य कमजोरी, ठंड लगना, सिरदर्द और नशे के अन्य लक्षण।
एक सामान्य रक्त परीक्षण से रोगी में ईएसआर और ल्यूकोसाइटोसिस में वृद्धि का पता चलता है। सबसे पहले, रेडियोग्राफ़ पर कोई परिवर्तन दिखाई नहीं देता है, लेकिन बाद में संयुक्त स्थान का विस्तार ध्यान देने योग्य हो जाता है, जो जोड़ की श्लेष गुहा में मवाद के संचय के कारण होता है। संक्रमण बाद में आस-पास के अंगों और ऊतकों में फैल जाता है। प्युलुलेंट सैक्रोइलाइटिस वाले रोगी को तत्काल सर्जिकल हस्तक्षेप और एंटीबायोटिक चिकित्सा के एक कोर्स की आवश्यकता होती है।
यक्ष्मा
सैक्रोइलियक जोड़ माइकोबैक्टीरियम ट्यूबरकुलोसिस के लिए "पसंदीदा" स्थानों में से एक है। आंकड़ों के अनुसार, रोग के ऑस्टियोआर्टिकुलर रूप वाले 40% रोगियों में सैक्रोइलाइटिस का पता लगाया जाता है। महिलाएं पुरुषों की तुलना में 2 गुना अधिक बार बीमार पड़ती हैं। सूजन का एकतरफा स्थानीयकरण होता है।
पैथोलॉजी के लक्षण:
- इलियोसैक्रल जंक्शन के प्रक्षेपण स्थल पर स्थानीय दर्द, सूजन और त्वचा की लालिमा;
- नितंब, त्रिकास्थि और जांघ के पिछले हिस्से में दर्द, जो हिलने-डुलने पर तेज हो जाता है;
- स्वस्थ दिशा में वक्रता के साथ स्कोलियोसिस, कठिनाइयों और पलटा मांसपेशी संकुचन के कारण पीठ के निचले हिस्से में कठोरता की भावना;
- शरीर के तापमान में 39-40 डिग्री तक लगातार वृद्धि, सामान्य रक्त परीक्षण में सूजन प्रक्रिया के संकेत।

ट्यूबरकुलस सैक्रोइलाइटिस के रेडियोलॉजिकल लक्षण तब प्रकट होते हैं जब इलियोसेक्रल जोड़ बनाने वाली हड्डियां नष्ट हो जाती हैं। प्रारंभ में, ज़ब्ती के साथ विनाश के फॉसी इलियम या त्रिकास्थि पर दिखाई देते हैं। समय के साथ, रोग प्रक्रिया पूरे जोड़ में फैल जाती है। इसकी आकृति धुंधली हो जाती है, जिससे संयुक्त स्थान आंशिक या यहां तक कि पूरी तरह से गायब हो जाता है।
सिफिलिटिक
दुर्लभ मामलों में, सैक्रोइलाइटिस माध्यमिक सिफलिस के साथ विकसित हो सकता है। यह आर्थ्राल्जिया के रूप में होता है - जोड़ों का दर्द जो पर्याप्त एंटीबायोटिक चिकित्सा के बाद जल्दी ही गायब हो जाता है। अधिक बार, इलियोसेक्रल जोड़ की सूजन तृतीयक सिफलिस के साथ होती है। इस तरह का सैक्रोइलाइटिस आमतौर पर सिनोवाइटिस या ऑस्टियोआर्थराइटिस के रूप में होता है।
अधिक जानकारी

सिफिलिटिक गम, घने गोल आकार की संरचनाएं, जोड़ की हड्डी या कार्टिलाजिनस संरचनाओं में बन सकती हैं। एक्स-रे परीक्षा केवल इलियोसेक्रल जोड़ की हड्डियों में महत्वपूर्ण विनाशकारी परिवर्तनों के मामले में जानकारीपूर्ण होती है।
ब्रूसिलोसिस
ब्रुसेलोसिस के रोगियों में, सैक्रोइलाइटिस अक्सर विकसित होता है। आर्थ्राल्जिया के 42% रोगियों में इलियोसेक्रल जोड़ प्रभावित होता है। यह रोग अस्थिर प्रकृति के आवधिक दर्द की विशेषता है। एक दिन आपके कंधे में चोट लग सकती है, दूसरे दिन आपके घुटने में, तीसरे दिन आपकी पीठ के निचले हिस्से में। उसी समय, रोगी में अन्य अंगों को नुकसान होने के लक्षण विकसित होते हैं: हृदय, फेफड़े, यकृत और जननांग प्रणाली।
बहुत कम बार, रोगियों में गठिया, पेरीआर्थराइटिस, सिनोवाइटिस या ऑस्टियोआर्थराइटिस के रूप में सैक्रोइलाइटिस विकसित होता है। पैथोलॉजिकल प्रक्रिया में एक या दोनों जोड़ एक साथ शामिल हो सकते हैं। पैथोलॉजी के विशिष्ट लक्षणों की कमी के कारण रेडियोग्राफ़ का उपयोग करके ब्रुसेलोसिस सैक्रोइलाइटिस का निदान करना असंभव है।
प्सोरिअटिक
सोरायसिस के 50-60% रोगियों में सोरियाटिक सैक्रोइलाइटिस पाया जाता है। पैथोलॉजी में स्पष्ट एक्स-रे तस्वीर होती है और इससे निदान में कठिनाई नहीं होती है। यह रोग स्पर्शोन्मुख है और इससे व्यक्ति को कोई असुविधा नहीं होती है। केवल 5% लोगों में एंकिलॉज़िंग स्पॉन्डिलाइटिस जैसी नैदानिक और रेडियोलॉजिकल तस्वीर विकसित होती है।

सोरायसिस के 70% से अधिक रोगी विभिन्न स्थानीयकरणों के गठिया से पीड़ित हैं। उनके पास एक स्पष्ट नैदानिक पाठ्यक्रम है और जोड़ों के सामान्य कामकाज में व्यवधान पैदा करता है। अधिकतर, रोगियों को ओलिगोआर्थराइटिस का अनुभव होता है। टखने, घुटने, कूल्हे या अन्य बड़े जोड़ प्रभावित हो सकते हैं।
5-10% लोगों में हाथ के छोटे इंटरफैन्जियल जोड़ों का पॉलीआर्थराइटिस विकसित हो जाता है। रोग का नैदानिक पाठ्यक्रम रुमेटीइड गठिया जैसा दिखता है।
एंटरोपैथिक
क्रोनिक ऑटोइम्यून आंत्र रोगों वाले लगभग 50% रोगियों में इलियोसेक्रल जोड़ की सूजन विकसित होती है। सैक्रोइलाइटिस क्रोहन रोग और अल्सरेटिव कोलाइटिस वाले लोगों में होता है। 90% मामलों में, पैथोलॉजी स्पर्शोन्मुख है।

सूजन प्रक्रिया की गंभीरता और जोड़ में अपक्षयी परिवर्तन किसी भी तरह से आंतों की विकृति की गंभीरता पर निर्भर नहीं करते हैं। और अल्सरेटिव कोलाइटिस और क्रोहन रोग के लिए विशिष्ट उपचार सैक्रोइलाइटिस के पाठ्यक्रम को प्रभावित नहीं करता है।
10% मामलों में, एंटरोपैथिक सैक्रोइलाइटिस एंकिलॉज़िंग स्पॉन्डिलाइटिस का प्रारंभिक लक्षण है। आंतों की विकृति के साथ एंकिलॉज़िंग स्पॉन्डिलाइटिस का नैदानिक पाठ्यक्रम रोग की अज्ञातहेतुक (अनिर्दिष्ट) प्रकृति से भिन्न नहीं होता है।
रेइटर सिंड्रोम में सैक्रोइटाइटिस
रेइटर सिंड्रोम जननांग प्रणाली, जोड़ों और आंखों की क्षति का एक संयोजन है। यह रोग क्लैमाइडियल संक्रमण के परिणामस्वरूप विकसित होता है। कम आम रोगजनक माइकोप्लाज्मा और यूरियाप्लाज्मा हैं। यह रोग आंतों में संक्रमण (एंटरोकोलाइटिस, शिगेलोसिस, साल्मोनेलोसिस) के बाद भी विकसित हो सकता है।

रेइटर सिंड्रोम के क्लासिक लक्षण:
- पिछले मूत्रजननांगी या आंतों के संक्रमण से संबंध;
- बीमार की कम उम्र;
- जननांग पथ की सूजन के लक्षण;
- सूजन संबंधी नेत्र क्षति (इरिडोसाइक्लाइटिस, नेत्रश्लेष्मलाशोथ);
- रोगी में आर्टिकुलर सिंड्रोम की उपस्थिति (मोनो-, ऑलिगो- या पॉलीआर्थराइटिस)।
रेइटर सिंड्रोम वाले 30-50% रोगियों में सैक्रोइलाइटिस पाया जाता है। सूजन आमतौर पर प्रतिक्रियाशील प्रकृति और एकतरफा स्थानीयकरण की होती है। इसी समय, रोगियों में अन्य जोड़ प्रभावित हो सकते हैं, प्लांटर फैसीसाइटिस, एड़ी बर्साइटिस, कशेरुक या पैल्विक हड्डियों का पेरीओस्टाइटिस विकसित हो सकता है।
एंकिलॉज़िंग स्पॉन्डिलाइटिस में सैक्रोइलाइटिस
प्युलुलेंट संक्रामक, प्रतिक्रियाशील, तपेदिक और ऑटोइम्यून सैक्रोइलाइटिस के विपरीत, इसका हमेशा एक द्विपक्षीय स्थानीयकरण होता है। प्रारंभिक चरण में यह व्यावहारिक रूप से स्पर्शोन्मुख है। जोड़ों के धीरे-धीरे नष्ट होने के कारण तीव्र दर्द और रीढ़ की हड्डी की गतिशीलता में कमी बाद की अवधि में होती है।

एंकिलॉज़िंग सैक्रोइलाइटिस एंकिलॉज़िंग स्पॉन्डिलाइटिस के लक्षणों में से एक है। कई रोगियों में, इंटरवर्टेब्रल और परिधीय जोड़ प्रभावित होते हैं। इरिडोसाइक्लाइटिस या इरिटिस का विकास - नेत्रगोलक की परितारिका की सूजन - भी विशिष्ट है।
निदान में सीटी और एमआरआई की भूमिका
रेडियोलॉजिकल लक्षण सैक्रोइलाइटिस के बाद के चरणों में दिखाई देते हैं, इसके सभी प्रकारों में नहीं। एक्स-रे डायग्नोस्टिक्स बीमारी का समय पर पता लगाने और समय पर उपचार शुरू करने की अनुमति नहीं देता है। हालाँकि, अन्य, अधिक आधुनिक शोध विधियों का उपयोग करके विकास के प्रारंभिक चरणों में रोग का निदान करना संभव है। सैक्रोइलाइटिस के शुरुआती लक्षण एमआरआई पर सबसे अच्छे से देखे जाते हैं।
सैक्रोइलियक जोड़ को नुकसान के विश्वसनीय रेडियोलॉजिकल संकेतों की उपस्थिति से सैक्रोइलाइटिस का निदान किया जा सकता है। रेडियोग्राफ़ पर स्पष्ट परिवर्तनों के अभाव में, रोगियों को एचएलए-बी27 स्थिति निर्धारित करने और अधिक संवेदनशील इमेजिंग विधियों (सीटी, एमआरआई) का उपयोग करने की सलाह दी जाती है।
शुरुआती चरणों में सैक्रोइलाइटिस का निदान करने में चुंबकीय अनुनाद इमेजिंग (एमआरआई) सबसे अधिक जानकारीपूर्ण है। यह आपको जोड़ में सूजन प्रक्रिया के पहले लक्षणों की पहचान करने की अनुमति देता है - संयुक्त गुहा में तरल पदार्थ और अस्थि मज्जा की उपचॉन्ड्रल सूजन। ये परिवर्तन कंप्यूटेड टोमोग्राफी (सीटी) स्कैन पर दिखाई नहीं देते हैं।
सैक्रोइलाइटिस के बाद के चरणों में कंप्यूटेड टोमोग्राफी अधिक जानकारीपूर्ण है। सीटी स्कैन से हड्डी की खराबी, दरारें, स्क्लेरोटिक परिवर्तन, जोड़ की जगह का सिकुड़ना या चौड़ा होना पता चलता है। लेकिन सैक्रोइलाइटिस के शुरुआती निदान में कंप्यूटेड टोमोग्राफी व्यावहारिक रूप से बेकार है।
इलाज कैसे करें: एटियलॉजिकल दृष्टिकोण
"सैक्रोइलाइटिस" का निदान सुनकर, कई लोग स्तब्ध हो जाते हैं। यह किस प्रकार की बीमारी है और इसके परिणाम क्या हैं? इसका इलाज कैसे करें और क्या यह संभव भी है? सैक्रोइलाइटिस के दौरान कौन सी मांसपेशियां दब जाती हैं और क्या वे कटिस्नायुशूल तंत्रिका की चुभन का कारण बन सकती हैं? बीमार होने पर कौन सी दवाएँ लेनी चाहिए, कौन से व्यायाम करने चाहिए, कैसे कपड़े पहनने चाहिए? क्या विकलांगता एंकिलॉज़िंग स्पॉन्डिलाइटिस के लिए दी जाती है, जिसके कारण रीढ़ की हड्डी की कार्यप्रणाली में अपरिवर्तनीय क्षति हुई है? ये और कई अन्य प्रश्न अधिकांश रोगियों को परेशान करते हैं।
ओस्टियोचोन्ड्रोसिस का उपचार और पढ़ें >>
सैक्रोइलाइटिस के खिलाफ लड़ाई में सबसे महत्वपूर्ण कदम इसके कारण की पहचान करना है। ऐसा करने के लिए, एक व्यक्ति को पूर्ण परीक्षा से गुजरना होगा और परीक्षणों की एक श्रृंखला से गुजरना होगा। इसके बाद, रोगी को एटियलॉजिकल उपचार निर्धारित किया जाता है। तपेदिक के रोगियों को तपेदिक-विरोधी चिकित्सा पद्धति निर्धारित की जाती है; संक्रामक रोगों वाले लोगों को एंटीबायोटिक चिकित्सा दी जाती है। ऑटोइम्यून पैथोलॉजी के लिए स्टेरॉयड हार्मोन का उपयोग किया जाता है।
बुनियादी उपचार के तरीके
रोग के उपचार की रणनीति और पूर्वानुमान उसके कारण, सूजन की गतिविधि और रोग प्रक्रिया में आर्टिकुलर संरचनाओं की भागीदारी की डिग्री पर निर्भर करता है। यदि तीव्र प्युलुलेंट सैक्रोइलाइटिस के लक्षण हैं, तो रोगी को तत्काल सर्जिकल हस्तक्षेप का संकेत दिया जाता है। अन्य सभी मामलों में, बीमारी का इलाज रूढ़िवादी तरीके से किया जाता है। सर्जरी की उपयुक्तता का प्रश्न बाद के चरणों में उठता है, जब रोग रूढ़िवादी चिकित्सा के लिए उपयुक्त नहीं रह जाता है।
कौन सा डॉक्टर सैक्रोइलाइटिस का इलाज करता है? ऑर्थोपेडिस्ट, ट्रॉमेटोलॉजिस्ट और रुमेटोलॉजिस्ट पैथोलॉजी के निदान और उपचार में शामिल हैं। यदि आवश्यक हो, तो रोगी को फ़िथिसियाट्रिशियन, संक्रामक रोग विशेषज्ञ, चिकित्सक, प्रतिरक्षाविज्ञानी या अन्य विशेषज्ञ की सहायता की आवश्यकता हो सकती है।
सैक्रोइलाइटिस के दर्द से राहत पाने के लिए एनएसएआईडी समूह की दवाओं का उपयोग मलहम, जैल या टैबलेट के रूप में किया जाता है। गंभीर दर्द के लिए, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं इंट्रामस्क्युलर रूप से दी जाती हैं। कटिस्नायुशूल तंत्रिका की चुभन और सूजन के मामले में, रोगी को औषधीय नाकाबंदी दी जाती है। इस उद्देश्य के लिए, उसे तंत्रिका मार्ग की साइट के जितना करीब संभव हो सके एक बिंदु पर कॉर्टिकोस्टेरॉइड्स और गैर-मादक दर्दनाशक दवाओं का इंजेक्शन लगाया जाता है।
तीव्र सूजन प्रक्रिया कम होने के बाद, व्यक्ति को पुनर्वास पाठ्यक्रम से गुजरना पड़ता है। इस दौरान मालिश, तैराकी और चिकित्सीय व्यायाम (चिकित्सीय व्यायाम) बहुत उपयोगी होते हैं। विशेष व्यायाम रीढ़ की हड्डी की सामान्य गतिशीलता को बहाल करने और पीठ के निचले हिस्से में कठोरता की भावना से छुटकारा पाने में मदद करते हैं। आप अपने डॉक्टर की अनुमति से सैक्रोइलाइटिस के लिए लोक उपचार का उपयोग कर सकते हैं।