उत्तर-औद्योगिक समाज में हृदय संबंधी बीमारियाँ मृत्यु का सबसे आम कारण हैं। हृदय प्रणाली का समय पर निदान और उपचार आबादी के बीच हृदय विकृति के विकास के जोखिम को कम करने में मदद करता है।
हृदय गतिविधि का अध्ययन करने के लिए इलेक्ट्रोकार्डियोग्राम (ईसीजी) सबसे सरल और सबसे जानकारीपूर्ण तरीकों में से एक है। ईसीजी हृदय की मांसपेशियों की विद्युत गतिविधि को रिकॉर्ड करता है और एक पेपर टेप पर तरंगों के रूप में जानकारी प्रदर्शित करता है।
निदान के लिए कार्डियोलॉजी में ईसीजी परिणामों का उपयोग किया जाता है विभिन्न रोग. हृदय का उपचार स्वयं करने की अनुशंसा नहीं की जाती है, किसी विशेषज्ञ से परामर्श करना बेहतर होता है। हालाँकि, एक सामान्य विचार प्राप्त करने के लिए, यह जानना उचित है कि कार्डियोग्राम क्या दिखाता है।
ईसीजी के लिए संकेत
में क्लिनिक के जरिए डॉक्टर की प्रैक्टिसइलेक्ट्रोकार्डियोग्राफी के लिए कई संकेत हैं:
- सीने में तेज़ दर्द;
- लगातार बेहोशी;
- श्वास कष्ट;
- व्यायाम असहिष्णुता;
- चक्कर आना;
- हृदय में मर्मरध्वनि।
नियमित जांच के दौरान, ईसीजी एक अनिवार्य निदान पद्धति है। उपस्थित चिकित्सक द्वारा निर्धारित अन्य संकेत भी हो सकते हैं। यदि आप किसी अन्य चिंताजनक लक्षण का अनुभव करते हैं, तो उनका कारण निर्धारित करने के लिए तुरंत अपने चिकित्सक से परामर्श करें।
हृदय के कार्डियोग्राम को कैसे समझें?
कड़ी योजना ईसीजी व्याख्याइसमें परिणामी ग्राफ का विश्लेषण शामिल है। व्यवहार में, क्यूआरएस कॉम्प्लेक्स के केवल कुल वेक्टर का उपयोग किया जाता है। हृदय की मांसपेशियों का कार्य चिह्नों और अल्फ़ान्यूमेरिक पदनामों के साथ एक सतत रेखा के रूप में प्रस्तुत किया जाता है। कोई भी व्यक्ति कुछ प्रशिक्षण के साथ ईसीजी को समझ सकता है, लेकिन केवल एक डॉक्टर ही सही निदान कर सकता है। ईसीजी विश्लेषण के लिए बीजगणित, ज्यामिति का ज्ञान और अक्षर प्रतीकों की समझ की आवश्यकता होती है।
ईसीजी संकेतक जिन्हें परिणामों की व्याख्या करते समय ध्यान में रखा जाना चाहिए:
- अंतराल;
- खंड;
- दाँत।
ईसीजी पर सामान्यता के सख्त संकेतक हैं, और कोई भी विचलन पहले से ही हृदय की मांसपेशियों के कामकाज में गड़बड़ी का संकेत है। पैथोलॉजी को केवल एक योग्य विशेषज्ञ - एक हृदय रोग विशेषज्ञ द्वारा ही बाहर रखा जा सकता है।
वयस्कों में ईसीजी व्याख्या - तालिका में आदर्श
कार्डियोग्राम विश्लेषण
ईसीजी बारह लीड में हृदय संबंधी गतिविधि को रिकॉर्ड करता है: 6 लिंब लीड (एवीआर, एवीएल, एवीएफ, आई, II, III) और छह चेस्ट लीड (वी1-वी6)। पी तरंग अटरिया की उत्तेजना और विश्राम की प्रक्रिया को दर्शाती है। क्यू, एस तरंगें इंटरवेंट्रिकुलर सेप्टम के विध्रुवण चरण को दर्शाती हैं। आर - तरंग, हृदय के निचले कक्षों के विध्रुवण का संकेत देती है, और टी-तरंग - मायोकार्डियम की शिथिलता का संकेत देती है।
 इलेक्ट्रोकार्डियोग्राम विश्लेषण
इलेक्ट्रोकार्डियोग्राम विश्लेषण क्यूआरएस कॉम्प्लेक्स वेंट्रिकुलर विध्रुवण का समय दिखाता है। किसी विद्युत आवेग को एसए नोड से एवी नोड तक यात्रा करने में लगने वाले समय को पीआर अंतराल द्वारा मापा जाता है।
अधिकांश ईसीजी उपकरणों में निर्मित कंप्यूटर एसए नोड से निलय तक विद्युत आवेग की यात्रा में लगने वाले समय को मापने में सक्षम हैं। ये माप आपके डॉक्टर को आपकी हृदय गति और कुछ प्रकार के हार्ट ब्लॉक का मूल्यांकन करने में मदद कर सकते हैं।
कंप्यूटर प्रोग्राम ईसीजी परिणामों की व्याख्या भी कर सकते हैं। और जैसे-जैसे कृत्रिम बुद्धिमत्ता और प्रोग्रामिंग में सुधार होता है, वे अक्सर अधिक सटीक होते हैं। हालाँकि, ईसीजी की व्याख्या में कई सूक्ष्मताएँ हैं मानवीय कारकअभी भी मूल्यांकन का एक महत्वपूर्ण हिस्सा बना हुआ है।
इलेक्ट्रोकार्डियोग्राम में असामान्यताएं हो सकती हैं जो रोगी के जीवन की गुणवत्ता को प्रभावित नहीं करती हैं। हालाँकि, सामान्य हृदय प्रदर्शन के लिए ऐसे मानक हैं जिन्हें अंतर्राष्ट्रीय कार्डियोलॉजिकल समुदाय द्वारा स्वीकार किया जाता है।
इन मानकों के आधार पर, एक सामान्य इलेक्ट्रोकार्डियोग्राम स्वस्थ व्यक्तिनिम्नलिखित नुसार:
- आरआर अंतराल - 0.6-1.2 सेकंड;
- पी-वेव - 80 मिलीसेकंड;
- पीआर अंतराल - 120-200 मिलीसेकंड;
- पीआर खंड - 50-120 मिलीसेकंड;
- क्यूआरएस कॉम्प्लेक्स - 80-100 मिलीसेकंड;
- जे-वेव: अनुपस्थित;
- एसटी खंड - 80-120 मिलीसेकंड;
- टी-वेव - 160 मिलीसेकंड;
- एसटी अंतराल - 320 मिलीसेकंड;
- यदि हृदय गति साठ बीट प्रति मिनट है तो क्यूटी अंतराल 420 मिलीसेकंड या उससे कम है।
- ind.juice – 17.3.
 सामान्य ईसीजी
सामान्य ईसीजी पैथोलॉजिकल ईसीजी पैरामीटर
सामान्य और रोग संबंधी स्थितियों में ईसीजी काफी भिन्न होता है। इसलिए, हृदय कार्डियोग्राम की डिकोडिंग को सावधानीपूर्वक करना आवश्यक है।
क्यूआरएस कॉम्प्लेक्स
हृदय की विद्युत प्रणाली में कोई भी असामान्यता क्यूआरएस कॉम्प्लेक्स के लंबे समय तक बढ़ने का कारण बनती है। निलयों का आकार बड़ा होता है मांसपेशियोंअटरिया की तुलना में, इसलिए क्यूआरएस कॉम्प्लेक्स पी तरंग की तुलना में काफी लंबा है। क्यूआरएस कॉम्प्लेक्स की अवधि, आयाम और आकारिकी हृदय संबंधी अतालता, चालन असामान्यताएं, वेंट्रिकुलर हाइपरट्रॉफी, मायोकार्डियल रोधगलन, इलेक्ट्रोलाइट असामान्यताएं और अन्य रोग स्थितियों की पहचान करने में उपयोगी हैं। .
क्यू, आर, टी, पी, यू दांत
असामान्य क्यू तरंगें तब उत्पन्न होती हैं जब एक विद्युत संकेत क्षतिग्रस्त हृदय की मांसपेशियों से होकर गुजरता है। उन्हें पिछले रोधगलन का मार्कर माना जाता है।
आर-वेव अवसाद आमतौर पर मायोकार्डियल रोधगलन से भी जुड़ा होता है, लेकिन यह बाएं बंडल शाखा ब्लॉक के कारण भी हो सकता है, WPW सिंड्रोमया हृदय की मांसपेशियों के निचले कक्षों की अतिवृद्धि।
 ईसीजी संकेतकों की तालिका सामान्य है
ईसीजी संकेतकों की तालिका सामान्य है ईसीजी टेप पर टी तरंग व्युत्क्रमण को हमेशा एक असामान्य मान माना जाता है। ऐसी लहर कोरोनरी इस्किमिया, वेलेंस सिंड्रोम, निचले हृदय कक्षों की अतिवृद्धि या केंद्रीय तंत्रिका तंत्र विकार का संकेत हो सकती है।
बढ़े हुए आयाम के साथ एपी तरंग हाइपोकैलिमिया और दाएं आलिंद अतिवृद्धि का संकेत दे सकती है। इसके विपरीत, कम आयाम वाली पी तरंग हाइपरकेलेमिया का संकेत दे सकती है।
यू तरंगें अक्सर हाइपोकैलिमिया के साथ देखी जाती हैं, लेकिन हाइपरकैल्सीमिया, थायरोटॉक्सिकोसिस, या एपिनेफ्रिन, कक्षा 1 ए और 3 एंटीरैडमिक दवाएं लेने पर भी मौजूद हो सकती हैं। वे अक्सर जन्मजात लंबे क्यूटी सिंड्रोम और इंट्राक्रैनियल हेमोरेज में पाए जाते हैं।
उलटी यू तरंग मायोकार्डियम में रोग संबंधी परिवर्तनों का संकेत दे सकती है। एक और यू-वेव कभी-कभी एथलीटों में ईसीजी पर देखी जा सकती है।
क्यूटी, एसटी, पीआर अंतराल
क्यूटीसी के लंबे समय तक बढ़ने से विध्रुवण के अंतिम चरण के दौरान समय से पहले कार्रवाई की संभावना पैदा हो जाती है। इससे वेंट्रिकुलर अतालता या घातक वेंट्रिकुलर फाइब्रिलेशन विकसित होने का खतरा बढ़ जाता है। महिलाओं, वृद्ध रोगियों, उच्च रक्तचाप से ग्रस्त रोगियों और छोटे कद के लोगों में क्यूटीसी लंबे समय तक बढ़ने की उच्च दर देखी गई है।
क्यूटी लम्बा होने का सबसे आम कारण उच्च रक्तचाप और कुछ दवाएं हैं। अंतराल की अवधि की गणना बज़ेट सूत्र का उपयोग करके की जाती है। इस लक्षण के साथ, इलेक्ट्रोकार्डियोग्राम की व्याख्या चिकित्सा इतिहास को ध्यान में रखते हुए की जानी चाहिए। वंशानुगत प्रभाव को ख़त्म करने के लिए यह उपाय आवश्यक है।
एसटी अंतराल अवसाद इस्किमिया का संकेत दे सकता है हृदय धमनियां, ट्रांसम्यूरल मायोकार्डियल इन्फ्रक्शन या हाइपोकैलिमिया।
 इलेक्ट्रोकार्डियोग्राफिक अनुसंधान के सभी संकेतकों की विशेषताएं
इलेक्ट्रोकार्डियोग्राफिक अनुसंधान के सभी संकेतकों की विशेषताएं लंबे समय तक पीआर अंतराल (200 एमएस से अधिक) प्रथम-डिग्री हृदय ब्लॉक का संकेत दे सकता है। लम्बा होना हाइपोकैलिमिया, तीव्र आमवाती बुखार या लाइम रोग से जुड़ा हो सकता है। एक छोटा पीआर अंतराल (120 एमएस से कम) वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम या लोन-गानॉन्ग-लेविन सिंड्रोम से जुड़ा हो सकता है। पीआर खंड अवसाद आलिंद चोट या पेरीकार्डिटिस का संकेत दे सकता है।
हृदय गति विवरण और ईसीजी व्याख्या के उदाहरण
सामान्य साइनस लय
साइनस लय कोई भी हो दिल की धड़कन, जिसमें हृदय की मांसपेशियों की उत्तेजना साइनस नोड से शुरू होती है। इसकी विशेषता ईसीजी पर सही ढंग से उन्मुख पी तरंगें हैं। परंपरा के अनुसार, "सामान्य साइनस लय" शब्द में न केवल सामान्य पी तरंगें, बल्कि अन्य सभी ईसीजी माप भी शामिल हैं।
 ईसीजी मानदंड और सभी संकेतकों की व्याख्या
ईसीजी मानदंड और सभी संकेतकों की व्याख्या वयस्कों में ईसीजी मानदंड:
- हृदय गति 55 से 90 बीट प्रति मिनट तक;
- नियमित लय;
- सामान्य पीआर अंतराल, क्यूटी और क्यूआरएस कॉम्प्लेक्स;
- क्यूआरएस कॉम्प्लेक्स लगभग सभी लीड (I, II, AVF और V3-V6) में सकारात्मक है और aVR में नकारात्मक है।
शिरानाल
साइनस लय में 55 से कम हृदय गति को ब्रैडीकार्डिया कहा जाता है। वयस्कों में ईसीजी व्याख्या में सभी मापदंडों को ध्यान में रखा जाना चाहिए: खेल, धूम्रपान, चिकित्सा इतिहास। क्योंकि कुछ मामलों में, ब्रैडीकार्डिया आदर्श का एक प्रकार है, खासकर एथलीटों में।
पैथोलॉजिकल ब्रैडीकार्डिया कमजोर साइनस नोड सिंड्रोम के साथ होता है और दिन के किसी भी समय ईसीजी पर दर्ज किया जाता है। यह स्थिति लगातार बेहोशी, पीलापन और हाइपरहाइड्रोसिस के साथ होती है। चरम मामलों में, घातक मंदनाड़ी के लिए पेसमेकर निर्धारित किए जाते हैं।
 शिरानाल
शिरानाल पैथोलॉजिकल ब्रैडीकार्डिया के लक्षण:
- हृदय गति 55 बीट प्रति मिनट से कम;
- सामान्य दिल की धड़कन;
- पी तरंगें आकारिकी और अवधि में ऊर्ध्वाधर, सुसंगत और सामान्य होती हैं;
- पीआर अंतराल 0.12 से 0.20 सेकंड तक;
साइनस टैकीकार्डिया
उच्च हृदय गति (प्रति मिनट 100 बीट से ऊपर) के साथ एक नियमित लय को आमतौर पर साइनस टैचीकार्डिया कहा जाता है। ध्यान दें कि सामान्य हृदय गति उम्र के आधार पर भिन्न होती है; उदाहरण के लिए, शिशुओं में, हृदय गति 150 बीट प्रति मिनट तक पहुंच सकती है, जिसे सामान्य माना जाता है।
सलाह! घर पर यह गंभीर टैचीकार्डिया में मदद कर सकता है खाँसनाया दबा रहा हूँ आंखों. ये क्रियाएं वेगस तंत्रिका को उत्तेजित करती हैं, जो पैरासिम्पेथेटिक तंत्रिका तंत्र को सक्रिय करती है, जिससे हृदय की धड़कन धीमी हो जाती है।
 साइनस टैकीकार्डिया
साइनस टैकीकार्डिया पैथोलॉजिकल टैचीकार्डिया के लक्षण:
- हृदय गति प्रति मिनट एक सौ बीट से ऊपर है;
- सामान्य दिल की धड़कन;
- आकृति विज्ञान में पी तरंगें लंबवत, सुसंगत और सामान्य होती हैं;
- पीआर अंतराल 0.12-0.20 सेकंड के बीच उतार-चढ़ाव करता है और हृदय गति बढ़ने के साथ छोटा हो जाता है;
- QRS कॉम्प्लेक्स 0.12 सेकंड से कम।
दिल की अनियमित धड़कन
आलिंद फिब्रिलेशन एक असामान्य हृदय ताल है जो अटरिया के तीव्र और अनियमित संकुचन की विशेषता है। अधिकांश प्रकरण स्पर्शोन्मुख हैं। कभी-कभी हमला साथ-साथ होता है निम्नलिखित लक्षण: तचीकार्डिया, बेहोशी, चक्कर आना, सांस लेने में तकलीफ या सीने में दर्द। रोग जुड़ा हुआ है बढ़ा हुआ खतराहृदय विफलता, मनोभ्रंश और स्ट्रोक का विकास।
 दिल की अनियमित धड़कन
दिल की अनियमित धड़कन आलिंद फिब्रिलेशन के लक्षण:
- हृदय गति अपरिवर्तित या त्वरित है;
- पी तरंगें अनुपस्थित हैं;
- विद्युत गतिविधि अव्यवस्थित है;
- आरआर अंतराल अनियमित हैं;
- QRS कॉम्प्लेक्स 0.12 सेकंड से कम (इंच) दुर्लभ मामलों मेंक्यूआरएस कॉम्प्लेक्स लंबा हो जाता है)।
महत्वपूर्ण! डेटा डिकोडिंग के साथ उपरोक्त स्पष्टीकरण के बावजूद, ईसीजी निष्कर्ष केवल एक योग्य विशेषज्ञ - एक हृदय रोग विशेषज्ञ या द्वारा किया जाना चाहिए सामान्य चिकित्सक. इलेक्ट्रोकार्डियोग्राम को डिकोड करना और क्रमानुसार रोग का निदानउच्च चिकित्सा शिक्षा की आवश्यकता है।
ईसीजी पर रोधगलन को "कैसे पढ़ें"?
कार्डियोलॉजी का अध्ययन शुरू करने वाले छात्रों के मन में अक्सर एक प्रश्न होता है: कार्डियोग्राम को सही ढंग से पढ़ना और मायोकार्डियल रोधगलन (एमआई) की पहचान कैसे करें? आप कई संकेतों के आधार पर एक पेपर टेप पर दिल का दौरा "पढ़" सकते हैं:
- एसटी खंड उन्नयन;
- शिखर वाली टी लहर;
- गहरी क्यू तरंग या उसका अभाव।
इलेक्ट्रोकार्डियोग्राफी परिणामों का विश्लेषण करते समय, पहले इन संकेतकों की पहचान की जाती है, और फिर अन्य पर विचार किया जाता है। कभी-कभी सबसे ज्यादा प्रारंभिक संकेततीव्र रोधगलन केवल एक नुकीली टी-तरंग है। व्यवहार में, यह काफी दुर्लभ है क्योंकि यह दिल का दौरा शुरू होने के 3-28 मिनट बाद ही प्रकट होता है।
त्वरित पृष्ठ नेविगेशन
इलेक्ट्रोकार्डियोग्राम कराने वाला लगभग हर व्यक्ति विभिन्न दांतों के अर्थ और निदानकर्ता द्वारा लिखे गए शब्दों में रुचि रखता है। हालाँकि केवल एक हृदय रोग विशेषज्ञ ही ईसीजी की पूरी व्याख्या दे सकता है, हर कोई आसानी से यह पता लगा सकता है कि उसका हृदय कार्डियोग्राम अच्छा है या कुछ असामान्यताएँ हैं।
ईसीजी के लिए संकेत
एक गैर-आक्रामक अध्ययन - एक इलेक्ट्रोकार्डियोग्राम - निम्नलिखित मामलों में किया जाता है:
- रोगी उच्च रक्तचाप, सीने में दर्द और हृदय संबंधी विकृति का संकेत देने वाले अन्य लक्षणों की शिकायत करता है;
- पहले से निदान किए गए हृदय रोग वाले रोगी के स्वास्थ्य में गिरावट;
- में विचलन प्रयोगशाला परीक्षणखून - उच्च कोलेस्ट्रॉल, प्रोथ्रोम्बिन;
- सर्जरी की तैयारी में;
- अंतःस्रावी विकृति, रोग का पता लगाना तंत्रिका तंत्र;
- गंभीर संक्रमण से पीड़ित होने के बाद भारी जोखिमहृदय संबंधी जटिलताएँ;
- गर्भवती महिलाओं में रोगनिरोधी उद्देश्यों के लिए;
- ड्राइवरों, पायलटों आदि के स्वास्थ्य की स्थिति की जांच।
डिकोडिंग ईसीजी - संख्याएं और लैटिन अक्षर
कार्डियक कार्डियोग्राम की पूर्ण-स्तरीय व्याख्या में हृदय ताल, चालन प्रणाली की कार्यप्रणाली और मायोकार्डियम की स्थिति का आकलन शामिल है। इसके लिए, निम्नलिखित लीड का उपयोग किया जाता है (छाती और अंगों पर एक निश्चित क्रम में इलेक्ट्रोड लगाए जाते हैं):
- मानक: I - हाथों पर बाएँ/दाएँ कलाई, II - दाहिनी कलाई और बाएँ पैर पर टखने का क्षेत्र, III - बाएँ टखने और कलाई।
- प्रबलित: एवीआर - दाहिनी कलाई और संयुक्त बायां ऊपरी/निचला अंग, एवीएल - बायीं कलाई और संयुक्त बायां टखना और कलाई दांया हाथ, एवीएफ - बाएं टखने का क्षेत्र और दोनों कलाइयों की संयुक्त क्षमता।
- थोरैसिक (संभावित अंतर स्थित है छातीएक सक्शन कप और सभी छोरों की संयुक्त क्षमता के साथ इलेक्ट्रोड): V1 - उरोस्थि की दाहिनी सीमा के साथ IV इंटरकोस्टल स्पेस में इलेक्ट्रोड, V2 - उरोस्थि के बाईं ओर IV इंटरकोस्टल स्पेस में, V3 - IV पसली के साथ बायीं ओर की पैरास्टर्नल लाइन, बाईं मिडक्लेविकुलर लाइन के साथ V4 - V इंटरकोस्टल स्पेस, बाईं ओर पूर्वकाल एक्सिलरी लाइन के साथ V5 - V इंटरकोस्टल स्पेस, बाईं ओर मिड-एक्सिलरी लाइन के साथ V6 - V इंटरकोस्टल स्पेस।
अतिरिक्त पेक्टोरल - अतिरिक्त V7-9 के साथ बायीं पेक्टोरलिस के सममित रूप से स्थित हैं।
ईसीजी पर एक हृदय चक्र को पीक्यूआरएसटी ग्राफ द्वारा दर्शाया जाता है, जो हृदय में विद्युत आवेगों को रिकॉर्ड करता है:
- पी तरंग - आलिंद उत्तेजना प्रदर्शित करता है;
- क्यूआरएस कॉम्प्लेक्स: क्यू तरंग - निलय के विध्रुवण (उत्तेजना) का प्रारंभिक चरण, आर तरंग - वेंट्रिकुलर उत्तेजना की वास्तविक प्रक्रिया, एस तरंग - विध्रुवण प्रक्रिया का अंत;
- टी तरंग - निलय में विद्युत आवेगों के विलुप्त होने की विशेषता है;
- एसटी खंड - मायोकार्डियम की मूल स्थिति की पूर्ण बहाली का वर्णन करता है।
ईसीजी संकेतकों को समझते समय, दांतों की ऊंचाई और आइसोलिन के सापेक्ष उनका स्थान, साथ ही उनके बीच के अंतराल की चौड़ाई महत्वपूर्ण है।
कभी-कभी टी तरंग के पीछे एक यू पल्स दर्ज किया जाता है, जो रक्त के साथ ले जाए गए विद्युत आवेश के मापदंडों को दर्शाता है।
ईसीजी संकेतकों की व्याख्या - वयस्कों में आदर्श

इलेक्ट्रोकार्डियोग्राम पर, दांतों की चौड़ाई (क्षैतिज दूरी) - विश्राम की उत्तेजना की अवधि की अवधि - सेकंड में मापी जाती है, लीड I-III में ऊंचाई - विद्युत आवेग का आयाम - मिमी में मापा जाता है। एक वयस्क में सामान्य कार्डियोग्राम इस तरह दिखता है:
- हृदय गति - सामान्य हृदय गति 60-100/मिनट के भीतर होती है। आसन्न आर तरंगों के शीर्ष से दूरी मापी जाती है।
- ईओएस - हृदय की विद्युत धुरी को विद्युत बल वेक्टर के कुल कोण की दिशा माना जाता है। सामान्य मान 40-70º है। विचलन हृदय के अपनी धुरी पर घूमने का संकेत देता है।
- पी तरंग सकारात्मक (ऊपर की ओर निर्देशित) है, केवल लीड एवीआर में नकारात्मक है। चौड़ाई (उत्तेजना की अवधि) - 0.7 - 0.11 एस, ऊर्ध्वाधर आकार - 0.5 - 2.0 मिमी।
- पीक्यू अंतराल - क्षैतिज दूरी 0.12 - 0.20 सेकेंड।
- Q तरंग ऋणात्मक (आइसोलाइन के नीचे) है। अवधि 0.03 एस, नकारात्मक ऊंचाई मान 0.36 - 0.61 मिमी (आर तरंग के ऊर्ध्वाधर आकार के बराबर)।
- आर तरंग सकारात्मक है. इसकी ऊंचाई क्या मायने रखती है - 5.5 -11.5 मिमी।
- एस तरंग - नकारात्मक ऊंचाई 1.5-1.7 मिमी।
- क्यूआरएस कॉम्प्लेक्स - क्षैतिज दूरी 0.6 - 0.12 एस, कुल आयाम 0 - 3 मिमी।
- टी तरंग असममित है। सकारात्मक ऊंचाई 1.2 - 3.0 मिमी (आर तरंग के 1/8 - 2/3 के बराबर, एवीआर लीड में नकारात्मक), अवधि 0.12 - 0.18 एस (क्यूआरएस कॉम्प्लेक्स की अवधि से अधिक)।
- एसटी खंड - आइसोलिन के स्तर पर गुजरता है, लंबाई 0.5 -1.0 एस।
- यू तरंग - ऊंचाई सूचक 2.5 मिमी, अवधि 0.25 सेकेंड।
वयस्कों में ईसीजी व्याख्या के संक्षिप्त परिणाम और तालिका में मानक:
सामान्य शोध (रिकॉर्डिंग गति - 50 मिमी/सेकंड) के दौरान, वयस्कों में ईसीजी डिकोडिंग निम्नलिखित गणनाओं के अनुसार की जाती है: अंतराल की अवधि की गणना करते समय कागज पर 1 मिमी 0.02 सेकंड के अनुरूप होता है।
एक सकारात्मक पी तरंग (मानक लीड) के बाद एक सामान्य क्यूआरएस कॉम्प्लेक्स का मतलब सामान्य साइनस लय है।
बच्चों में सामान्य ईसीजी, व्याख्या
बच्चों में कार्डियोग्राम पैरामीटर वयस्कों से कुछ अलग होते हैं और उम्र के आधार पर भिन्न होते हैं। बच्चों में हृदय की ईसीजी की व्याख्या, सामान्य:
- हृदय गति: नवजात शिशु - 140 - 160, 1 वर्ष तक - 120 - 125, 3 वर्ष तक - 105 -110, 10 वर्ष तक - 80 - 85, 12 वर्ष के बाद - 70 - 75 प्रति मिनट;
- ईओएस - वयस्क संकेतकों से मेल खाता है;
- सामान्य दिल की धड़कन;
- दांत पी - ऊंचाई में 0.1 मिमी से अधिक नहीं है;
- क्यूआरएस कॉम्प्लेक्स की लंबाई (अक्सर निदान में विशेष रूप से जानकारीपूर्ण नहीं) - 0.6 - 0.1 एस;
- पीक्यू अंतराल - 0.2 सेकेंड से कम या उसके बराबर;
- क्यू तरंग - अस्थिर पैरामीटर, लीड III में नकारात्मक मान स्वीकार्य हैं;
- पी तरंग - हमेशा आइसोलिन (सकारात्मक) से ऊपर, एक लीड में ऊंचाई में उतार-चढ़ाव हो सकता है;
- एस तरंग - परिवर्तनीय मूल्य के नकारात्मक संकेतक;
- क्यूटी - 0.4 एस से अधिक नहीं;
- क्यूआरएस और टी तरंग की अवधि बराबर है, 0.35 - 0.40।

लय गड़बड़ी के साथ ईसीजी का उदाहरण
कार्डियोग्राम में विचलन के आधार पर, एक योग्य हृदय रोग विशेषज्ञ न केवल हृदय रोग की प्रकृति का निदान कर सकता है, बल्कि पैथोलॉजिकल फोकस के स्थान को भी रिकॉर्ड कर सकता है।
अतालता
अंतर करना निम्नलिखित उल्लंघनहृदय दर:
- साइनस अतालता - आरआर अंतराल की लंबाई 10% तक के अंतर के साथ उतार-चढ़ाव करती है। इसे बच्चों और युवाओं में विकृति विज्ञान नहीं माना जाता है।
- साइनस ब्रैडीकार्डिया संकुचन की आवृत्ति में 60 प्रति मिनट या उससे कम की पैथोलॉजिकल कमी है। पी तरंग सामान्य है, पीक्यू 12 सेकेंड से।
- तचीकार्डिया - हृदय गति 100 - 180 प्रति मिनट। किशोरों में - 200 प्रति मिनट तक। लय सही है. साइनस टैचीकार्डिया के साथ, पी तरंग सामान्य से थोड़ी अधिक होती है, वेंट्रिकुलर टैचीकार्डिया के साथ, क्यूआरएस लंबाई संकेतक 0.12 सेकेंड से ऊपर होता है।
- एक्सट्रैसिस्टोल हृदय के असाधारण संकुचन हैं। नियमित ईसीजी (24 घंटे के होल्टर पर - प्रति दिन 200 से अधिक नहीं) पर एकल को कार्यात्मक माना जाता है और उपचार की आवश्यकता नहीं होती है।
- पैरॉक्सिस्मल टैचीकार्डिया हृदय गति में 150-220 प्रति मिनट तक की पैरॉक्सिस्मल (कई मिनट या दिन) वृद्धि है। यह विशेषता है (केवल एक हमले के दौरान) कि पी तरंग क्यूआरएस के साथ विलीन हो जाती है। आर तरंग से अगले संकुचन की पी ऊंचाई तक की दूरी 0.09 सेकेंड से कम है।
- आलिंद फिब्रिलेशन अटरिया का एक अनियमित संकुचन है जिसकी आवृत्ति 350-700 प्रति मिनट और निलय की - 100-180 प्रति मिनट होती है। कोई पी तरंग नहीं है, संपूर्ण आइसोलाइन पर छोटे से बड़े तरंगित दोलन होते हैं।
- आलिंद स्पंदन - प्रति मिनट 250-350 तक आलिंद संकुचन और नियमित धीमी निलय संकुचन। लय सही हो सकती है; ईसीजी सॉटूथ एट्रियल तरंगों को दिखाता है, विशेष रूप से मानक लीड II - III और वक्ष लीड V1 में उच्चारित होता है।
ईओएस स्थिति का विचलन
कुल ईओएस वेक्टर का दाईं ओर परिवर्तन (90º से अधिक), अधिक ऊँची दरआर तरंग की तुलना में एस तरंग की ऊंचाई दाएं वेंट्रिकल और उसके बंडल ब्लॉक की विकृति को इंगित करती है।
जब ईओएस बाईं ओर स्थानांतरित हो जाता है (30-90º) और एस और आर तरंगों की ऊंचाई का एक पैथोलॉजिकल अनुपात होता है, तो बाएं वेंट्रिकुलर हाइपरट्रॉफी और उसकी बंडल शाखा की नाकाबंदी का निदान किया जाता है। ईओएस का विचलन दिल का दौरा, फुफ्फुसीय एडिमा, सीओपीडी का संकेत देता है, लेकिन यह सामान्य भी हो सकता है।
संचालन प्रणाली का उल्लंघन
निम्नलिखित विकृति सबसे अधिक बार दर्ज की जाती है:
- एट्रियोवेंट्रिकुलर (एवी) ब्लॉक की पहली डिग्री - पीक्यू दूरी 0.20 सेकेंड से अधिक। प्रत्येक P के बाद, QRS स्वाभाविक रूप से अनुसरण करता है;
- एट्रियोवेंट्रिकुलर ब्लॉक, चरण 2। - ईसीजी में धीरे-धीरे लंबा होने वाला पीक्यू कभी-कभी क्यूआरएस कॉम्प्लेक्स (मोबिट्ज़ 1 प्रकार विचलन) को विस्थापित कर देता है या समान लंबाई (मोबिट्ज़ 2) के पीक्यू की पृष्ठभूमि के खिलाफ क्यूआरएस का पूरा नुकसान दर्ज किया जाता है;
- एवी नोड का पूर्ण ब्लॉक - आलिंद हृदय गति वेंट्रिकुलर हृदय गति से अधिक है। पीपी और आरआर समान हैं, पीक्यू अलग-अलग लंबाई हैं।
चयनित हृदय रोग
ईसीजी व्याख्या के परिणाम न केवल जो हुआ उसके बारे में जानकारी प्रदान कर सकते हैं दिल की बीमारी, लेकिन अन्य अंगों की विकृति भी:
- कार्डियोमायोपैथी - अलिंद अतिवृद्धि (आमतौर पर बाईं ओर), कम-आयाम तरंगें, हिस की आंशिक नाकाबंदी, अलिंद फ़िब्रिलेशन या एक्सट्रैसिस्टोल।
- माइट्रल स्टेनोसिस - बायां आलिंद और दायां निलय बड़ा हो जाता है, ईओएस दाहिनी ओर विचलित हो जाता है, अक्सर आलिंद फिब्रिलेशन होता है।
- आगे को बढ़ाव मित्राल वाल्व- टी तरंग चपटी/नकारात्मक है, कुछ क्यूटी लम्बा है, एसटी खंड उदास है। विभिन्न लय गड़बड़ी संभव है.
- क्रोनिक फुफ्फुसीय रुकावट - ईओएस सामान्य, कम-आयाम तरंगों, एवी ब्लॉक के दाईं ओर है।
- केंद्रीय तंत्रिका तंत्र को नुकसान (सबराचोनोइड रक्तस्राव सहित) - पैथोलॉजिकल क्यू, व्यापक और उच्च-आयाम (नकारात्मक या सकारात्मक) टी तरंग, उच्चारित यू, क्यूटी ताल गड़बड़ी की लंबी अवधि।
- हाइपोथायरायडिज्म - लंबा पीक्यू, कम क्यूआरएस, फ्लैट टी तरंग, ब्रैडीकार्डिया।
अक्सर, मायोकार्डियल रोधगलन का निदान करने के लिए ईसीजी किया जाता है। साथ ही, इसका प्रत्येक चरण कार्डियोग्राम में विशिष्ट परिवर्तनों से मेल खाता है:
- इस्केमिक चरण - हृदय की मांसपेशी के परिगलन की शुरुआत से 30 मिनट पहले एक तेज शीर्ष के साथ एक नुकीला टी दर्ज किया जाता है;
- क्षति का चरण (परिवर्तन पहले घंटों से 3 दिनों तक दर्ज किए जाते हैं) - आइसोलाइन के ऊपर एक गुंबद के रूप में एसटी टी तरंग, उथले क्यू और उच्च आर के साथ विलीन हो जाता है;
- तीव्र चरण (1-3 सप्ताह) - दिल के दौरे के दौरान हृदय का सबसे खराब कार्डियोग्राम - गुंबद के आकार के एसटी का संरक्षण और टी तरंग का नकारात्मक मूल्यों में संक्रमण, आर की ऊंचाई में कमी, पैथोलॉजिकल क्यू;
- सबस्यूट स्टेज (3 महीने तक) - आइसोलिन के साथ एसटी की तुलना, पैथोलॉजिकल क्यू और टी का संरक्षण;
- घाव का चरण (कई वर्ष) - पैथोलॉजिकल क्यू, नकारात्मक आर, चिकनी टी तरंग धीरे-धीरे सामान्य मूल्यों पर आती है।
यदि आपको जारी किए गए ईसीजी में रोग संबंधी परिवर्तन मिलते हैं तो अलार्म बजाने की कोई आवश्यकता नहीं है। यह याद रखना चाहिए कि स्वस्थ लोगों में आदर्श से कुछ विचलन होते हैं।
यदि इलेक्ट्रोकार्डियोग्राम से हृदय में किसी रोग संबंधी प्रक्रिया का पता चलता है, तो आपको निश्चित रूप से एक योग्य हृदय रोग विशेषज्ञ से परामर्श के लिए बुलाया जाएगा।
धन्यवाद
साइट केवल सूचनात्मक उद्देश्यों के लिए संदर्भ जानकारी प्रदान करती है। रोगों का निदान एवं उपचार किसी विशेषज्ञ की देखरेख में ही किया जाना चाहिए। सभी दवाओं में मतभेद हैं। किसी विशेषज्ञ से परामर्श आवश्यक है!
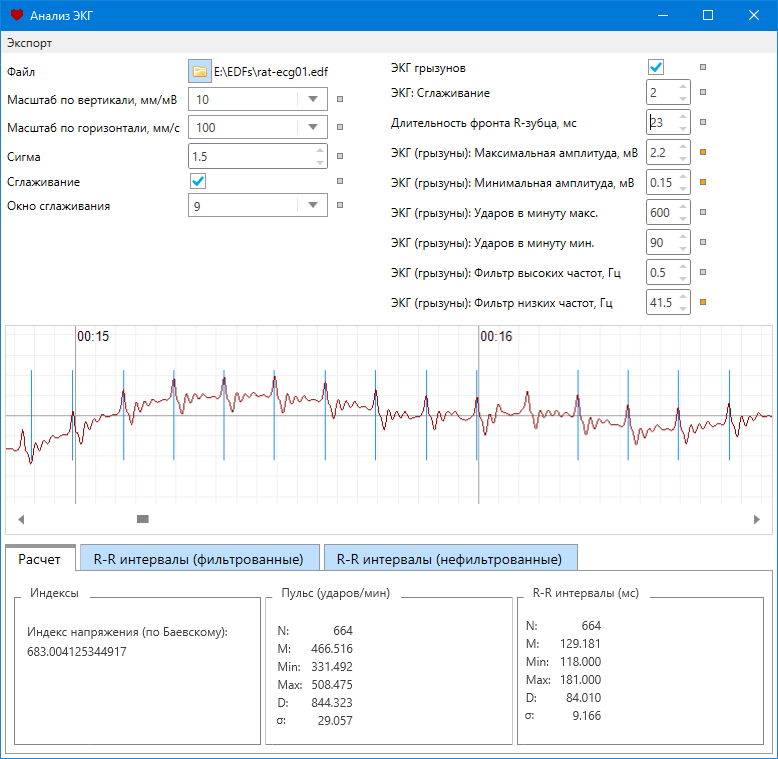
इलेक्ट्रोकार्डियोग्रामउद्देश्य की एक व्यापक रूप से उपयोग की जाने वाली विधि है निदानमानव हृदय की विभिन्न विकृतियाँ, जिनका उपयोग आज लगभग हर जगह किया जाता है। इलेक्ट्रोकार्डियोग्राम (ईसीजी) किसी क्लिनिक, एम्बुलेंस या अस्पताल विभाग में लिया जाता है। ईसीजी एक बहुत ही महत्वपूर्ण रिकॉर्डिंग है जो हृदय की स्थिति को दर्शाती है। इसीलिए ईसीजी पर विभिन्न प्रकार की हृदय विकृति का प्रतिबिंब एक अलग विज्ञान - इलेक्ट्रोकार्डियोग्राफी द्वारा वर्णित है। इलेक्ट्रोकार्डियोग्राफी सही ईसीजी रिकॉर्डिंग, डिकोडिंग मुद्दों, विवादास्पद और अस्पष्ट बिंदुओं की व्याख्या आदि की समस्याओं से भी निपटती है।विधि की परिभाषा और सार
इलेक्ट्रोकार्डियोग्राम हृदय की एक रिकॉर्डिंग है, जिसे कागज पर एक घुमावदार रेखा के रूप में प्रस्तुत किया जाता है। कार्डियोग्राम रेखा स्वयं अव्यवस्थित नहीं है; इसमें कुछ निश्चित अंतराल, दांत और खंड होते हैं जो हृदय के कुछ चरणों के अनुरूप होते हैं।इलेक्ट्रोकार्डियोग्राम के सार को समझने के लिए, आपको यह जानना होगा कि इलेक्ट्रोकार्डियोग्राफ़ नामक उपकरण द्वारा वास्तव में क्या रिकॉर्ड किया जाता है। ईसीजी हृदय की विद्युत गतिविधि को रिकॉर्ड करता है, जो डायस्टोल और सिस्टोल की शुरुआत के अनुसार चक्रीय रूप से बदलता है। मानव हृदय की विद्युत गतिविधि कल्पना जैसी लग सकती है, लेकिन यह अनोखी जैविक घटना वास्तविकता में मौजूद है। वास्तव में, हृदय में चालन प्रणाली की तथाकथित कोशिकाएँ होती हैं, जो विद्युत आवेग उत्पन्न करती हैं जो अंग की मांसपेशियों तक संचारित होती हैं। ये विद्युत आवेग ही हैं जो मायोकार्डियम को एक निश्चित लय और आवृत्ति के साथ सिकुड़ने और आराम करने का कारण बनते हैं।
विद्युत आवेग हृदय की चालन प्रणाली की कोशिकाओं के माध्यम से सख्ती से क्रमिक रूप से फैलता है, जिससे संबंधित वर्गों - निलय और अटरिया में संकुचन और विश्राम होता है। इलेक्ट्रोकार्डियोग्राम हृदय में कुल विद्युत क्षमता अंतर को सटीक रूप से दर्शाता है।
डिक्रिप्शन?
 इलेक्ट्रोकार्डियोग्राम किसी भी क्लिनिक या बहुविषयक अस्पताल में लिया जा सकता है। आप किसी निजी चिकित्सा केंद्र से संपर्क कर सकते हैं जहां कोई विशेषज्ञ हृदय रोग विशेषज्ञ या चिकित्सक हो। कार्डियोग्राम रिकॉर्ड करने के बाद डॉक्टर द्वारा कर्व्स वाले टेप की जांच की जाती है। यह वह है जो रिकॉर्डिंग का विश्लेषण करता है, उसे समझता है और एक अंतिम रिपोर्ट लिखता है, जो आदर्श से सभी दृश्यमान विकृति और कार्यात्मक विचलन को दर्शाता है।
इलेक्ट्रोकार्डियोग्राम किसी भी क्लिनिक या बहुविषयक अस्पताल में लिया जा सकता है। आप किसी निजी चिकित्सा केंद्र से संपर्क कर सकते हैं जहां कोई विशेषज्ञ हृदय रोग विशेषज्ञ या चिकित्सक हो। कार्डियोग्राम रिकॉर्ड करने के बाद डॉक्टर द्वारा कर्व्स वाले टेप की जांच की जाती है। यह वह है जो रिकॉर्डिंग का विश्लेषण करता है, उसे समझता है और एक अंतिम रिपोर्ट लिखता है, जो आदर्श से सभी दृश्यमान विकृति और कार्यात्मक विचलन को दर्शाता है। एक इलेक्ट्रोकार्डियोग्राम को एक विशेष उपकरण - एक इलेक्ट्रोकार्डियोग्राफ़ का उपयोग करके रिकॉर्ड किया जाता है, जो मल्टी-चैनल या एकल-चैनल हो सकता है। ईसीजी रिकॉर्डिंग की गति डिवाइस के संशोधन और आधुनिकता पर निर्भर करती है। आधुनिक उपकरणों को एक कंप्यूटर से जोड़ा जा सकता है, जो एक विशेष कार्यक्रम के साथ, रिकॉर्डिंग का विश्लेषण करेगा और प्रक्रिया पूरी होने के तुरंत बाद अंतिम निष्कर्ष जारी करेगा।
किसी भी कार्डियोग्राफ़ में विशेष इलेक्ट्रोड होते हैं जिन्हें कड़ाई से परिभाषित क्रम में लगाया जाता है। लाल, पीले, हरे और काले रंग में चार कपड़ेपिन हैं जो दोनों हाथों और दोनों पैरों पर रखे गए हैं। यदि आप एक घेरे में जाते हैं, तो कपड़ेपिन को दाहिने हाथ से "लाल-पीला-हरा-काला" नियम के अनुसार लगाया जाता है। इस अनुक्रम को याद रखना आसान है, छात्र के यह कहने के कारण कि: "प्रत्येक महिला एक दुष्ट गुण है।" इन इलेक्ट्रोडों के अलावा, चेस्ट इलेक्ट्रोड भी होते हैं, जो इंटरकोस्टल रिक्त स्थान में स्थापित होते हैं।
परिणामस्वरूप, इलेक्ट्रोकार्डियोग्राम में बारह तरंग रूप होते हैं, जिनमें से छह चेस्ट इलेक्ट्रोड से रिकॉर्ड किए जाते हैं, और चेस्ट लीड कहलाते हैं। शेष छह लीड बाहों और पैरों से जुड़े इलेक्ट्रोड से रिकॉर्ड किए जाते हैं, जिनमें से तीन को मानक कहा जाता है और तीन को उन्नत कहा जाता है। चेस्ट लीड को V1, V2, V3, V4, V5, V6 नामित किया गया है, मानक केवल रोमन अंक हैं - I, II, III, और प्रबलित लेग लीड - अक्षर aVL, aVR, aVF। हृदय की गतिविधि की सबसे संपूर्ण तस्वीर बनाने के लिए कार्डियोग्राम के विभिन्न लीड आवश्यक हैं, क्योंकि कुछ विकृति छाती के लीड पर दिखाई देती हैं, अन्य मानक वाले पर, और फिर भी अन्य बढ़े हुए लीड पर दिखाई देती हैं।
व्यक्ति सोफे पर लेट जाता है, डॉक्टर इलेक्ट्रोड लगाता है और उपकरण चालू करता है। ईसीजी लिखते समय व्यक्ति को बिल्कुल शांत रहना चाहिए। हमें ऐसी किसी भी उत्तेजना को प्रकट नहीं होने देना चाहिए जो हृदय के कार्य की सच्ची तस्वीर को विकृत कर सकती है।
इलेक्ट्रोकार्डियोग्राम को सही तरीके से कैसे करें इसके बाद
प्रतिलेख - वीडियो
ईसीजी को डिकोड करने का सिद्धांत
चूंकि इलेक्ट्रोकार्डियोग्राम मायोकार्डियम के संकुचन और विश्राम की प्रक्रियाओं को दर्शाता है, इसलिए यह पता लगाना संभव है कि ये प्रक्रियाएं कैसे होती हैं और मौजूदा रोग प्रक्रियाओं की पहचान करना संभव है। इलेक्ट्रोकार्डियोग्राम के तत्व बारीकी से संबंधित हैं और चरणों की अवधि को दर्शाते हैं हृदय चक्र- सिस्टोल और डायस्टोल, यानी संकुचन और उसके बाद शिथिलता। इलेक्ट्रोकार्डियोग्राम को डिकोड करना दांतों के अध्ययन, एक दूसरे के सापेक्ष उनकी स्थिति, अवधि और अन्य मापदंडों पर आधारित है। विश्लेषण के लिए इलेक्ट्रोकार्डियोग्राम के निम्नलिखित तत्वों का अध्ययन किया जाता है:1. दाँत।
2. अंतराल.
3. खंड.
ईसीजी लाइन पर सभी तेज और चिकनी उभारों और अवतलताओं को दांत कहा जाता है। प्रत्येक दाँत को लैटिन वर्णमाला के एक अक्षर द्वारा निर्दिष्ट किया गया है। पी तरंग अटरिया के संकुचन को दर्शाती है, क्यूआरएस कॉम्प्लेक्स - हृदय के निलय के संकुचन को, टी तरंग - निलय की शिथिलता को दर्शाती है। कभी-कभी इलेक्ट्रोकार्डियोग्राम पर टी तरंग के बाद एक और यू तरंग होती है, लेकिन इसकी कोई नैदानिक और नैदानिक भूमिका नहीं होती है।
ईसीजी खंड को आसन्न दांतों के बीच घिरा हुआ खंड माना जाता है। हृदय विकृति के निदान के लिए, पी-क्यू और एस-टी खंड बहुत महत्वपूर्ण हैं। इलेक्ट्रोकार्डियोग्राम पर अंतराल एक जटिल है जिसमें एक दांत और एक अंतराल शामिल है। निदान के लिए पी-क्यू और क्यू-टी अंतराल बहुत महत्वपूर्ण हैं।
अक्सर डॉक्टर की रिपोर्ट में आप छोटे लैटिन अक्षर देख सकते हैं, जो दांत, अंतराल और खंडों को भी दर्शाते हैं। यदि शूल 5 मिमी से कम लंबा है तो छोटे अक्षरों का उपयोग किया जाता है। इसके अलावा, क्यूआरएस कॉम्प्लेक्स में कई आर तरंगें दिखाई दे सकती हैं, जिन्हें आमतौर पर आर', आर' आदि नामित किया जाता है। कभी-कभी आर तरंग गायब ही होती है। तब संपूर्ण परिसर को केवल दो अक्षरों - QS द्वारा निर्दिष्ट किया जाता है। इन सबका महत्वपूर्ण नैदानिक महत्व है।
ईसीजी व्याख्या योजना - परिणाम पढ़ने की सामान्य योजना
 इलेक्ट्रोकार्डियोग्राम को डिकोड करते समय, हृदय के कार्य को दर्शाने वाले निम्नलिखित पैरामीटर स्थापित किए जाने चाहिए:
इलेक्ट्रोकार्डियोग्राम को डिकोड करते समय, हृदय के कार्य को दर्शाने वाले निम्नलिखित पैरामीटर स्थापित किए जाने चाहिए: - हृदय की विद्युत अक्ष की स्थिति;
- हृदय ताल की शुद्धता और विद्युत आवेग की चालकता का निर्धारण (नाकाबंदी, अतालता की पहचान की जाती है);
- हृदय की मांसपेशियों के संकुचन की नियमितता का निर्धारण;
- हृदय गति का निर्धारण;
- विद्युत आवेग के स्रोत की पहचान करना (साइनस लय निर्धारित है या नहीं);
- आलिंद पी तरंग और पी-क्यू अंतराल की अवधि, गहराई और चौड़ाई का विश्लेषण;
- क्यूआरएसटी वेंट्रिकुलर वेव कॉम्प्लेक्स की अवधि, गहराई, चौड़ाई का विश्लेषण;
- आरएस-टी खंड और टी तरंग के मापदंडों का विश्लेषण;
- क्यू-टी अंतराल मापदंडों का विश्लेषण।
इलेक्ट्रोकार्डियोग्राम पर निष्कर्ष में, डॉक्टर को निम्नलिखित मापदंडों को प्रतिबिंबित करना चाहिए:
- साइनस लय या नहीं;
- लय नियमितता;
- हृदय गति (एचआर);
- हृदय की विद्युत अक्ष की स्थिति.
इलेक्ट्रोकार्डियोग्राम को समझने का उदाहरण
इलेक्ट्रोकार्डियोग्राम टेप की शुरुआत में एक अंशांकन संकेत होना चाहिए, जो 10 मिमी ऊंचे बड़े अक्षर "पी" जैसा दिखता है। यदि यह अंशांकन संकेत मौजूद नहीं है, तो इलेक्ट्रोकार्डियोग्राम सूचनाप्रद नहीं है। यदि अंशांकन सिग्नल की ऊंचाई मानक और संवर्धित लीड में 5 मिमी से कम है, और छाती लीड में 8 मिमी से नीचे है, तो इलेक्ट्रोकार्डियोग्राम का कम वोल्टेज है, जो कई हृदय विकृति का संकेत है। कुछ मापदंडों की बाद की डिकोडिंग और गणना के लिए, आपको यह जानना होगा कि ग्राफ़ पेपर के एक सेल में कौन सी समय अवधि फिट होती है। 25 मिमी/सेकेंड की बेल्ट गति पर, 1 मिमी लंबी एक सेल 0.04 सेकंड के बराबर होती है, और 50 मिमी/सेकेंड की गति पर - 0.02 सेकंड के बराबर होती है।हृदय संकुचन की नियमितता की जाँच करना
इसका मूल्यांकन अंतराल आर - आर द्वारा किया जाता है। यदि पूरी रिकॉर्डिंग के दौरान दांत एक दूसरे से समान दूरी पर स्थित हैं, तो लय नियमित है। अन्यथा इसे सही कहा जाता है. आर - आर दांतों के बीच की दूरी का अनुमान लगाना बहुत सरल है: इलेक्ट्रोकार्डियोग्राम को ग्राफ पेपर पर रिकॉर्ड किया जाता है, जिससे मिलीमीटर में किसी भी अंतराल को मापना आसान हो जाता है।हृदय गति (एचआर) गणना
 यह एक सरल अंकगणितीय विधि का उपयोग करके किया जाता है: ग्राफ पेपर पर दो आर तरंगों के बीच रखे गए बड़े वर्गों की संख्या की गणना करें। फिर हृदय गति की गणना सूत्र का उपयोग करके की जाती है, जो कार्डियोग्राफ में टेप की गति से निर्धारित होती है:
यह एक सरल अंकगणितीय विधि का उपयोग करके किया जाता है: ग्राफ पेपर पर दो आर तरंगों के बीच रखे गए बड़े वर्गों की संख्या की गणना करें। फिर हृदय गति की गणना सूत्र का उपयोग करके की जाती है, जो कार्डियोग्राफ में टेप की गति से निर्धारित होती है: 1. टेप की गति 50 मिमी/सेकेंड है - फिर हृदय गति 600 है जिसे वर्गों की संख्या से विभाजित किया जाता है।
2. टेप की गति 25 मिमी/सेकंड है - फिर हृदय गति 300 को वर्गों की संख्या से विभाजित किया जाता है।
उदाहरण के लिए, यदि 4.8 बड़े वर्ग दो आर दांतों के बीच फिट होते हैं, तो 50 मिमी/सेकेंड की बेल्ट गति पर हृदय गति, 600/4.8 = 125 बीट प्रति मिनट के बराबर होगी।
यदि हृदय गति असामान्य है, तो अधिकतम और न्यूनतम हृदय गति निर्धारित की जाती है, साथ ही आर तरंगों के बीच की अधिकतम और न्यूनतम दूरी को भी आधार बनाया जाता है।
लय के स्रोत की पहचान करना
डॉक्टर हृदय संकुचन की लय का अध्ययन करता है और पता लगाता है कि तंत्रिका कोशिकाओं का कौन सा नोड हृदय की मांसपेशियों के संकुचन और विश्राम की चक्रीय प्रक्रियाओं का कारण बनता है। रुकावटों की पहचान करने के लिए यह बहुत महत्वपूर्ण है।डिकोडिंग ईसीजी - लय
आम तौर पर, पेसमेकर साइनस नोड होता है। और ऐसी सामान्य लय को ही साइनस कहा जाता है - अन्य सभी विकल्प पैथोलॉजिकल हैं। विभिन्न विकृति विज्ञान में, हृदय चालन प्रणाली की तंत्रिका कोशिकाओं का कोई अन्य नोड पेसमेकर के रूप में कार्य कर सकता है। इस मामले में, चक्रीय विद्युत आवेग भ्रमित हो जाते हैं और हृदय की लय बाधित हो जाती है - अतालता उत्पन्न होती है।साइनस लय में लीड II में इलेक्ट्रोकार्डियोग्राम पर प्रत्येक क्यूआरएस कॉम्प्लेक्स से पहले एक पी तरंग होती है, और यह हमेशा सकारात्मक होती है। एक लीड में, सभी पी तरंगों का आकार, लंबाई और चौड़ाई समान होनी चाहिए।
पर आलिंद लय लीड II और III में P तरंग नकारात्मक है, लेकिन प्रत्येक QRS कॉम्प्लेक्स से पहले मौजूद है।
एट्रियोवेंट्रिकुलर लय कार्डियोग्राम पर पी तरंगों की अनुपस्थिति, या क्यूआरएस कॉम्प्लेक्स के बाद इस तरंग की उपस्थिति, और इससे पहले नहीं, जैसा कि सामान्य है, इसकी विशेषता है। इस प्रकार की लय के साथ, हृदय गति कम होती है, 40 से 60 बीट प्रति मिनट तक।
वेंट्रिकुलर लय क्यूआरएस कॉम्प्लेक्स की चौड़ाई में वृद्धि की विशेषता है, जो बड़ी और काफी भयावह हो जाती है। पी तरंगें और क्यूआरएस कॉम्प्लेक्स एक दूसरे से पूरी तरह से असंबंधित हैं। अर्थात्, कोई सख्त सही सामान्य अनुक्रम नहीं है - पी तरंग, उसके बाद क्यूआरएस कॉम्प्लेक्स। वेंट्रिकुलर लय को हृदय गति में कमी की विशेषता है - प्रति मिनट 40 बीट से कम।
हृदय की संरचनाओं के माध्यम से विद्युत आवेग संचालन की विकृति का पता लगाना
ऐसा करने के लिए, पी तरंग की अवधि, पी-क्यू अंतराल और क्यूआरएस कॉम्प्लेक्स को मापें। इन मापदंडों की अवधि की गणना मिलीमीटर टेप से की जाती है जिस पर कार्डियोग्राम रिकॉर्ड किया जाता है। सबसे पहले, गिनें कि प्रत्येक दांत या अंतराल कितने मिलीमीटर घेरता है, जिसके बाद परिणामी मान को 50 मिमी/सेकेंड की रिकॉर्डिंग गति पर 0.02 से गुणा किया जाता है, या 25 मिमी/सेकेंड की रिकॉर्डिंग गति पर 0.04 से गुणा किया जाता है।पी तरंग की सामान्य अवधि 0.1 सेकंड तक है, पी-क्यू अंतराल 0.12-0.2 सेकंड है, क्यूआरएस कॉम्प्लेक्स 0.06-0.1 सेकंड है।
हृदय की विद्युत धुरी
 अल्फा कोण के रूप में दर्शाया गया। इसकी सामान्य स्थिति, क्षैतिज या ऊर्ध्वाधर हो सकती है। इसके अलावा, एक पतले व्यक्ति में हृदय की धुरी औसत मूल्यों के सापेक्ष अधिक लंबवत होती है, जबकि मोटे व्यक्ति में यह अधिक क्षैतिज होती है। हृदय की विद्युत अक्ष की सामान्य स्थिति 30-69 o, ऊर्ध्वाधर - 70-90 o, क्षैतिज - 0-29 o है। अल्फा कोण, 91 से ±180 ओ के बराबर, हृदय के विद्युत अक्ष के दाईं ओर एक तीव्र विचलन को दर्शाता है। अल्फा कोण, 0 से -90 o के बराबर, हृदय के बाईं ओर विद्युत अक्ष के तीव्र विचलन को दर्शाता है।
अल्फा कोण के रूप में दर्शाया गया। इसकी सामान्य स्थिति, क्षैतिज या ऊर्ध्वाधर हो सकती है। इसके अलावा, एक पतले व्यक्ति में हृदय की धुरी औसत मूल्यों के सापेक्ष अधिक लंबवत होती है, जबकि मोटे व्यक्ति में यह अधिक क्षैतिज होती है। हृदय की विद्युत अक्ष की सामान्य स्थिति 30-69 o, ऊर्ध्वाधर - 70-90 o, क्षैतिज - 0-29 o है। अल्फा कोण, 91 से ±180 ओ के बराबर, हृदय के विद्युत अक्ष के दाईं ओर एक तीव्र विचलन को दर्शाता है। अल्फा कोण, 0 से -90 o के बराबर, हृदय के बाईं ओर विद्युत अक्ष के तीव्र विचलन को दर्शाता है। हृदय की विद्युत धुरी विभिन्न प्रकार से विचलित हो सकती है पैथोलॉजिकल स्थितियाँ. उदाहरण के लिए, हाइपरटोनिक रोगदाईं ओर विचलन की ओर जाता है; एक चालन विकार (नाकाबंदी) इसे दाईं या बाईं ओर स्थानांतरित कर सकता है।
आलिंद पी तरंग
आलिंद पी तरंग होनी चाहिए:- I, II, aVF और चेस्ट लीड में सकारात्मक (2, 3,4, 5, 6);
- एवीआर में नकारात्मक;
- III, aVL, V1 में द्विध्रुवीय (दांत का एक हिस्सा सकारात्मक क्षेत्र में और कुछ हिस्सा नकारात्मक क्षेत्र में होता है)।
पी तरंग के पैथोलॉजिकल रूप निम्नलिखित विकृति का संकेत दे सकते हैं:
1.
लीड II, III, aVF में लंबे और नुकीले दांत दाएं आलिंद ("कोर पल्मोनेल") की अतिवृद्धि के साथ दिखाई देते हैं;
2.
दो चोटियों वाली एपी तरंग और लीड I, aVL, V5 और V6 में बड़ी चौड़ाई बाएं आलिंद की अतिवृद्धि (उदाहरण के लिए, माइट्रल वाल्व रोग) को इंगित करती है।
पी-क्यू अंतराल
P-Q अंतराल की सामान्य अवधि 0.12 से 0.2 सेकंड होती है। पी-क्यू अंतराल की अवधि में वृद्धि एट्रियोवेंट्रिकुलर ब्लॉक का प्रतिबिंब है। इलेक्ट्रोकार्डियोग्राम पर, एट्रियोवेंट्रिकुलर ब्लॉक (एवी) के तीन डिग्री को प्रतिष्ठित किया जा सकता है:- मैं डिग्री:अन्य सभी परिसरों और तरंगों को संरक्षित करते हुए पी-क्यू अंतराल को सरल रूप से लंबा करना।
- द्वितीय डिग्री:कुछ क्यूआरएस कॉम्प्लेक्स के आंशिक नुकसान के साथ पी-क्यू अंतराल का लम्बा होना।
- तृतीय डिग्री:पी तरंग और क्यूआरएस कॉम्प्लेक्स के बीच संबंध की कमी। इस मामले में, अटरिया अपनी लय में काम करते हैं, और निलय - अपनी लय में।
वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स
 वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स में क्यूआरएस कॉम्प्लेक्स और एस-टी खंड शामिल हैं। क्यूआरएसटी कॉम्प्लेक्स की सामान्य अवधि 0.1 सेकंड से अधिक नहीं होती है, और इसकी वृद्धि हिस बंडल शाखाओं की नाकाबंदी के साथ पाई जाती है।
वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स में क्यूआरएस कॉम्प्लेक्स और एस-टी खंड शामिल हैं। क्यूआरएसटी कॉम्प्लेक्स की सामान्य अवधि 0.1 सेकंड से अधिक नहीं होती है, और इसकी वृद्धि हिस बंडल शाखाओं की नाकाबंदी के साथ पाई जाती है। क्यूआरएस कॉम्प्लेक्सइसमें क्रमशः तीन तरंगें, Q, R और S शामिल हैं। Q तरंग 1, 2 और 3 चेस्ट लीड को छोड़कर सभी लीड में कार्डियोग्राम पर दिखाई देती है। एक सामान्य Q तरंग का आयाम R तरंग के 25% तक होता है। Q तरंग की अवधि 0.03 सेकंड है। आर तरंग बिल्कुल सभी लीड में दर्ज की जाती है। एस तरंग सभी लीडों में भी दिखाई देती है, लेकिन इसका आयाम पहली वक्ष से चौथी तक कम हो जाता है, और 5वीं और 6वीं में यह पूरी तरह से अनुपस्थित हो सकता है। इस दाँत का अधिकतम आयाम 20 मिमी है।
एस-टी खंड है निदान की दृष्टि से बहुत महत्वपूर्ण है। इसी दांत से मायोकार्डियल इस्किमिया यानी हृदय की मांसपेशियों में ऑक्सीजन की कमी का पता लगाया जा सकता है। आमतौर पर यह खंड आइसोलाइन के साथ चलता है, पहली, दूसरी और तीसरी चेस्ट लीड में; यह अधिकतम 2 मिमी तक ऊपर उठ सकता है। और 4थे, 5वें और 6वें चेस्ट लीड में, एस-टी खंड आइसोलिन से अधिकतम आधा मिलीमीटर नीचे शिफ्ट हो सकता है। यह आइसोलिन से खंड का विचलन है जो मायोकार्डियल इस्किमिया की उपस्थिति को दर्शाता है।
टी लहर
टी तरंग हृदय के निलय की हृदय की मांसपेशियों में अंततः विश्राम की प्रक्रिया का प्रतिबिंब है। आमतौर पर, जब आर तरंग का आयाम बड़ा होता है, तो टी तरंग भी सकारात्मक होगी। एक नकारात्मक टी तरंग सामान्यतः केवल लीड एवीआर में दर्ज की जाती है।क्यू-टी अंतराल
क्यू-टी अंतराल हृदय के निलय के मायोकार्डियम में अंतिम संकुचन की प्रक्रिया को दर्शाता है।ईसीजी व्याख्या - सामान्य संकेतक
इलेक्ट्रोकार्डियोग्राम की प्रतिलिपि आमतौर पर डॉक्टर द्वारा निष्कर्ष में दर्ज की जाती है। सामान्य कार्डियक कार्डियोग्राम का एक विशिष्ट उदाहरण इस तरह दिखता है:1. पीक्यू - 0.12 सेकेंड।
2. क्यूआरएस - 0.06 सेकेंड।
3. क्यूटी - 0.31 एस.
4. आरआर - 0.62 - 0.66 - 0.6।
5. हृदय गति 70 - 75 बीट प्रति मिनट है।
6. सामान्य दिल की धड़कन।
7. हृदय की विद्युत धुरी सामान्य रूप से स्थित होती है।
आम तौर पर, लय केवल साइनस होनी चाहिए, एक वयस्क की हृदय गति 60 - 90 बीट प्रति मिनट होती है। पी तरंग आम तौर पर 0.1 सेकेंड से अधिक नहीं होती है, पी-क्यू अंतराल 0.12-0.2 सेकेंड है, क्यूआरएस कॉम्प्लेक्स 0.06-0.1 सेकेंड है, क्यू-टी 0.4 सेकेंड तक है।
यदि कार्डियोग्राम पैथोलॉजिकल है, तो यह विशिष्ट सिंड्रोम और मानक से विचलन को इंगित करता है (उदाहरण के लिए, बाईं बंडल शाखा की आंशिक नाकाबंदी, मायोकार्डियल इस्किमिया, आदि)। डॉक्टर तरंगों, अंतरालों और खंडों के सामान्य मापदंडों में विशिष्ट उल्लंघनों और परिवर्तनों को भी दर्शा सकते हैं (उदाहरण के लिए, पी तरंग या क्यू-टी अंतराल का छोटा होना, आदि)।
बच्चों और गर्भवती महिलाओं में ईसीजी की व्याख्या
सिद्धांत रूप में, बच्चों और गर्भवती महिलाओं की हृदय इलेक्ट्रोकार्डियोग्राम रीडिंग सामान्य होती है - स्वस्थ वयस्कों के समान। हालाँकि, कुछ निश्चित हैं शारीरिक विशेषताएं. उदाहरण के लिए, बच्चों की हृदय गति एक वयस्क की तुलना में अधिक होती है। 3 साल तक के बच्चे की सामान्य हृदय गति 100-110 बीट प्रति मिनट, 3-5 साल के बच्चे की सामान्य हृदय गति - 90-100 बीट प्रति मिनट होती है। फिर धीरे-धीरे हृदय गति कम हो जाती है, और किशोरावस्थाइसकी तुलना एक वयस्क से की जाती है - 60 - 90 बीट प्रति मिनट।गर्भवती महिलाओं में, हृदय की विद्युत धुरी में थोड़ा विचलन हो सकता है बाद मेंबढ़ते गर्भाशय द्वारा संपीड़न के कारण गर्भधारण। इसके अलावा, साइनस टैचीकार्डिया अक्सर विकसित होता है, यानी, हृदय गति में 110 - 120 बीट प्रति मिनट की वृद्धि होती है, जो एक कार्यात्मक स्थिति है और अपने आप दूर हो जाती है। हृदय गति में वृद्धि अधिक मात्रा में परिसंचारी रक्त और बढ़े हुए कार्यभार से जुड़ी है। हृदय पर बढ़ते भार के कारण, गर्भवती महिलाओं को अंग के विभिन्न हिस्सों में अधिभार का अनुभव हो सकता है। ये घटनाएं कोई विकृति विज्ञान नहीं हैं - वे गर्भावस्था से जुड़ी हैं और बच्चे के जन्म के बाद अपने आप दूर हो जाएंगी।
दिल का दौरा पड़ने के दौरान इलेक्ट्रोकार्डियोग्राम को डिकोड करना
 मायोकार्डियल रोधगलन हृदय की मांसपेशियों की कोशिकाओं को ऑक्सीजन की आपूर्ति की अचानक समाप्ति है, जिसके परिणामस्वरूप ऊतक क्षेत्र के परिगलन का विकास होता है जो हाइपोक्सिया की स्थिति में होता है। ऑक्सीजन आपूर्ति में व्यवधान का कारण अलग-अलग हो सकता है - अक्सर यह रक्त वाहिका में रुकावट, या उसका टूटना होता है। दिल का दौरा केवल एक हिस्से को प्रभावित करता है मांसपेशियों का ऊतकहृदय, और क्षति की मात्रा आकार पर निर्भर करती है नसभरा हुआ या टूटा हुआ पाया गया। इलेक्ट्रोकार्डियोग्राम पर, मायोकार्डियल रोधगलन के कुछ संकेत होते हैं जिनके द्वारा इसका निदान किया जा सकता है।
मायोकार्डियल रोधगलन हृदय की मांसपेशियों की कोशिकाओं को ऑक्सीजन की आपूर्ति की अचानक समाप्ति है, जिसके परिणामस्वरूप ऊतक क्षेत्र के परिगलन का विकास होता है जो हाइपोक्सिया की स्थिति में होता है। ऑक्सीजन आपूर्ति में व्यवधान का कारण अलग-अलग हो सकता है - अक्सर यह रक्त वाहिका में रुकावट, या उसका टूटना होता है। दिल का दौरा केवल एक हिस्से को प्रभावित करता है मांसपेशियों का ऊतकहृदय, और क्षति की मात्रा आकार पर निर्भर करती है नसभरा हुआ या टूटा हुआ पाया गया। इलेक्ट्रोकार्डियोग्राम पर, मायोकार्डियल रोधगलन के कुछ संकेत होते हैं जिनके द्वारा इसका निदान किया जा सकता है। रोधगलन के विकास की प्रक्रिया में, चार चरणों को प्रतिष्ठित किया जाता है, जिनमें शामिल हैं विभिन्न अभिव्यक्तियाँईसीजी पर:
- तीव्र;
- तीव्र;
- अर्धतीव्र;
- सिकाट्रिकियल.
कभी-कभी तीव्र चरण से पहले मायोकार्डियल इस्किमिया के चरण का पता लगाना संभव होता है, जो उच्च टी तरंगों की विशेषता है।
तीव्र अवस्थादिल का दौरा 2-3 सप्ताह तक रहता है। इस अवधि के दौरान, ईसीजी पर एक विस्तृत और उच्च आयाम वाली क्यू तरंग और एक नकारात्मक टी तरंग दर्ज की जाती है।
अर्धतीव्र अवस्था 3 महीने तक चलता है. ईसीजी एक विशाल आयाम के साथ एक बहुत बड़ी नकारात्मक टी तरंग दिखाता है, जो धीरे-धीरे सामान्य हो जाती है। कभी-कभी एस-टी खंड में वृद्धि का पता चलता है, जिसे इस अवधि तक समाप्त हो जाना चाहिए था। यह एक चिंताजनक लक्षण है, क्योंकि यह हृदय धमनीविस्फार के गठन का संकेत दे सकता है।
निशान चरणदिल का दौरा अंतिम होता है, क्योंकि क्षतिग्रस्त स्थान पर संयोजी ऊतक बन जाता है, जो संकुचन करने में असमर्थ होता है। यह निशान ईसीजी पर क्यू तरंग के रूप में दर्ज हो जाता है, जो जीवन भर बना रहता है। अक्सर टी तरंग चिकनी होती है, इसका आयाम कम होता है, या पूरी तरह से नकारात्मक होता है।
सबसे आम ईसीजी की व्याख्या
 निष्कर्ष में, डॉक्टर ईसीजी व्याख्या का परिणाम लिखते हैं, जो अक्सर समझ से बाहर होता है क्योंकि इसमें शब्द, सिंड्रोम और केवल पैथोफिजियोलॉजिकल प्रक्रियाओं के बयान शामिल होते हैं। आइए सबसे आम पर नजर डालें ईसीजी निष्कर्ष, जो चिकित्सा शिक्षा के बिना किसी व्यक्ति के लिए समझ से बाहर हो जाते हैं।
निष्कर्ष में, डॉक्टर ईसीजी व्याख्या का परिणाम लिखते हैं, जो अक्सर समझ से बाहर होता है क्योंकि इसमें शब्द, सिंड्रोम और केवल पैथोफिजियोलॉजिकल प्रक्रियाओं के बयान शामिल होते हैं। आइए सबसे आम पर नजर डालें ईसीजी निष्कर्ष, जो चिकित्सा शिक्षा के बिना किसी व्यक्ति के लिए समझ से बाहर हो जाते हैं। एक्टोपिक लयइसका मतलब साइनस नहीं है - जो या तो एक विकृति विज्ञान या एक आदर्श हो सकता है। नियम अस्थानिक लयतब होता है जब हृदय की चालन प्रणाली में जन्मजात विकृति होती है, लेकिन व्यक्ति को कोई शिकायत नहीं होती है और वह अन्य हृदय संबंधी विकृति से पीड़ित नहीं होता है। अन्य मामलों में, एक एक्टोपिक लय रुकावटों की उपस्थिति को इंगित करता है।
पुनर्ध्रुवीकरण प्रक्रियाओं में परिवर्तनईसीजी संकुचन के बाद हृदय की मांसपेशियों की शिथिलता की प्रक्रिया के उल्लंघन को दर्शाता है।
सामान्य दिल की धड़कनयह एक स्वस्थ व्यक्ति की सामान्य हृदय गति है।
साइनस या साइनसोइडल टैचीकार्डियाइसका मतलब है कि एक व्यक्ति की लय सही और नियमित है, लेकिन हृदय गति बढ़ी हुई है - प्रति मिनट 90 से अधिक धड़कन। 30 वर्ष से कम उम्र के युवाओं में, यह आदर्श का एक प्रकार है।
शिरानाल- यह कम हृदय गति है - सामान्य, नियमित लय की पृष्ठभूमि के मुकाबले प्रति मिनट 60 बीट से कम।
गैर विशिष्ट एसटी-टी परिवर्तनइसका मतलब है कि मानक से मामूली विचलन हैं, लेकिन उनका कारण हृदय रोगविज्ञान से पूरी तरह से असंबंधित हो सकता है। ज़रूर गुजरना होगा पूर्ण परीक्षा. ऐसे गैर-विशिष्ट एसटी-टी परिवर्तन अक्सर महिलाओं में रजोनिवृत्ति के दौरान पोटेशियम, सोडियम, क्लोरीन, मैग्नीशियम आयनों या विभिन्न अंतःस्रावी विकारों के असंतुलन के साथ विकसित हो सकते हैं।
द्विध्रुवीय आर तरंगदिल के दौरे के अन्य लक्षणों के साथ संयोजन में मायोकार्डियम की पूर्वकाल की दीवार को नुकसान का संकेत मिलता है। यदि दिल के दौरे के कोई अन्य लक्षण नहीं पाए जाते हैं, तो द्विध्रुवीय आर तरंग विकृति विज्ञान का संकेत नहीं है।
क्यूटी लम्बा होनाहाइपोक्सिया (ऑक्सीजन की कमी), रिकेट्स, या बच्चे के तंत्रिका तंत्र की अत्यधिक उत्तेजना का संकेत हो सकता है, जो जन्म के आघात का परिणाम है।
मायोकार्डियल हाइपरट्रॉफीइसका मतलब है कि हृदय की मांसपेशियों की दीवार मोटी हो जाती है और अत्यधिक भार के तहत काम करती है। इससे निम्न का निर्माण हो सकता है:
- दिल की धड़कन रुकना;
- अतालता.
मध्यम फैला हुआ परिवर्तनमायोकार्डियम मेंइसका मतलब है कि ऊतक पोषण ख़राब हो गया है और कार्डियक मांसपेशी डिस्ट्रोफी विकसित हो गई है। यह एक ठीक करने योग्य स्थिति है: आपको एक डॉक्टर को देखने और अपने आहार को सामान्य करने सहित उपचार के पर्याप्त कोर्स से गुजरना होगा।
हृदय की विद्युत धुरी का विचलन (ईओएस)बाएँ या दाएँ क्रमशः बाएँ या दाएँ वेंट्रिकल की अतिवृद्धि के साथ संभव है। मोटे लोगों में ईओएस बाईं ओर और पतले लोगों में दाईं ओर विचलन कर सकता है, लेकिन इस मामले में यह आदर्श का एक प्रकार है।
वाम प्रकार ईसीजी- बाईं ओर ईओएस विचलन।
एनबीपीएनजी- "अपूर्ण दाएँ बंडल शाखा ब्लॉक" का संक्षिप्त रूप। यह स्थिति नवजात शिशुओं में हो सकती है और यह एक सामान्य प्रकार है। दुर्लभ मामलों में, आरबीबीबी अतालता का कारण बन सकता है, लेकिन आम तौर पर विकास की ओर नहीं ले जाता है नकारात्मक परिणाम. हिस्स बंडल शाखा का ब्लॉक होना लोगों में काफी आम है, लेकिन अगर दिल से जुड़ी कोई शिकायत नहीं है तो यह बिल्कुल भी खतरनाक नहीं है।
बीपीवीएलएनपीजी- एक संक्षिप्त नाम जिसका अर्थ है "बायीं बंडल शाखा की पूर्वकाल शाखा की नाकाबंदी।" हृदय में विद्युत आवेगों के संचालन के उल्लंघन को दर्शाता है, और अतालता के विकास की ओर जाता है।
V1-V3 में R तरंग की छोटी वृद्धिइंटरवेंट्रिकुलर सेप्टल रोधगलन का संकेत हो सकता है। यह सटीक रूप से निर्धारित करने के लिए कि क्या यह मामला है, एक और ईसीजी अध्ययन करना आवश्यक है।
सीएलसी सिंड्रोम(क्लेन-लेवी-क्रिटेस्को सिंड्रोम) हृदय की चालन प्रणाली की एक जन्मजात विशेषता है। अतालता के विकास का कारण हो सकता है। इस सिंड्रोम के लिए उपचार की आवश्यकता नहीं होती है, लेकिन हृदय रोग विशेषज्ञ द्वारा नियमित रूप से जांच कराना आवश्यक है।
कम वोल्टेज ईसीजीअक्सर पेरिकार्डिटिस (बड़ी मात्रा) के साथ दर्ज किया जाता है संयोजी ऊतकहृदय में, मांसपेशियों की जगह)। इसके अलावा, यह संकेत थकावट या मायक्सेडेमा का प्रतिबिंब हो सकता है।
मेटाबोलिक परिवर्तनहृदय की मांसपेशियों के अपर्याप्त पोषण का प्रतिबिंब हैं। हृदय रोग विशेषज्ञ द्वारा जांच किया जाना और उपचार का एक कोर्स करना आवश्यक है।
चालन मंदीइसका मतलब है कि तंत्रिका आवेग हृदय के ऊतकों के माध्यम से सामान्य से अधिक धीमी गति से चलता है। इस स्थिति में स्वयं विशेष उपचार की आवश्यकता नहीं होती है - यह हृदय की चालन प्रणाली की जन्मजात विशेषता हो सकती है। हृदय रोग विशेषज्ञ द्वारा नियमित निगरानी की सिफारिश की जाती है।
नाकाबंदी 2 और 3 डिग्रीहृदय चालन की गंभीर गड़बड़ी को दर्शाता है, जो अतालता द्वारा प्रकट होता है। ऐसे में इलाज जरूरी है.
दाहिने निलय द्वारा हृदय का आगे की ओर घूमनाहाइपरट्रॉफी के विकास का एक अप्रत्यक्ष संकेत हो सकता है। इस मामले में, इसके कारण का पता लगाना और उपचार का कोर्स करना या अपने आहार और जीवनशैली को समायोजित करना आवश्यक है।
व्याख्या के साथ एक इलेक्ट्रोकार्डियोग्राम की कीमत
व्याख्या के साथ एक इलेक्ट्रोकार्डियोग्राम की लागत विशिष्ट के आधार पर काफी भिन्न होती है चिकित्सा संस्थान. इस प्रकार, सार्वजनिक अस्पतालों और क्लीनिकों में ईसीजी लेने और डॉक्टर द्वारा इसकी व्याख्या करने की प्रक्रिया के लिए न्यूनतम कीमत 300 रूबल से है। इस मामले में, आपको रिकॉर्ड किए गए वक्र और उन पर डॉक्टर के निष्कर्ष वाली फिल्में प्राप्त होंगी, जिन्हें वह स्वयं बनाएगा, या कंप्यूटर प्रोग्राम का उपयोग करके बनाएगा।यदि आप इलेक्ट्रोकार्डियोग्राम पर संपूर्ण और विस्तृत निष्कर्ष प्राप्त करना चाहते हैं, सभी मापदंडों और परिवर्तनों के बारे में डॉक्टर से स्पष्टीकरण प्राप्त करना चाहते हैं, तो संपर्क करना बेहतर है निजी दवाखाना, जो समान सेवाएँ प्रदान करता है। यहां डॉक्टर न केवल कार्डियोग्राम को समझने के बाद निष्कर्ष लिखने में सक्षम होंगे, बल्कि रुचि के सभी बिंदुओं को समझाने में अपना समय लेते हुए, शांति से आपसे बात भी कर सकेंगे। हालाँकि, एक निजी व्याख्या के साथ ऐसे कार्डियोग्राम की लागत चिकित्सा केंद्र 800 रूबल से 3600 रूबल तक है। आपको यह नहीं मानना चाहिए कि बुरे विशेषज्ञ एक साधारण क्लिनिक या अस्पताल में काम करते हैं - यह सिर्फ डॉक्टर के पास है सरकारी विभाग, एक नियम के रूप में, बहुत बड़ी मात्रा में काम होता है, इसलिए उसके पास प्रत्येक रोगी के साथ विस्तार से बात करने का समय नहीं होता है।
चित्र में. 89 वेंट्रिकुलर मायोकार्डियम को योजनाबद्ध रूप से दिखाता है। वेंट्रिकुलर मायोकार्डियम के उत्तेजना वैक्टर एंडोकार्डियम से एपिकार्डियम तक फैलते हैं, यानी उन्हें रिकॉर्डिंग इलेक्ट्रोड की ओर निर्देशित किया जाता है और ईसीजी टेप पर आर तरंगों के रूप में ग्राफिक रूप से प्रदर्शित किया जाएगा (इंटरवेंट्रिकुलर सेप्टम के वैक्टर को समझ को सरल बनाने के लिए नहीं माना जाता है)।
जब मायोकार्डियल रोधगलन होता है (चित्र 90), मांसपेशी फाइबर का हिस्सा मर जाता है, और नेक्रोसिस क्षेत्र में कोई उत्तेजना वेक्टर नहीं होगा। नतीजतन, रोधगलन क्षेत्र के ऊपर स्थित रिकॉर्डिंग इलेक्ट्रोड ईसीजी टेप पर आर तरंग को रिकॉर्ड नहीं करेगा, लेकिन विपरीत दीवार के संरक्षित वेक्टर को प्रदर्शित करने के लिए मजबूर किया जाएगा। हालाँकि, यह वेक्टर रिकॉर्डिंग इलेक्ट्रोड से दूर निर्देशित है, और इसलिए यह ईसीजी टेप पर क्यू तरंग के रूप में दिखाई देगा।

पहला ईसीजी संकेत रोधगलन क्षेत्र के ऊपर स्थित लीड में आर तरंग की अनुपस्थिति है।
दूसरा ईसीजी संकेत रोधगलन क्षेत्र के ऊपर स्थित लीड में पैथोलॉजिकल क्यू तरंग की उपस्थिति है।
हम पैथोलॉजिकल Q तरंग को Q तरंग कहते हैं जिसकी चौड़ाई 0.03 s से अधिक होती है। सामान्य क्यू तरंग की उत्पत्ति को याद रखें - यह इंटरवेंट्रिकुलर सेप्टम का उत्तेजना है, और इसके उत्तेजना का समय 0.03" से अधिक नहीं है।
मायोकार्डियल रोधगलन के दौरान, मायोकार्डियोसाइट्स की मृत्यु हो जाती है, इंट्रासेल्युलर पोटेशियम आयन मृत कोशिका को छोड़ देते हैं, एपिकार्डियम के नीचे जमा हो जाते हैं, जिससे नेक्रोसिस क्षेत्र में "विद्युत क्षति धाराएं" बनती हैं, जिसका वेक्टर बाहर की ओर निर्देशित होता है। ये क्षति धाराएं प्रक्रियाओं को महत्वपूर्ण रूप से बदल देती हैं ज़ोन नेक्रोसिस में रिपोलराइजेशन (एस-टी और टी), जो ईसीजी टेप पर प्रदर्शित होता है। रोधगलन क्षेत्र के ऊपर और विपरीत दिशा में स्थित रिकॉर्डिंग इलेक्ट्रोड इन क्षति धाराओं को रिकॉर्ड करते हैं, लेकिन प्रत्येक अपने तरीके से।

रोधगलन क्षेत्र के ऊपर का इलेक्ट्रोड एसटी खंड को आइसोलिन से ऊपर उठाकर क्षति धाराओं को प्रदर्शित करेगा, क्योंकि इन धाराओं का वेक्टर इसकी ओर निर्देशित है। विपरीत इलेक्ट्रोड आइसोलिन के नीचे एसटी खंड को कम करके समान क्षति धाराओं को प्रदर्शित करेगा; धाराएँ इससे दूर निर्देशित होती हैं। विरोधी लीडों के एस-टी खंडों की बहुदिशात्मक गति, समान क्षति धाराओं को प्रदर्शित करते हुए, विसंगति कहलाती है।
तीसरा ईसीजी संकेत रोधगलन क्षेत्र के ऊपर स्थित लीड में आइसोलिन के ऊपर एसटी खंड का बढ़ना है।
चौथा ईसीजी संकेत रोधगलन के क्षेत्र के विपरीत लीड में आइसोलिन के नीचे एस-टी खंड का एक असंगत विस्थापन है।
रोधगलन का पांचवां ईसीजी संकेत रोधगलन के क्षेत्र के ऊपर स्थित लीड में एक नकारात्मक टी तरंग है। हमने ऊपर इस सुविधा पर विशेष रूप से चर्चा नहीं की, लेकिन हमने उल्लेख किया कि पोटेशियम आयन पुन:ध्रुवीकरण प्रक्रियाओं को महत्वपूर्ण रूप से बदल देते हैं। नतीजतन, सामान्य सकारात्मक टी तरंग, पुनर्ध्रुवीकरण प्रक्रियाओं को दर्शाती है, नकारात्मक में बदल जाती है।
आइए चित्र 92 के साथ मायोकार्डियल रोधगलन के सभी लक्षणों को संक्षेप में प्रस्तुत करें।

मायोकार्डियल रोधगलन के ईसीजी संकेत:
रोधगलितांश क्षेत्र के ऊपर स्थित लीड में आर तरंग की अनुपस्थिति;
रोधगलितांश क्षेत्र के ऊपर स्थित लीड में एक पैथोलॉजिकल क्यू तरंग की उपस्थिति;
रोधगलितांश क्षेत्र के ऊपर स्थित लीड में आइसोलिन के ऊपर एस-टी खंड की ऊंचाई;
रोधगलन के क्षेत्र के विपरीत लीड में आइसोलिन के नीचे एस-टी खंड का असंगत विस्थापन;
मेडिकल परीक्षणों की पॉकेट संदर्भ पुस्तक लियोनिद विटालिविच रुडनिट्स्की
7.2. सबसे आम और सबसे महत्वपूर्ण ईसीजी सिंड्रोम
7.2.1. मायोकार्डियल हाइपरट्रॉफी
हाइपरट्रॉफी का कारण, एक नियम के रूप में, हृदय पर अत्यधिक भार है, या तो प्रतिरोध (धमनी उच्च रक्तचाप) या मात्रा (क्रोनिक रीनल और/या हृदय विफलता) द्वारा। हृदय के बढ़े हुए कार्य से मायोकार्डियम में चयापचय प्रक्रियाओं में वृद्धि होती है और इसके बाद मांसपेशी फाइबर की संख्या में वृद्धि होती है। हृदय के हाइपरट्रॉफाइड हिस्से की बायोइलेक्ट्रिकल गतिविधि बढ़ जाती है, जो इलेक्ट्रोकार्डियोग्राम में परिलक्षित होती है।
7.2.1.1. बाएं आलिंद अतिवृद्धि
बाएं आलिंद अतिवृद्धि का एक विशिष्ट संकेत पी तरंग की चौड़ाई में वृद्धि (0.12 सेकेंड से अधिक) है। दूसरा संकेत पी तरंग के आकार में बदलाव है (दूसरे शिखर की प्रबलता के साथ दो कूबड़) (चित्र 6)।
चावल। 6. बाएं आलिंद अतिवृद्धि के लिए ईसीजी
बाएं आलिंद अतिवृद्धि माइट्रल वाल्व स्टेनोसिस का एक विशिष्ट लक्षण है और इसलिए इस बीमारी में पी तरंग को पी-मित्रेल कहा जाता है। इसी तरह के बदलाव लीड I, II, aVL, V5, V6 में देखे गए हैं।
7.2.1.2. दायां आलिंद अतिवृद्धि
दाहिने आलिंद की अतिवृद्धि के साथ, परिवर्तन पी तरंग को भी प्रभावित करते हैं, जो एक नुकीला आकार प्राप्त कर लेता है और आयाम में बढ़ जाता है (चित्र 7)।
चावल। 7. दाएं आलिंद (पी-पल्मोनेल), दाएं वेंट्रिकल (एस-प्रकार) की अतिवृद्धि के लिए ईसीजी
दाएं अलिंद की अतिवृद्धि अलिंद सेप्टल दोष, फुफ्फुसीय परिसंचरण के उच्च रक्तचाप के साथ देखी जाती है।
अक्सर, ऐसी पी तरंग फेफड़ों के रोगों में पाई जाती है; इसे अक्सर पी-पल्मोनेल कहा जाता है।
दाएं आलिंद की अतिवृद्धि लीड II, III, aVF, V1, V2 में P तरंग में परिवर्तन का संकेत है।
7.2.1.3. बाएं निलय अतिवृद्धि
हृदय के निलय तनाव के प्रति बेहतर रूप से अनुकूलित होते हैं, और प्रारंभिक अवस्था में उनकी अतिवृद्धि ईसीजी पर दिखाई नहीं दे सकती है, लेकिन जैसे-जैसे विकृति विकसित होती है, विशिष्ट लक्षण दिखाई देने लगते हैं।
वेंट्रिकुलर हाइपरट्रॉफी के साथ, ईसीजी अलिंद हाइपरट्रॉफी की तुलना में काफी अधिक परिवर्तन दिखाता है।
बाएं निलय अतिवृद्धि के मुख्य लक्षण हैं (चित्र 8):
हृदय के विद्युत अक्ष का बाईं ओर विचलन (लेवोग्राम);
संक्रमण क्षेत्र का दाईं ओर स्थानांतरण (लीड V2 या V3 में);
लीड V5, V6 में R तरंग RV4 की तुलना में उच्च और आयाम में बड़ी है;
लीड V1, V2 में डीप S;
लीड V5, V6 में विस्तारित QRS कॉम्प्लेक्स (0.1 s या अधिक तक);
ऊपर की ओर उत्तलता के साथ आइसोइलेक्ट्रिक लाइन के नीचे एस-टी खंड का विस्थापन;
लीड I, II, aVL, V5, V6 में नकारात्मक T तरंग।
चावल। 8. बाएं वेंट्रिकुलर हाइपरट्रॉफी के लिए ईसीजी
बाएं निलय अतिवृद्धि अक्सर देखी जाती है धमनी का उच्च रक्तचाप, एक्रोमेगाली, फियोक्रोमोसाइटोमा, साथ ही माइट्रल और महाधमनी वाल्व, जन्मजात हृदय दोष।
7.2.1.4. दायां निलय अतिवृद्धि
उन्नत मामलों में दाएं वेंट्रिकुलर हाइपरट्रॉफी के लक्षण ईसीजी पर दिखाई देते हैं। निदान चालू प्राथमिक अवस्थाअतिवृद्धि अत्यंत जटिल है।
अतिवृद्धि के लक्षण (चित्र 9):
हृदय के विद्युत अक्ष का दाहिनी ओर विचलन (प्रवोग्राम);
लीड V1 में गहरी S तरंग और लीड III, aVF, V1, V2 में उच्च R तरंग;
RV6 दांत की ऊंचाई सामान्य से कम है;
लीड V1, V2 में विस्तारित QRS कॉम्प्लेक्स (0.1 s या अधिक तक);
लीड V5 और V6 में भी गहरी S तरंग;
पक्षपात एस-टी खंडआइसोलिन उत्तल के नीचे दाईं ओर ऊपर की ओर III, aVF, V1 और V2;
दाहिनी बंडल शाखा की पूर्ण या अपूर्ण नाकाबंदी;
संक्रमण क्षेत्र को बाईं ओर स्थानांतरित करें।
चावल। 9. दाएं वेंट्रिकुलर हाइपरट्रॉफी के लिए ईसीजी
दाएं वेंट्रिकुलर हाइपरट्रॉफी अक्सर फुफ्फुसीय रोगों, माइट्रल वाल्व स्टेनोसिस, म्यूरल थ्रोम्बोसिस और स्टेनोसिस में फुफ्फुसीय परिसंचरण में बढ़ते दबाव से जुड़ी होती है। फेफड़े के धमनीऔर जन्मजात हृदय दोष।
7.2.2. ताल विकार
कमजोरी, सांस लेने में तकलीफ, तेज़ दिल की धड़कन, बार-बार और सांस लेने में कठिनाई, हृदय के कार्य में रुकावट, घुटन की भावना, बेहोशी या चेतना की हानि के एपिसोड हृदय रोगों के कारण हृदय ताल की गड़बड़ी की अभिव्यक्ति हो सकते हैं। ईसीजी उनकी उपस्थिति की पुष्टि करने में मदद करता है, और सबसे महत्वपूर्ण रूप से उनके प्रकार का निर्धारण करता है।
यह याद रखना चाहिए कि स्वचालितता हृदय की चालन प्रणाली की कोशिकाओं का एक अनूठा गुण है, और साइनस नोड, जो लय को नियंत्रित करता है, में सबसे बड़ी स्वचालितता होती है।
लय गड़बड़ी (अतालता) का निदान उन मामलों में किया जाता है जहां ईसीजी पर कोई साइनस लय नहीं होती है।
सामान्य साइनस लय के लक्षण:
पी तरंग आवृत्ति - 60 से 90 (प्रति 1 मिनट) तक;
आर-आर अंतराल की समान अवधि;
एवीआर को छोड़कर सभी लीड में सकारात्मक पी तरंग।
हृदय ताल की गड़बड़ी बहुत विविध है। सभी अतालता को नोमोटोपिक (साइनस नोड में ही परिवर्तन विकसित होते हैं) और हेटरोटोपिक में विभाजित किया गया है। बाद के मामले में, उत्तेजक आवेग साइनस नोड के बाहर उत्पन्न होते हैं, यानी, एट्रिया, एट्रियोवेंट्रिकुलर जंक्शन और वेंट्रिकल्स (उसके बंडल की शाखाओं में) में।
नोमोटोपिक अतालता में साइनस ब्रैडी और टैचीकार्डिया और अनियमित साइनस लय शामिल हैं। हेटरोटोपिक - आलिंद फिब्रिलेशन और स्पंदन और अन्य विकार। यदि अतालता की घटना उत्तेजना की शिथिलता से जुड़ी है, तो ऐसी लय गड़बड़ी को एक्सट्रैसिस्टोल और पैरॉक्सिस्मल टैचीकार्डिया में विभाजित किया गया है।
ईसीजी पर पता लगाए जा सकने वाले सभी प्रकार के अतालता को ध्यान में रखते हुए, लेखक ने, पाठक को चिकित्सा विज्ञान की पेचीदगियों से बोर न करने के लिए, खुद को केवल बुनियादी अवधारणाओं को परिभाषित करने और सबसे अधिक विचार करने की अनुमति दी महत्वपूर्ण उल्लंघनलय और चालकता.
7.2.2.1. साइनस टैकीकार्डिया
साइनस नोड में आवेगों की बढ़ी हुई पीढ़ी (प्रति मिनट 100 से अधिक आवेग)।
ईसीजी पर यह सामान्य पी तरंग की उपस्थिति और आर-आर अंतराल के छोटा होने से प्रकट होता है।
7.2.2.2. शिरानाल
साइनस नोड में पल्स पीढ़ी की आवृत्ति 60 से अधिक नहीं होती है।
ईसीजी पर यह सामान्य पी तरंग की उपस्थिति और आर-आर अंतराल के बढ़ने से प्रकट होता है।
यह ध्यान दिया जाना चाहिए कि 30 से कम की संकुचन आवृत्ति के साथ, ब्रैडीकार्डिया साइनस नहीं है।
टैचीकार्डिया और ब्रैडीकार्डिया दोनों मामलों में, रोगी का इलाज उस बीमारी के लिए किया जाता है जिसके कारण लय में गड़बड़ी हुई थी।
7.2.2.3. अनियमित साइनस लय
साइनस नोड में आवेग अनियमित रूप से उत्पन्न होते हैं। ईसीजी सामान्य तरंगें और अंतराल दिखाता है, लेकिन अवधि आर-आर अंतरालकम से कम 0.1 एस का अंतर है।
इस प्रकार की अतालता स्वस्थ लोगों में हो सकती है और इसके लिए उपचार की आवश्यकता नहीं होती है।
7.2.2.4. इडियोवेंट्रिकुलर लय
हेटेरोटोपिक अतालता, जिसमें पेसमेकर या तो बंडल शाखाएं या पर्किनजे फाइबर होते हैं।
अत्यंत गंभीर विकृति।
ईसीजी पर एक दुर्लभ लय (अर्थात् 30-40 बीट प्रति मिनट), पी तरंग अनुपस्थित है, क्यूआरएस कॉम्प्लेक्स विकृत और चौड़े हैं (अवधि 0.12 सेकेंड या अधिक)।
केवल गंभीर हृदय विकृति में होता है। ऐसे विकार वाले रोगी को इसकी आवश्यकता होती है आपातकालीन देखभालऔर हृदय गहन देखभाल इकाई में तत्काल अस्पताल में भर्ती होने के अधीन है।
7.2.2.5. एक्सट्रासिस्टोल
एक अस्थानिक आवेग के कारण हृदय का असाधारण संकुचन। व्यावहारिक महत्व एक्सट्रैसिस्टोल का सुप्रावेंट्रिकुलर और वेंट्रिकुलर में विभाजन है।
यदि हृदय की असाधारण उत्तेजना (संकुचन) पैदा करने वाला फोकस अटरिया में स्थित है, तो ईसीजी पर एक सुप्रावेंट्रिकुलर (जिसे एट्रियल भी कहा जाता है) एक्सट्रैसिस्टोल दर्ज किया जाता है।
जब वेंट्रिकल्स में से एक में एक्टोपिक फोकस बनता है तो वेंट्रिकुलर एक्सट्रैसिस्टोल को कार्डियोग्राम पर दर्ज किया जाता है।
एक्सट्रैसिस्टोल दुर्लभ, लगातार (1 मिनट में 10% से अधिक हृदय संकुचन), युग्मित (बिगेमेनी) और समूह (एक पंक्ति में तीन से अधिक) हो सकता है।
आइए हम एट्रियल एक्सट्रैसिस्टोल के ईसीजी संकेतों को सूचीबद्ध करें:
पी तरंग का आकार और आयाम बदल गया;
पी-क्यू अंतराल छोटा हो गया है;
समय से पहले रिकॉर्ड किया गया क्यूआरएस कॉम्प्लेक्स सामान्य (साइनस) कॉम्प्लेक्स से आकार में भिन्न नहीं होता है;
एक्सट्रैसिस्टोल के बाद आने वाला आर-आर अंतराल सामान्य से अधिक लंबा होता है, लेकिन दो सामान्य अंतराल (अपूर्ण प्रतिपूरक विराम) से छोटा होता है।
कार्डियोस्क्लेरोसिस की पृष्ठभूमि के खिलाफ वृद्ध लोगों में एट्रियल एक्सट्रैसिस्टोल अधिक आम हैं कोरोनरी रोगहृदय, लेकिन व्यावहारिक रूप से स्वस्थ लोगों में भी देखा जा सकता है, उदाहरण के लिए, यदि कोई व्यक्ति बहुत चिंतित है या तनाव का अनुभव कर रहा है।
यदि व्यावहारिक रूप से स्वस्थ व्यक्ति में एक्सट्रैसिस्टोल देखा जाता है, तो उपचार में वैलोकॉर्डिन, कोरवालोल निर्धारित करना और पूर्ण आराम सुनिश्चित करना शामिल है।
किसी रोगी में एक्सट्रैसिस्टोल दर्ज करते समय, अंतर्निहित बीमारी का उपचार और आइसोप्टिन समूह से एंटीरैडमिक दवाएं लेने की भी आवश्यकता होती है।
वेंट्रिकुलर एक्सट्रैसिस्टोल के लक्षण:
पी तरंग अनुपस्थित है;
असाधारण क्यूआरएस कॉम्प्लेक्स काफी चौड़ा (0.12 सेकेंड से अधिक) और विकृत हो गया है;
पूर्ण प्रतिपूरक विराम.
वेंट्रिकुलर एक्सट्रैसिस्टोल हमेशा हृदय क्षति (इस्केमिक हृदय रोग, मायोकार्डिटिस, एंडोकार्डिटिस, दिल का दौरा, एथेरोस्क्लेरोसिस) का संकेत देता है।
पर वेंट्रिकुलर एक्सट्रैसिस्टोलप्रति 1 मिनट में 3-5 संकुचन की आवृत्ति के साथ, एंटीरैडमिक थेरेपी अनिवार्य है।
लिडोकेन को अक्सर अंतःशिरा द्वारा प्रशासित किया जाता है, लेकिन अन्य दवाओं का भी उपयोग किया जा सकता है। सावधानीपूर्वक ईसीजी निगरानी के साथ उपचार किया जाता है।
7.2.2.6. कंपकंपी क्षिप्रहृदयता
अति-लगातार संकुचन का अचानक हमला, जो कुछ सेकंड से लेकर कई दिनों तक चलता है। हेटेरोटोपिक पेसमेकर या तो निलय में या सुप्रावेंट्रिकुलर में स्थित होता है।
सुप्रावेंट्रिकुलर टैचीकार्डिया के साथ (इस मामले में, आवेग एट्रिया या एट्रियोवेंट्रिकुलर नोड में बनते हैं), सही लय ईसीजी पर 180 से 220 संकुचन प्रति मिनट की आवृत्ति के साथ दर्ज की जाती है।
क्यूआरएस कॉम्प्लेक्स को बदला या बढ़ाया नहीं गया है।
पैरॉक्सिस्मल टैचीकार्डिया के वेंट्रिकुलर रूप में, पी तरंगें ईसीजी पर अपना स्थान बदल सकती हैं, क्यूआरएस कॉम्प्लेक्स विकृत और चौड़े हो जाते हैं।
सुप्रावेंट्रिकुलर टैचीकार्डिया वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम में होता है, आमतौर पर कम होता है तीव्र हृदयाघातमायोकार्डियम।
पैरॉक्सिस्मल टैचीकार्डिया का वेंट्रिकुलर रूप मायोकार्डियल रोधगलन, इस्केमिक हृदय रोग और इलेक्ट्रोलाइट चयापचय विकारों वाले रोगियों में पाया जाता है।
7.2.2.7. आलिंद फिब्रिलेशन (आलिंद फिब्रिलेशन)
एक प्रकार का सुप्रावेंट्रिकुलर अतालता, जो अटरिया की अतुल्यकालिक, असंगठित विद्युत गतिविधि के कारण होता है, जिसके बाद उनके सिकुड़ा कार्य में गिरावट आती है। आवेगों का प्रवाह पूरी तरह से निलय तक नहीं होता है, और वे अनियमित रूप से सिकुड़ते हैं।
यह अतालता सबसे आम हृदय ताल गड़बड़ी में से एक है।
यह 60 वर्ष से अधिक आयु के 6% से अधिक रोगियों में और इस आयु से कम उम्र के 1% रोगियों में होता है।
आलिंद फिब्रिलेशन के लक्षण:
आर-आर अंतराल अलग हैं (अतालता);
कोई P तरंगें नहीं हैं;
झिलमिलाहट तरंगें रिकॉर्ड की जाती हैं (वे विशेष रूप से लीड II, III, V1, V2 में स्पष्ट रूप से दिखाई देती हैं);
विद्युत प्रत्यावर्तन (एक लीड में I तरंगों के विभिन्न आयाम)।
आलिंद फिब्रिलेशन माइट्रल स्टेनोसिस, थायरोटॉक्सिकोसिस और कार्डियोस्क्लेरोसिस के साथ होता है, और अक्सर मायोकार्डियल रोधगलन के साथ भी होता है। स्वास्थ्य देखभालसाइनस लय को बहाल करना है। प्रोकेनामाइड, पोटेशियम की तैयारी और अन्य एंटीरैडमिक दवाओं का उपयोग किया जाता है।
7.2.2.8. आलिंद स्पंदन
यह आलिंद फिब्रिलेशन की तुलना में बहुत कम बार देखा जाता है।
आलिंद स्पंदन के साथ, अटरिया की सामान्य उत्तेजना और संकुचन अनुपस्थित होते हैं और व्यक्तिगत अलिंद तंतुओं की उत्तेजना और संकुचन देखा जाता है।
7.2.2.9. वेंट्रिकुलर फिब्रिलेशन
सबसे खतरनाक और गंभीर लय विकार, जिसके कारण रक्त संचार जल्दी बंद हो जाता है। मायोकार्डियल रोधगलन के साथ-साथ में भी होता है टर्मिनल चरणरोगियों में विभिन्न हृदय रोगों की स्थिति नैदानिक मृत्यु. वेंट्रिकुलर फाइब्रिलेशन के मामले में, तत्काल पुनर्जीवन उपाय आवश्यक हैं।
वेंट्रिकुलर फाइब्रिलेशन के लक्षण:
वेंट्रिकुलर कॉम्प्लेक्स के सभी दांतों की अनुपस्थिति;
प्रति मिनट 450-600 तरंगों की आवृत्ति के साथ सभी लीड में फाइब्रिलेशन तरंगों का पंजीकरण।
7.2.3. चालन विकार
उत्तेजना के संचरण में मंदी या पूर्ण समाप्ति के रूप में आवेग के संचालन में गड़बड़ी की स्थिति में होने वाले कार्डियोग्राम में परिवर्तन को नाकाबंदी कहा जाता है। जिस स्तर पर उल्लंघन हुआ उसके आधार पर नाकेबंदी को वर्गीकृत किया जाता है।
सिनोआट्रियल, एट्रियल, एट्रियोवेंट्रिकुलर और इंट्रावेंट्रिकुलर नाकाबंदी हैं। इनमें से प्रत्येक समूह को आगे उपविभाजित किया गया है। उदाहरण के लिए, I, II और III डिग्री के सिनोट्रियल नाकाबंदी, दाएं और बाएं बंडल शाखाओं की नाकाबंदी हैं। एक अधिक विस्तृत विभाजन भी है (बायीं बंडल शाखा की पूर्वकाल शाखा की नाकाबंदी, दाहिनी बंडल शाखा का अधूरा ब्लॉक)। ईसीजी का उपयोग करके दर्ज किए गए चालन विकारों में, निम्नलिखित रुकावटें सबसे अधिक व्यावहारिक महत्व की हैं:
सिनोट्रियल III डिग्री;
एट्रियोवेंट्रिकुलर I, II और III डिग्री;
दाएं और बाएं बंडल शाखाओं की नाकाबंदी।
प्रतीकों का विश्वकोश पुस्तक से लेखक रोशाल विक्टोरिया मिखाइलोव्नाक्रॉस: सबसे आम रूप क्रॉस एक लौकिक प्रतीक है जिसका अध्ययन किया जाना चाहिए और अत्यंत सम्मान के साथ व्यवहार किया जाना चाहिए। "दीक्षा का विज्ञान" मानवता का सामान्य प्रतीक क्रॉस है। यह सबसे प्राचीन धर्मों में, अधिकांश में पाया जा सकता है
मग, गर्डर्स, आपूर्ति पुस्तक से - पंक्चर के बिना मछली पकड़ना लेखक स्मिरनोव सर्गेई जॉर्जिएविचसबसे महत्वपूर्ण विशेषताएं विंडेज और सुव्यवस्थित आकार हैं। किसी संरचना का घुमाव हवा की ओर निर्देशित पार्श्व, ललाट सतह के क्षेत्र से निर्धारित होता है। यह औसत पिन सर्कल के समान क्षेत्र से 1.5-2 गुना छोटा है। एक बड़ी लहर "वर्ग" के साथ
चेतना की प्रलय पुस्तक से [धार्मिक, अनुष्ठान, रोजमर्रा की आत्महत्याएं, आत्महत्या के तरीके] लेखक रेव्याको तात्याना इवानोव्नाआत्महत्या का सबसे आम कारण अकेलापन पी. शिरीखेव, यूएसएसआर एकेडमी ऑफ साइंसेज के मनोविज्ञान संस्थान में अंतरसमूह संबंधों के मनोविज्ञान की प्रयोगशाला के प्रमुख, दार्शनिक विज्ञान के उम्मीदवार: "आत्महत्या का मुख्य कारण एक व्यक्ति की अर्थहीनता की भावना है के बारे में उनकी
आर्थिक संकट में जीवन रक्षा के लिए स्कूल पुस्तक से लेखक इलिन एंड्री ट्रैफिक पुलिस की किताब से. कैसे व्यवहार करें, क्या जानना ज़रूरी है? लेखक शालिमोवा नतालिया अलेक्जेंड्रोवना वर्तनी, उच्चारण, साहित्यिक संपादन की हैंडबुक पुस्तक से लेखक रोसेन्थल डिटमार एलियाशेविच§ 232. सबसे आम शाब्दिक-शैलीगत त्रुटियां और चूक किसी भी शैली और शैली के कार्यों पर काम करते समय शाब्दिक-शैलीगत त्रुटियों और चूक का विश्लेषण बहुत महत्वपूर्ण है। उनमें से सबसे आम हैं: 1) वाचालता (या "अतिरिक्त शब्दों" का उपयोग); 2)
चिकित्सा में विश्लेषण और अनुसंधान की संपूर्ण संदर्भ पुस्तक पुस्तक से लेखक इंगरलीब मिखाइल बोरिसोविच मेडिकल रिसर्च: ए गाइड पुस्तक से लेखक इंगरलीब मिखाइल बोरिसोविच आवश्यक ज्ञान के लिए एक संक्षिप्त मार्गदर्शिका पुस्तक से लेखक द्वारा द मोस्ट कंप्लीट पोल्ट्री फार्मर्स रेफरेंस बुक से लेखक स्लटस्की इगोरपक्षियों की सबसे आम बीमारी ड्रॉप्सी है पेट की गुहामुर्गियों में उदर गुहा की जलोदर एक गैर-संक्रामक बीमारी है। में पक्षियों को प्रभावित करता है अलग-अलग उम्र में. उदर गुहा में द्रव के संचय द्वारा विशेषता। इसका कारण जल-नमक का उल्लंघन हो सकता है
चरम स्थितियों में क्या करें पुस्तक से लेखक सीतनिकोव विटाली पावलोविच"गुड़िया" धोखाधड़ी के सबसे आम तरीकों में पीड़ित को पैसों की गड्डी के बजाय, कागज के साफ-सुथरे मुड़े हुए खाली टुकड़ों के पैकेट सौंपना है, जिन पर दोनों तरफ असली बिल लगे हुए हैं। मूल रूप से, "गुड़िया" को फेंकना खरीद और बिक्री के दौरान होता है
ड्राइवर की सुरक्षा पुस्तक से लेखक बारबाकाडेज़ एंड्रीड्राइवरों के संबंध में बेईमान यातायात पुलिस निरीक्षकों की सबसे आम "चालें" मीडिया अक्सर ड्राइवरों के ध्यान में बेईमान यातायात पुलिस निरीक्षकों के बारे में "डरावनी कहानियाँ" लाता है जो निर्दोष ड्राइवरों को धोखा देते हैं।
ड्राइव लाइक द स्टिग पुस्तक से कोलिन्स बेन द्वारास्किडिंग के सबसे आम कारण क्या हैं? फिसलन सड़क की फिसलन भरी सतह के कारण हो सकती है, लेकिन आमतौर पर यह आपके द्वारा कुछ ऐसा करने के कारण होता है जिससे टायर अपनी पकड़ सीमा तक पहुँच जाते हैं, उदाहरण के लिए: 1. बहुत देर से और बहुत ज़ोर से ब्रेक लगाना;2. बारी दर्ज करें




