कण्ठमाला (या कण्ठमाला) एक तीव्र बीमारी है विषाणुजनित रोग, जो पैरामाइक्सोवायरस के संपर्क के कारण होता है। कण्ठमाला, जिसके लक्षण बुखार, एक सामान्य प्रकार के नशे के साथ-साथ लार ग्रंथियों (एक या अधिक) के बढ़ने के रूप में प्रकट होते हैं, अक्सर मामलों में अन्य अंगों के साथ-साथ केंद्रीय तंत्रिका तंत्र को भी प्रभावित करते हैं।
सामान्य विवरण
रोग का स्रोत विशेष रूप से मनुष्य हैं, अर्थात् वे रोगी जिनमें रोग प्रकट या अप्रत्यक्ष रूप में होता है। संक्रमण के क्षण से लेकर इस बीमारी का संकेत देने वाले पहले लक्षण प्रकट होने तक रोगी पहले 1-2 दिनों के भीतर संक्रामक हो जाते हैं। इसके अलावा, वे बीमारी के पहले पांच दिनों में संक्रामक होते हैं। जिस क्षण से रोगी में कण्ठमाला के लक्षण गायब हो जाते हैं, तब से यह संक्रामक होना भी बंद हो जाता है।
वायरस हवाई बूंदों से फैलता है, लेकिन दूषित वस्तुओं (उदाहरण के लिए, खिलौनों आदि के माध्यम से) के माध्यम से इसके संचरण की संभावना से इंकार नहीं किया जा सकता है। जहां तक संक्रमण की संवेदनशीलता की बात है तो यह काफी अधिक है।
इस बीमारी से बच्चे मुख्य रूप से प्रभावित होते हैं। लिंग के संबंध में, यह देखा गया है कि पुरुषों में कण्ठमाला रोग की घटना महिलाओं की तुलना में डेढ़ गुना अधिक होती है। इसके अलावा, इस बीमारी की विशेषता उच्च मौसमी है, इसकी अधिकतम घटना मार्च-अप्रैल में और न्यूनतम अगस्त-सितंबर में होती है।
वयस्क आबादी (लगभग 80-90%) में, रक्त में संक्रमण के प्रति एंटीबॉडी की उपस्थिति का पता लगाया जाता है, जो बदले में, इसके प्रसार के महत्व को इंगित करता है।
कण्ठमाला के पाठ्यक्रम की विशेषताएं
ऊपरी हिस्से की श्लेष्मा झिल्ली श्वसन तंत्र, जो इस संदर्भ में टॉन्सिल को भी बाहर नहीं करता है। रोगज़नक़ का प्रवेश हेमेटोजेनस तरीके से लार ग्रंथियों में होता है, न कि स्टेनन (यानी, कान) वाहिनी के माध्यम से। वायरस का प्रसार पूरे शरीर में होता है, जिसके दौरान यह अपने लिए सबसे अनुकूल परिस्थितियों का चयन करता है जिसमें इसका प्रजनन संभव हो जाएगा - विशेष रूप से, ये ग्रंथि संबंधी अंग हैं और तंत्रिका तंत्र.
तंत्रिका तंत्र, साथ ही अन्य ग्रंथि संबंधी अंग, न केवल लार ग्रंथियों के प्रभावित होने के बाद, बल्कि उसी समय या उससे पहले भी क्षति के लिए अतिसंवेदनशील होते हैं। कुछ मामलों में, इस प्रकार का घाव मौजूद नहीं हो सकता है।
रोगज़नक़ का स्थानीयकरण, साथ ही कुछ अंगों के साथ होने वाले परिवर्तनों की गंभीरता, रोग के लक्षणों की विशेषता वाली व्यापक विविधता को निर्धारित करती है। कण्ठमाला के दौरान, शरीर एंटीबॉडी का उत्पादन शुरू कर देता है, जिसका बाद में कई वर्षों में पता चलता है; इसके अलावा, शरीर में एक एलर्जी पुनर्गठन भी होता है, जो लंबे समय तक (संभवतः जीवन भर भी) बना रहता है।
हम जिस वायरस को बेअसर करने के तंत्र पर विचार कर रहे हैं, उसे निर्धारित करने में, यह ध्यान रखना महत्वपूर्ण है कि विषाणुनाशक निकायों को एक महत्वपूर्ण भूमिका सौंपी जाती है जो वायरस की गतिविधि को दबाते हैं, साथ ही कोशिकाओं में इसके प्रवेश की प्रक्रिया को भी दबाते हैं।
कण्ठमाला के नैदानिक रूपों का वर्गीकरण
कण्ठमाला का कोर्स हो सकता है विभिन्न विकल्प नैदानिक रूप, जो रोग के निदान की प्रक्रिया में विशेष रूप से महत्वपूर्ण है। आज रोग के रूपों के वर्गीकरण का कोई आम तौर पर स्वीकृत संस्करण नहीं है, लेकिन निम्नलिखित, सबसे सफल भिन्नता लागू है।
- प्रकट रूप:
- रूप सरल हैं: केवल लार ग्रंथियां (एक या कई) प्रभावित होती हैं;
- जटिल रूप: लार ग्रंथियां, साथ ही कुछ अन्य प्रकार के अंग प्रभावित होते हैं, जो मेनिनजाइटिस, नेफ्रैटिस, ऑर्काइटिस, गठिया, मास्टिटिस, मेनिंगोएन्सेफलाइटिस, आदि के रूप में प्रकट होते हैं;
- स्वरूप की अंतर्निहित गंभीरता के आधार पर:
- हल्के (असामान्य, मिटे हुए) रूप;
- मध्यम रूप;
- रूप भारी हैं.
- एक प्रकार के संक्रमण का अप्रकट रूप;
- कण्ठमाला की पृष्ठभूमि के विरुद्ध होने वाली अवशिष्ट प्रकार की घटनाएं:
- मधुमेह;
- बांझपन;
- वृषण शोष;
- केंद्रीय तंत्रिका तंत्र के कार्यों में गड़बड़ी;
- बहरापन.
रोग के प्रकट रूपों के संबंध में वर्गीकरण में दो अतिरिक्त मानदंड शामिल हैं: जटिलताएँ (उनकी उपस्थिति या अनुपस्थिति), साथ ही रोग की गंभीरता। फिर संक्रमण के अप्रकट रूप में होने की संभावना (अर्थात, स्पर्शोन्मुख) का संकेत दिया जाता है; इसके अलावा, अवशिष्ट घटनाएँ जो रोगी के शरीर से कण्ठमाला वायरस के उन्मूलन के क्षण से लंबे समय तक (मुख्य रूप से जीवन भर) बनी रहती हैं। भी पहचाना गया. रोग के परिणामों की गंभीरता (बहरापन, बांझपन, आदि) इस अनुभाग की आवश्यकता को निर्धारित करती है, क्योंकि व्यवहार में विशेषज्ञ अक्सर उन पर ध्यान नहीं देते हैं।
जहां तक रोग के जटिल रूपों की बात है, इनमें रोग के वे रूप शामिल हैं जिनमें किसी भी संख्या में केवल लार ग्रंथियां प्रभावित होती हैं। जटिल रूपों के मामले में, लार ग्रंथियों को नुकसान एक अनिवार्य घटक माना जाता है नैदानिक तस्वीरहालाँकि, अन्य प्रकार के अंगों (मुख्य रूप से ग्रंथियाँ: स्तन, प्रजनन, आदि), तंत्रिका तंत्र, गुर्दे, जोड़ों, मायोकार्डियम को नुकसान के विकास से इंकार नहीं किया जा सकता है।
कण्ठमाला के पाठ्यक्रम के अनुरूप गंभीरता मानदंड निर्धारित करने के संबंध में, वे बुखार की गंभीरता और नशे की विशेषता वाले लक्षणों से शुरू होते हैं, इसके अलावा जटिलताओं (उनकी अनुपस्थिति या उपस्थिति) को भी ध्यान में रखा जाता है। सरल कण्ठमाला का कोर्स, एक नियम के रूप में, अपनी स्वयं की सौम्यता की विशेषता है; मध्यम गंभीरता कुछ हद तक कम आम है; किसी भी मामले में गंभीर रूप जटिलताओं (अक्सर एकाधिक) के साथ होते हैं।
peculiarities कण्ठमाला के हल्के रूप जटिलताओं की संभावना को छोड़कर, निम्न-श्रेणी के बुखार, हल्के या अनुपस्थित नशे के साथ रोग के दौरान शामिल हों।
मध्यम रूप ज्वर तापमान (38-39 डिग्री के भीतर) की घटना, साथ ही नशा के गंभीर लक्षणों के साथ बुखार का दीर्घकालिक रूप ( सिरदर्द, ठंड लगना, मायलगिया, आर्थ्राल्जिया)। लार ग्रंथियां महत्वपूर्ण आकार तक पहुंच जाती हैं, और जटिलताओं के साथ द्विपक्षीय पैरोटाइटिस अक्सर संभव होता है।
गंभीर रूप के साथ बीमारियाँ होती हैं उच्च तापमानशरीर (40 डिग्री या अधिक से), और इसकी वृद्धि एक महत्वपूर्ण अवधि (दो या अधिक सप्ताह के भीतर) की विशेषता है। इसके अलावा, नशा के लक्षण तेजी से व्यक्त किए जाते हैं (गंभीर कमजोरी, कमी)। रक्तचाप, नींद संबंधी विकार, टैचीकार्डिया, एनोरेक्सिया, आदि)। इस मामले में, कण्ठमाला लगभग हमेशा द्विपक्षीय होती है, और इसकी जटिलताएँ कई होती हैं। विषाक्तता के साथ संयोजन में बुखार तरंगों में होता है, और प्रत्येक व्यक्तिगत तरंग सीधे एक अतिरिक्त जटिलता की उपस्थिति से संबंधित होती है। कुछ मामलों में, बीमारी की शुरुआत के पहले दिनों से गंभीर पाठ्यक्रम का निर्धारण नहीं किया जाता है।
कण्ठमाला: बच्चों में लक्षण
कण्ठमाला, किसी भी अन्य संक्रमण की तरह, कई प्रासंगिक चरण होते हैं, जिनमें से पहला ऊष्मायन अवधि है, इसकी अवधि लगभग 12-21 दिन है।
श्वसन पथ के श्लेष्म झिल्ली के माध्यम से बच्चे के शरीर में वायरस के प्रवेश के बाद, यह रक्तप्रवाह में प्रवेश करता है, जिसके बाद यह पूरे शरीर में फैल जाता है। वायरस मुख्य रूप से ग्रंथियों के अंगों (अग्न्याशय, लार ग्रंथियों, थायरॉयड ग्रंथि, अंडकोष, प्रोस्टेट) के क्षेत्र के साथ-साथ केंद्रीय तंत्रिका तंत्र में केंद्रित होता है। यह इन अंगों में है कि वायरस जमा होता है और गुणा करता है, जो अंततः होता है उद्भवनफिर से रक्त में प्रकट होता है - यह पहले से ही विरेमिया की दूसरी लहर निर्धारित करता है। रक्त में वायरस की उपस्थिति की अवधि लगभग 7 दिन है, जिसके दौरान विशेष अनुसंधान तकनीकों का उपयोग करके उनका पता लगाना संभव हो जाता है।
इसके बाद कण्ठमाला का चरण आता है, जो नैदानिक लक्षणों की उपस्थिति का चरण है। बच्चों में कण्ठमाला का क्लासिक कोर्स बुखार (लगभग 38 डिग्री) की उपस्थिति की विशेषता है। एक या दो दिन के भीतर, दर्द के साथ सूजन हो जाती है, जो पैरोटिड लार ग्रंथि से स्थानीयकृत होती है। लार ग्रंथि की सूजन, तदनुसार, इसके कार्यों में व्यवधान की ओर ले जाती है, जो बदले में शुष्क मुंह का कारण बनती है।
यह ध्यान में रखते हुए कि लार में स्वयं जीवाणुरोधी और साथ ही पाचन गुण होते हैं, परिणामी विकार अपच संबंधी विकारों (पेट दर्द, मतली, मल विकार) और मौखिक गुहा में उपस्थिति को भड़काता है। जीवाण्विक संक्रमण(स्टामाटाइटिस)। बच्चों में कण्ठमाला या तो लार ग्रंथि को क्षति के द्विपक्षीय रूप में या द्विपक्षीय रूप में हो सकती है।
पैरोटिड ग्रंथि के अलावा, सबलिंगुअल और सबमांडिबुलर लार ग्रंथियां भी कण्ठमाला से प्रभावित हो सकती हैं। इसके कारण, चेहरा फूला हुआ हो जाता है, यह अभिव्यक्ति विशेष रूप से पैरोटिड और ठोड़ी क्षेत्रों में स्पष्ट होती है। रोग की विशिष्ट अभिव्यक्तियों के आधार पर, इसे सुअर के "थूथन" के समान दिखने के कारण लोकप्रिय रूप से कण्ठमाला कहा जाता है।
जब अन्य अंग सूजन प्रक्रिया में शामिल होते हैं, तो जटिल कण्ठमाला विकसित होती है। इस मामले में, बच्चों को पेट में भारीपन और मल में गड़बड़ी, मतली और उल्टी का अनुभव होता है।
इस बीमारी से पीड़ित बड़े बच्चों (स्कूल जाने की उम्र) में अंडकोष (ऑर्काइटिस) को नुकसान हो सकता है, साथ ही प्रोस्टेट ग्रंथि (यानी प्रोस्टेटाइटिस) को भी नुकसान हो सकता है। मूलतः बच्चों में केवल एक अंडकोष ही प्रभावित होता है, जिसमें सूजन आ जाती है। इसके अलावा, अंडकोश की त्वचा लाल हो जाती है और छूने पर गर्म महसूस होती है।
प्रोस्टेटाइटिस के मामले में, दर्द का स्थानीयकरण पेरिनियल क्षेत्र में केंद्रित होता है। एक मलाशय परीक्षा एक ट्यूमर गठन की उपस्थिति निर्धारित करती है, जिसकी उपस्थिति दर्द की अभिव्यक्ति के साथ भी होती है। लड़कियों के लिए, इस मामले में, अंडाशय को नुकसान संभव हो जाता है, जो मतली और पेट दर्द के रूप में लक्षणों के साथ होता है।
बच्चों में कण्ठमाला का कोर्स न केवल इसकी अभिव्यक्ति के शास्त्रीय रूप में, बल्कि मिटाए गए रूप और स्पर्शोन्मुख रूप में भी संभव है। मिटाया हुआ रूप तापमान में मामूली वृद्धि (37.5 डिग्री तक) के साथ होता है, लार ग्रंथियों को कोई विशेष क्षति नहीं होती है (या यह महत्वहीन है और कुछ दिनों के बाद गायब हो जाता है)। तदनुसार, बच्चों में कण्ठमाला का स्पर्शोन्मुख रूप बिना किसी लक्षण के, उन्हें किसी भी तरह से परेशान किए बिना होता है। साथ ही, ये वे रूप हैं जो बच्चे के पर्यावरण के लिए सबसे खतरनाक हैं - इस मामले में, वह बीमारी का प्रसारक है, जो बदले में, हमेशा तदनुसार प्रकट नहीं होता है, जिससे इसे पूरा करना असंभव हो जाता है समय पर संगरोध उपाय।
कण्ठमाला: वयस्कों में लक्षण
गलसुआ वयस्कों में भी होता है। इसकी अधिकांश अभिव्यक्तियों में इसका पाठ्यक्रम और लक्षण बच्चों में कण्ठमाला के पाठ्यक्रम के समान हैं।
ऊष्मायन अवधि की अवधि लगभग 11-23 दिन (अधिकतर 15-19 के भीतर) है। कुछ रोगियों में रोग की शुरुआत से एक से दो दिन पहले प्रोड्रोमल लक्षण अनुभव होते हैं। यह ठंड लगने, जोड़ों और मांसपेशियों में दर्द और सिरदर्द के रूप में प्रकट होता है। मुंह में सूखापन दिखाई देता है, और पैरोटिड लार ग्रंथियों के क्षेत्र में असुविधा होती है।
मूलतः, रोग की शुरुआत धीरे-धीरे संक्रमण के साथ होती है कम श्रेणी बुखारउच्च तापमान तक, बुखार की अवधि लगभग एक सप्ताह होती है। इस बीच, अक्सर ऐसा होता है कि बीमारी का कोर्स ऊंचे तापमान के बिना होता है। बुखार के साथ, सिरदर्द, अस्वस्थता और कमजोरी नोट की जाती है; रोगी अनिद्रा से भी परेशान हो सकते हैं।
बच्चों की तरह वयस्कों में कण्ठमाला की मुख्य अभिव्यक्ति पैरोटिड ग्रंथियों की सूजन है, और संभवतः सबलिंगुअल और सबमांडिबुलर ग्रंथियों की भी। इन ग्रंथियों का प्रक्षेपण टटोलने पर सूजन और दर्द को निर्धारित करता है। पैरोटिड लार ग्रंथि में स्पष्ट वृद्धि इस तथ्य की ओर ले जाती है कि रोगी का चेहरा नाशपाती के आकार का हो जाता है, और प्रभावित हिस्से पर इयरलोब भी कुछ हद तक ऊपर उठ जाता है। सूजन वाले क्षेत्र में त्वचा काफ़ी खिंची हुई होती है, चमकदार भी होती है और सिलवटों में इकट्ठा होना काफी मुश्किल होता है। रंग में कोई बदलाव नहीं है.
वयस्कों में, कण्ठमाला मुख्य रूप से घावों के द्विपक्षीय रूप में प्रकट होती है, हालाँकि, बच्चों की तरह, एकतरफा घावों की संभावना से इंकार नहीं किया जा सकता है। रोगी को पैरोटिड क्षेत्र में दर्द और तनाव की भावना का अनुभव होता है, जो विशेष रूप से रात में तीव्र होता है। क्षेत्र में एक ट्यूमर द्वारा संपीड़न कान का उपकरणइससे कानों में शोर के साथ-साथ दर्द भी हो सकता है। इयरलोब के पीछे दबाव दर्द की स्पष्ट अभिव्यक्ति को इंगित करता है, और यह लक्षण रोग की शुरुआती अभिव्यक्तियों में से सबसे महत्वपूर्ण है।
कुछ मामलों में, रोगी को भोजन चबाने की कोशिश करते समय कठिनाई का अनुभव होता है; इस लक्षण की अभिव्यक्ति के अधिक गंभीर रूप कार्यात्मक ट्रिस्मस के विकास में व्यक्त किए जाते हैं जो चबाने वाली मांसपेशियों में होता है। लार में एक साथ कमी के साथ-साथ शुष्क मुँह की उपस्थिति भी प्रासंगिक लक्षण है। दर्द की अवधि लगभग 3-4 दिन होती है, कुछ मामलों में यह एक सप्ताह के भीतर धीरे-धीरे कम होने के साथ गर्दन या कान तक फैल जाता है। लगभग उसी समय, लार ग्रंथियों के प्रक्षेपण में उत्पन्न होने वाली सूजन गायब हो जाती है।
प्रोड्रोमल अवधि वयस्कों में रोग के पाठ्यक्रम की एक विशेषता है। यह गंभीर नैदानिक लक्षणों की उपस्थिति की विशेषता है। पहले से ही उल्लेखित सामान्य विषाक्त अभिव्यक्तियों के अलावा, अपच संबंधी और प्रतिश्यायी तराजू की घटनाएं प्रासंगिक हो जाती हैं। लार ग्रंथियों (सबमांडिबुलर और सब्लिंगुअल) के घाव बच्चों की तुलना में वयस्कों में अधिक बार देखे जाते हैं।
कण्ठमाला: जटिलताएँ
कण्ठमाला अक्सर केंद्रीय तंत्रिका तंत्र और ग्रंथियों के अंगों को नुकसान के रूप में जटिलताओं के साथ होती है। अगर हम बचपन की रुग्णता के बारे में बात कर रहे हैं, तो सबसे अधिक जटिलता बन जाती है सीरस मैनिंजाइटिस. यह उल्लेखनीय है कि पुरुषों में कण्ठमाला की शिकायत के रूप में मेनिनजाइटिस विकसित होने की संभावना तीन गुना अधिक होती है। अधिकतर, केंद्रीय तंत्रिका तंत्र को नुकसान का संकेत देने वाले लक्षण लार ग्रंथियों की सूजन होने के बाद दिखाई देते हैं। इस बीच, लार ग्रंथियों के साथ संयोजन में केंद्रीय तंत्रिका तंत्र को एक साथ नुकसान से इंकार नहीं किया जा सकता है।
कण्ठमाला के लगभग 10% मामलों में, मेनिनजाइटिस का विकास लार ग्रंथियों की सूजन से पहले होता है, और कुछ मामलों में, रोगियों में मेनिन्जियल लक्षण लार ग्रंथियों को प्रभावित करने वाले स्पष्ट परिवर्तनों के बिना दिखाई देते हैं।
मेनिनजाइटिस की शुरुआत अपनी गंभीरता से होती है, अक्सर मामलों में इसे हिंसक (अक्सर बीमारी के 4-7 दिनों तक) बताया जाता है। इसके अलावा ठंड लगने लगती है, शरीर का तापमान 39 डिग्री या उससे अधिक तक पहुंच जाता है। रोगी को तेज सिरदर्द और उल्टी होती है। मेनिंगियल सिंड्रोम काफी तेजी से विकसित होने लगता है, जो गर्दन की मांसपेशियों की कठोरता के साथ-साथ केरिंग-ब्रुडज़िंस्की के लक्षणों में भी प्रकट होता है। मेनिनजाइटिस और बुखार के लक्षण 10-12 दिनों के बाद गायब हो जाते हैं।
कुछ मरीज़, सूचीबद्ध मेनिन्जियल लक्षणों के अलावा, विशिष्ट लक्षणों के विकास का भी अनुभव करते हैं meningoencephalitisया इंसेफैलोमाईलिटिस. इस मामले में, चेतना की गड़बड़ी होती है, उनींदापन और सुस्ती दिखाई देती है, पेरीओस्टियल और टेंडन रिफ्लेक्सिस की अपनी असमानता होती है। चेहरे की तंत्रिका के क्षेत्र में पैरेसिस, हेमिपेरेसिस और प्यूपिलरी रिफ्लेक्सिस में देखी गई सुस्ती प्रासंगिक हैं।
कण्ठमाला की ऐसी जटिलता ऑर्काइटिस,इसकी अभिव्यक्ति की अलग-अलग डिग्री के अनुसार, यह मुख्य रूप से वयस्कों में होता है। इस जटिलता की घटना रोग की गंभीरता से निर्धारित होती है। इसलिए, अगर हम कण्ठमाला के मध्यम और गंभीर रूपों के बारे में बात कर रहे हैं, तो लगभग 50% मामलों में ऑर्काइटिस एक जटिलता बन जाता है।
ऑर्काइटिस के लक्षण रोग की शुरुआत से 5-7 दिनों में प्रकट होते हैं, और वे लगभग 39-40 डिग्री के तापमान पर बुखार की एक और लहर की विशेषता रखते हैं। अंडकोष और अंडकोश के क्षेत्र में गंभीर दर्द दिखाई देता है, और कुछ मामलों में यह फैल सकता है (फैल सकता है) निचला भागपेट। अंडकोष का विस्तार हंस के अंडे के आकार तक पहुंच जाता है।
बुखार की अवधि लगभग 3 से 7 दिन होती है, वृषण वृद्धि की अवधि लगभग 5-8 दिन होती है। इसके बाद दर्द गायब हो जाता है और अंडकोष धीरे-धीरे कम हो जाता है। बाद में, एक या दो महीने के बाद, ऐसी अभिव्यक्तियाँ संभव हैं जो इसके शोष का संकेत देती हैं, जो कि ऑर्काइटिस वाले रोगियों में काफी सामान्य घटना बन जाती है - 50% मामलों में।
मम्प्स ऑर्काइटिस के मामले में, एक दुर्लभ जटिलता फुफ्फुसीय रोधगलन भी है, जो प्रोस्टेट और उसकी नसों में होने वाले घनास्त्रता के कारण होता है। पैल्विक अंग. एक और जटिलता, जो अपने आप होने वाले मामलों में बहुत अधिक दुर्लभ है, वह है प्रतापवाद। प्रियापिज़्म लिंग के दर्दनाक और लंबे समय तक खड़े रहने की उपस्थिति है, जो तब होता है जब गुफाओं वाले शरीर रक्त से भर जाते हैं। ध्यान दें कि यह घटना यौन उत्तेजना से जुड़ी नहीं है।
जैसी जटिलताओं का विकास एक्यूट पैंक्रियाटिटीज, बीमारी के 4-7 दिनों से नोट किया गया। तीव्र अग्नाशयशोथ तेज दर्द के रूप में प्रकट होता है जो अधिजठर क्षेत्र में होता है, साथ ही मतली, बुखार और बार-बार उल्टी के रूप में भी प्रकट होता है। परीक्षा से कुछ रोगियों में पेट की मांसपेशियों में तनाव की उपस्थिति, साथ ही पेरिटोनियम की जलन का संकेत देने वाले लक्षणों का निर्धारण करना संभव हो जाता है। मूत्र में एमाइलेज गतिविधि बढ़ जाती है, जो एक महीने तक रह सकती है, जबकि तीव्र अग्नाशयशोथ के अन्य लक्षण 7-10 दिनों की अवधि के लिए प्रासंगिक होते हैं।
कुछ मामलों में, एक जटिलता जैसे श्रवण अंग को क्षतिपूर्ण बहरापन का कारण बनता है. इस घाव का मुख्य लक्षण कानों में घंटियाँ बजना और उनमें शोर का आना है। भूलभुलैया का संकेत उल्टी, चक्कर आना और आंदोलनों के समन्वय में गड़बड़ी से होता है। अधिकतर, बहरापन संबंधित लार ग्रंथि के घाव की तरफ, एकतरफा विकसित होता है। स्वास्थ्य लाभ अवधि में श्रवण बहाली की संभावना शामिल नहीं है।
एक जटिलता जैसी वात रोग, लगभग 0.5% रोगियों में होता है। अधिकतर, वयस्क इनके प्रति संवेदनशील होते हैं, और पुरुषों को महिलाओं की तुलना में अधिक बार कण्ठमाला गठिया का अनुभव होता है। विख्यात यह जटिलतालार ग्रंथियों को नुकसान होने के क्षण से पहले दो हफ्तों के दौरान। इस बीच, ग्रंथियों में तदनुरूप परिवर्तन होने से पहले उनका प्रकट होना भी संभव है। बड़े जोड़ मुख्य रूप से प्रभावित होते हैं (टखने, घुटने, कंधे, आदि) - वे सूज जाते हैं और काफी दर्दनाक हो जाते हैं, इसके अलावा, उनमें सीरस प्रवाह बन सकता है। जहां तक गठिया के प्रकट होने की अवधि का सवाल है, अक्सर यह लगभग 1-2 सप्ताह का होता है; कुछ मामलों में, लक्षण 3 महीने तक बने रह सकते हैं।
आज तक, यह स्थापित हो चुका है कि गर्भवती महिलाओं में कण्ठमाला आमतौर पर भ्रूण को नुकसान पहुंचाती है। इस प्रकार, बाद में, बच्चों को हृदय में अजीबोगरीब परिवर्तनों की उपस्थिति का अनुभव हो सकता है, जिसे मायोकार्डियल फाइब्रोएलास्टोसिस के प्राथमिक रूप के रूप में परिभाषित किया गया है।
दूसरों के संबंध में संभावित जटिलताएँओओफोराइटिस, प्रोस्टेटाइटिस, नेफ्रैटिस, मास्टिटिस और अन्य के रूप में, यह ध्यान दिया जा सकता है कि वे बहुत कम ही प्रकट होते हैं।
कण्ठमाला का उपचार
कण्ठमाला का कोई विशिष्ट उपचार नहीं है। इसलिए इस बीमारी का इलाज घर पर ही किया जा सकता है। जहां तक अस्पताल में भर्ती होने का सवाल है, यह केवल कण्ठमाला के गंभीर और जटिल रूपों के लिए प्रदान किया जाता है, जिसमें महामारी विज्ञान के संकेतों के आधार पर भी शामिल है। मरीजों को 9 दिनों के लिए घर पर ही आइसोलेट किया जाता है। उन बच्चों के संस्थानों में जिनमें कण्ठमाला का मामला पाया जाता है, 3 सप्ताह की अवधि के लिए संगरोध स्थापित किया जाता है।
उपचार की विशेषताओं पर ध्यान देते हुए, यह ध्यान दिया जाना चाहिए कि इसमें मुख्य कार्य जटिलताओं को रोकना (रोकना) है। विशेष रूप से, कम से कम 10 दिनों तक बिस्तर पर आराम करना चाहिए। यह उल्लेखनीय है कि जिन पुरुषों ने अनिवार्य उपचार उपायों से पहले सप्ताह के दौरान बिस्तर पर आराम को बाहर रखा, उनमें ऑर्काइटिस का विकास उन पुरुषों की तुलना में तीन गुना अधिक बार हुआ, जिन्हें बीमारी के पहले तीन दिनों के दौरान इस तरह से अस्पताल में भर्ती कराया गया था।
एक निश्चित आहार का पालन करके अग्नाशयशोथ की रोकथाम सुनिश्चित की जाती है। विशेष रूप से, आपको अधिक तृप्ति से बचना चाहिए और पत्तागोभी, वसा, पास्ता और सफेद ब्रेड का सेवन कम करना चाहिए। आहार का आधार डेयरी और सब्जी घटक शामिल होना चाहिए। अनाज के लिए चावल की सिफारिश की जाती है; इसके अलावा, आलू और काली रोटी की अनुमति है।
यदि ऑर्काइटिस विकसित होता है, तो प्रेडनिसोलोन (7 दिनों तक) या किसी अन्य प्रकार का कॉर्टिकोस्टेरॉइड निर्धारित किया जाता है। मेनिनजाइटिस में कॉर्टिकोस्टेरॉइड्स के उपयोग की भी आवश्यकता होती है।
जहां तक सामान्य पूर्वानुमान का सवाल है, यह आम तौर पर अनुकूल है। मृत्यु की संभावना 1:100,000 है। इस बीच, वृषण शोष और, परिणामस्वरूप, एज़ोस्पर्मिया विकसित होने की संभावना पर विचार करना महत्वपूर्ण है। मेनिंगोएन्सेफलाइटिस और मम्प्स मेनिनजाइटिस से पीड़ित होने के बाद लंबे समय तक एस्थेनिया देखा जाता है।
यदि आप या आपके बच्चे में कण्ठमाला के लक्षण विकसित होते हैं, तो आपको जल्द से जल्द अपने बाल रोग विशेषज्ञ/जीपी या संक्रामक रोग विशेषज्ञ से संपर्क करना चाहिए।
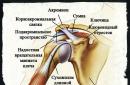
क्रोनिक नॉनस्पेसिफिक पैरोटाइटिस (सियालाडेनाइटिस) बच्चों और बुजुर्गों में एक बहुत ही आम विकृति है। आप विस्तार से विचार कर सकते हैं कि यह बीमारी क्या है, इसके होने के कारण और लक्षण क्या हैं और उपचार के मुख्य तरीके क्या हैं।
लार का उत्पादन करने के लिए, जो पाचन प्रक्रियाओं में सक्रिय भागीदारी के लिए आवश्यक है, मानव शरीर में लार ग्रंथियों के 3 जोड़े होते हैं:
- मांसल;
- अवअधोहनुज;
- कान के प्रस का
पैरोटिड लार ग्रंथियों को नुकसान पहुंचाने वाली सूजन प्रक्रिया को कण्ठमाला कहा जाता है। इस रोग का कारण बनने वाले रोगजनक सूक्ष्मजीव निम्नलिखित तरीकों से ग्रंथि में प्रवेश कर सकते हैं:
- लिम्फोजेनस;
- हेमेटोजेनस;
- मौखिक गुहा से पैरोटिड वाहिनी के माध्यम से;
- सूजन के नजदीकी स्रोत (दांत, कान, आंखें) से।
कण्ठमाला विशिष्ट या गैर विशिष्ट रूप का हो सकता है। यह विशिष्ट रोग सिफलिस, तपेदिक, एक्टिनोमाइकोसिस से जुड़ा है, अत्यंत दुर्लभ है और इस पर अलग से विचार करने की आवश्यकता है। पाठ्यक्रम की प्रकृति के आधार पर, कण्ठमाला तीव्र या दीर्घकालिक हो सकती है।
एक गैर-विशिष्ट प्रकृति की क्रोनिक सियालाडेनाइटिस एक स्वतंत्र प्राथमिक बीमारी है जो किसी महामारी घटक से जुड़ी नहीं है। में दुर्लभ मामलों मेंयह परिणाम हो सकता है तीव्र शोध. यह रोग तब भी होता है जब बचपन में पैरोटिड लार ग्रंथियों की तीव्र सूजन प्रक्रिया से पीड़ित होने के बाद स्ट्रेप्टोकोकी और स्टेफिलोकोसी मानव शरीर में रह जाते हैं, जो कुछ शर्तों के तहत अधिक सक्रिय हो जाते हैं।
चिकित्सा वैज्ञानिकों द्वारा गैर-विशिष्ट कण्ठमाला के एटियलजि पर अभी भी सक्रिय रूप से चर्चा की जाती है। संभवतः रोग का कारण कम प्रतिरक्षा के साथ लार ग्रंथि ऊतक की जन्मजात विफलता है। पैथोलॉजी लगभग हमेशा विषम और एकतरफा होती है।
गैर-विशिष्ट सियालाडेनाइटिस में सूजन प्रक्रिया पैरोटिड लार ग्रंथि के पैरेन्काइमा, स्ट्रोमा या उत्सर्जन नलिकाओं को प्रभावित कर सकती है।
लक्षण और जटिलताएँ
पुरानी गैर-विशिष्ट कण्ठमाला की एक महत्वपूर्ण विशेषता इसके पाठ्यक्रम की चक्रीय प्रकृति है: तीव्रता के चरणों को सापेक्ष शांति से बदल दिया जाता है।
रोग की तीव्रता के दौरान:
- पैरोटिड लार ग्रंथि के क्षेत्र में सूजन;
- दबाने या चबाने पर दर्द;
- अंग की नलिकाओं से बादलदार चिपचिपी लार का स्त्राव, और फिर शुद्ध सामग्री;
- मुंह में अप्रिय स्वाद;
- कानों में परिपूर्णता की भावना;
- लार की मात्रा में कमी;
- शरीर के तापमान में वृद्धि;
- सामान्य बीमारी।
छूट की अवधि के दौरान, रोगी की भलाई में सुधार होता है: दर्द कम हो जाता है, रोग के अन्य लक्षण कम स्पष्ट हो जाते हैं।

क्रोनिक सियालाडेनाइटिस की विशेषता प्रसार है संयोजी ऊतकपैरोटिड लार ग्रंथि, पैरेन्काइमा का संपीड़न और बाद में इसका शोष। इस संबंध में, अंग की कार्यक्षमता का उल्लंघन, लार स्राव में कमी और मौखिक गुहा के श्लेष्म झिल्ली को नुकसान होता है। रोग की गंभीर जटिलताओं को फिस्टुला, फोड़े, पैरोटिड क्षेत्र के कफ, अपरिवर्तनीय बहरापन और अन्य नकारात्मक परिणामों के गठन में व्यक्त किया जाता है।
पैरोटिड ग्रंथि की पुरानी सूजन का निदान और उपचार
सही निदान करने और रोग की गंभीरता का निर्धारण करने के लिए, डॉक्टर संपूर्ण निदान करता है, जिसमें शामिल हैं:
- चिकित्सा इतिहास और रोगी की शिकायतें;
- दृश्य निरीक्षण;
- सादा गैर-विपरीत रेडियोग्राफी;
- पैरोटिड लार ग्रंथि का अल्ट्रासाउंड;
- सीटी या एमआरआई;
- रेडियोसियलोग्राफी;
- सियालोमेट्री;
- sialoscintiography;
- नलिकाओं से निकलने वाले क्षतिग्रस्त अंग का साइटोलॉजिकल और बैक्टीरियोलॉजिकल विश्लेषण;
- एंजाइम इम्यूनोएसे रक्त परीक्षण।
कण्ठमाला और समान नैदानिक लक्षणों (लिम्फैडेनाइटिस, घातक या) वाली अन्य बीमारियों के बीच अंतर किया जाता है सौम्य ट्यूमरवगैरह।)।
यह तुरंत ध्यान दिया जाना चाहिए कि पुरानी कण्ठमाला को पूरी तरह से समाप्त नहीं किया जा सकता है। किसी विशेषज्ञ के साथ विलंबित संपर्क या अनुचित उपचार से पैरोटिड ग्रंथि में अपरिवर्तनीय रोग परिवर्तन हो सकते हैं और इसकी नेक्रोटिक अवस्था हो सकती है।
उपचार के लक्ष्य हैं:
- सूजन प्रक्रिया का उन्मूलन;
- दर्द से राहत;
- पतन की रोकथाम;
- शरीर की प्रतिक्रियाशीलता में वृद्धि;
- लार ग्रंथि की कार्यक्षमता में सुधार।
ड्रग थेरेपी में शामिल हैं:
- एंटीबायोटिक्स;
- ट्राइमेकेन और नोवोकेन नाकाबंदी;
- प्रोटियोलिटिक एंजाइम्स;
- मौखिक गुहा का एंटीसेप्टिक उपचार;
- ग्रंथि आदि की कार्यप्रणाली को बढ़ाने के लिए गैलेंटामाइन।

पैथोलॉजी के क्रोनिक कोर्स में, फिजियोथेरेपी के एक कोर्स का रोगी पर लाभकारी प्रभाव पड़ता है, जिसमें शामिल हैं:
- अंग का अनुदैर्ध्य गैल्वनीकरण
- लार ग्रंथि की मालिश;
- उतार-चढ़ाव;
- वैद्युतकणसंचलन
उन्नत मामलों में इसका उपयोग किया जाता है शल्य चिकित्साप्रभावित पैरोटिड ग्रंथि के पूर्ण निष्कासन (विलुप्त होने) तक।
निष्कर्ष
इस प्रकार, गंभीर जटिलताओं के कारण एक गैर-विशिष्ट पुरानी प्रकृति का कण्ठमाला खतरनाक है। अपने स्वास्थ्य की स्थिति को बेहतर बनाने के लिए निर्दिष्ट रोगलगातार अपने डॉक्टर के पास जाना और उसकी सभी सिफारिशों का पालन करना आवश्यक है।
नमस्कार प्रिय पाठकों. आज हम बात करेंगे कि बच्चे में कण्ठमाला का इलाज कैसे करें। इस लेख में आप इस बीमारी की देखभाल के तरीकों और आहार से परिचित होंगे। हम विशेष ध्यान देंगे संभावित परिणामउन्नत अवस्था में या कमजोर प्रतिरक्षा। आइए जानें कौन सा निवारक उपायसंक्रमण के जोखिम को कम करने के लिए इसका पालन किया जाना चाहिए।
कण्ठमाला एक बीमारी है
इस रोग को कण्ठमाला कहते हैं। विशेषता शरीर में वायरस का प्रवेश और संभावना के साथ लार ग्रंथियों के पैरेन्काइमल उपकला में इसका परिचय है आगे प्रसारपैरामाइक्सोवायरस के प्रति संवेदनशील अन्य अंग।
एक संक्रमित बच्चा बीमारी की शुरुआत से अगले दस दिनों तक संक्रामक रहता है; दूसरों के लिए सबसे खतरनाक पहले पांच दिन होते हैं।
विशिष्ट क्या है: वायरस बच्चे के शरीर में तीन सप्ताह तक रह सकता है, और साथ ही किसी भी तरह से प्रकट नहीं हो सकता है। यानी, बच्चा पहले से ही संक्रमित हो सकता है, लेकिन इसके बारे में किसी को पता नहीं चलेगा, क्योंकि कोई लक्षण नहीं होंगे।
अगर बच्चा सहन कर ले असामान्य रूपकण्ठमाला, तुरंत निदान करना मुश्किल होगा, क्योंकि तस्वीर धुंधली होगी। लेकिन यदि कोई विशिष्ट रूप मौजूद है, तो निम्नलिखित लक्षण एक संक्रमित बच्चे की विशेषता होंगे:
- अतिताप.
- बढ़ी हुई लार ग्रंथियाँ।
- चबाते समय दर्द या बेचैनी, कान तक जाना।
- शरीर के संबंध में सिर का विशिष्ट स्थान। सूजन की ओर झुकें.
- अतिरिक्त संकेत: सिरदर्द, कमजोरी, शुष्क मुँह, ठंड लगना, सोने में परेशानी, भूख में कमी।
देखभाल की विशेषताएं
- बीमार बच्चे को समय रहते समूह से अलग करना बहुत महत्वपूर्ण है, क्योंकि वायरस में संक्रामकता की उच्च डिग्री होती है।
- अपने बच्चे को उसके बर्तन, तौलिया और बिस्तर स्वयं प्रदान करें। ऐसी वस्तुओं को परिवार के अन्य सदस्यों के कपड़ों से अलग धोना चाहिए।
- जिस कमरे में बीमार बच्चा है उस कमरे में दैनिक गीली सफाई की आवश्यकता होती है। कीटाणुनाशकों का उपयोग करना महत्वपूर्ण है।
- कमरे का नियमित वेंटिलेशन आवश्यक है। यदि संभव हो तो क्वार्ट्ज लैंप का उपयोग करें।
- केवल वही खिलौने देना जायज़ है जिन्हें आसानी से साफ किया जा सके। यह महत्वपूर्ण है ताकि वे वायरस के वाहक न बनें। रबर या प्लास्टिक के खिलौने आदर्श हैं।
- सही आहार.
- सख्त बिस्तर पर आराम. आँकड़ों के अनुसार, ऑर्काइटिस का निदान उन लड़कों में तीन गुना अधिक बार किया जाता है जिन्हें यह रोग हुआ है।
- इसके बाद 14 दिनों तक बाहरी सैर से बचें पूर्ण पुनर्प्राप्ति.
आहार
इस रोग की स्थिति में “तालिका क्रमांक 5” आहार निर्धारित है। इस तरह के पोषण का मुख्य लक्ष्य अग्नाशयशोथ के विकास को रोकना है, क्योंकि कण्ठमाला अग्न्याशय पर गंभीर प्रभाव डाल सकती है।
- एक महत्वपूर्ण विशेषता: भोजन बार-बार होना चाहिए, दिन में पांच बार तक, लेकिन आंशिक, यानी छोटे हिस्से में। इसके अलावा, भोजन में कैलोरी अधिक नहीं होनी चाहिए।
- बच्चे को प्रतिदिन दो लीटर तक पानी पीना चाहिए।
- यह महत्वपूर्ण है कि अधिक भोजन न करें, विशेषकर सोने से पहले।
- वसा का सेवन न करें या उनकी मात्रा बहुत कम कर दें।
- ताजा पके हुए माल से बचें।
- मुख्य उत्पाद सब्जी या डेयरी होने चाहिए।
- आलू, चावल और काली रोटी की सिफारिश की जाती है।
- यदि चबाने पर दर्द हो तो तरल या अर्ध-तरल भोजन देना आवश्यक है। कठोर मांस से बचें.
- तले हुए, वसायुक्त, खट्टे और मसालेदार भोजन का पूर्ण त्याग।
- व्यंजन बनाते समय मसालों और सीज़निंग का उपयोग निषिद्ध है।
कण्ठमाला का उपचार
यदि किसी बच्चे में कण्ठमाला का हल्का रूप है, तो उसे गंभीर उपचार या अस्पताल में भर्ती होने की आवश्यकता नहीं है। मुख्य बात यह है कि डॉक्टर के निर्देशों का पालन करें, बिस्तर पर आराम बनाए रखें, और यदि नए लक्षण दिखाई दें या स्थिति में स्पष्ट गिरावट हो, तो तुरंत अपने डॉक्टर को सूचित करें।
जब बीमारी के अधिक गंभीर होने की बात आती है, तो उपचार का एक कोर्स निर्धारित किया जाएगा, जो संक्षेप में, रोग के लक्षणों और अभिव्यक्तियों से राहत देगा। इस मामले में, सबसे अधिक संभावना है, बच्चे को अस्पताल में भर्ती कराया जाएगा, खासकर यदि उसकी स्थिति गंभीर मानी जाती है।
मुख्य बात यह है कि बीमारी को बढ़ने न दें और बच्चे का इलाज करने की कोशिश न करें। लोक उपचार. यह सब परिणामों से भरा है, खासकर लड़कों के लिए, क्योंकि इससे पूर्ण बांझपन हो सकता है।
आपके बच्चे को निम्नलिखित दवाएं दी जा सकती हैं:
- कुल्ला करने सोडा घोल. पानी गर्म होना चाहिए, गिलास में एक चम्मच सोडा डालें।
- वार्मिंग पट्टियों, संपीड़ितों का उपयोग, उदाहरण के लिए, तेल संपीड़ित।
- दर्द से राहत के लिए एनाल्जेसिक।
- विटामिन थेरेपी.
- इम्यूनोमॉड्यूलेटर।
- उच्च तापमान की स्थिति में ज्वरनाशक।
- एंटीबायोटिक्स, यदि कोई द्वितीयक संक्रमण होता है, तो जटिलताएँ विकसित होती हैं।
- एंटीथिस्टेमाइंस।
- विषनाशक।
- यदि हृदय संबंधी विकृति का इतिहास है, तो हृदय संबंधी दवाएं निर्धारित की जाती हैं।
ग्रंथियों में गंभीर दमन के मामले में, सर्जिकल हस्तक्षेप के बारे में निर्णय लिया जा सकता है।
संभावित जटिलताएँ
यह रोग अपनी अभिव्यक्तियों में उतना भयानक नहीं है जितना कि इसके परिणामों और गंभीर जटिलताओं में। पैरामाइक्सोवायरस, जो कण्ठमाला के विकास का कारण बनता है, विभिन्न अंगों को प्रभावित कर सकता है और साथ ही गंभीर जटिलताओं का कारण बन सकता है। मुख्य हैं:
- पुरुष ग्रंथियों की विकृति: एस्परमिया, ऑर्काइटिस, वृषण शोष, पूर्ण बांझपन।
- मधुमेह।
- किसी वायरस द्वारा मध्य कान के संक्रमण के कारण बहरापन।
- केंद्रीय तंत्रिका तंत्र की विकृति।
- सीरस मेनिनजाइटिस या मेनिंगोएन्सेफलाइटिस।
- थायरॉइड ग्रंथि में सूजन प्रक्रिया।
- अग्नाशयशोथ और सामान्य विकारअग्न्याशय के प्रदर्शन में.
निवारक उपाय
यह मत भूलो कि सभी सावधानियों का अनुपालन किसी विशेष बीमारी के विकसित होने के जोखिम को काफी कम कर देता है। लेकिन बाद में बीमारी और उसके परिणामों का इलाज करने की तुलना में कुछ नियमों और सिफारिशों का पालन करना हमेशा आसान होता है।
- बच्चे को ऐसे व्यक्ति से अलग करना जो वायरस का वाहक हो सकता है।
- विशेष रूप से महामारी के मौसम के दौरान, बड़ी भीड़ वाली जगहों पर जाने से बचें।
- व्यक्तिगत स्वच्छता नियमों का अनुपालन।
- रोग प्रतिरोधक क्षमता को बढ़ाना. एक उचित और संतुलित आहार अनिवार्य है, जिसमें विटामिन, सूक्ष्म तत्वों की पूरी श्रृंखला और प्रोटीन, वसा और कार्बोहाइड्रेट का सही अनुपात शामिल हो। एक महत्वपूर्ण बिंदु सख्त प्रक्रियाएं हैं।
- कण्ठमाला के खिलाफ टीकाकरण. यह रोकथाम का सबसे प्रभावी तरीका है।
अब आप जानते हैं कि कण्ठमाला का इलाज क्या है। सबसे महत्वपूर्ण बात, अपने बच्चे को उचित देखभाल, विशेष रूप से सख्त बिस्तर आराम प्रदान करना न भूलें। आख़िरकार, बीमारी के हल्के रूप के साथ, यह पूरी तरह से ठीक होने के लिए पर्याप्त हो सकता है। डॉक्टर के पास जाने में कभी देरी न करें. उपस्थिति पर तुरंत ध्यान देना बहुत महत्वपूर्ण है विशिष्ट लक्षणऔर उन्हें समय पर जवाब दें। मत भूलो कि कण्ठमाला के परिणाम क्या हो सकते हैं, खासकर भविष्य के आदमी के शरीर के लिए। जटिलताओं को विकसित होने से रोकने का ध्यान रखें। उसे याद रखो सबसे अच्छा तरीकारोकथाम - समय पर टीकाकरण. स्वस्थ रहो!
वयस्कों की तुलना में छोटे बच्चों और किशोरों में संक्रमित होने की संभावना अधिक होती है। एक सामान्य बीमारी है कण्ठमाला रोग, सरल शब्दों में कहें तो यह कण्ठमाला है। माता-पिता के लिए कण्ठमाला रोग, बच्चों में लक्षण और इसके उपचार के तरीकों को जानना और अंतर करना उपयोगी होगा।
इससे पहले कि आप लक्षण, उपचार के तरीकों और परिणामों को समझें, आपको यह समझना होगा कि कण्ठमाला क्या है। ये एक संक्रमण है विशेष फ़ीचरयह श्लेष्मा ग्रंथियों की सूजन है, जो आमतौर पर कान के पीछे स्थित होती हैं। लोग इस बीमारी को मम्प्स कहते हैं और वे जानते हैं कि आप दो तरीकों से संक्रमित हो सकते हैं - हवाई और व्यक्तिगत सामान के माध्यम से।
कण्ठमाला है मौसमी बीमारी. चरम देर से शरद ऋतु और सर्दियों में होता है, ऊष्मायन अवधि कई दिनों की होती है, इसलिए एक बीमार व्यक्ति को एक स्वस्थ व्यक्ति से तुरंत अलग करना मुश्किल होता है।
बीमारी को नजरअंदाज नहीं किया जा सकता. अधिकतर यह ध्यान देने योग्य लक्षणों के बिना ही गुजर जाता है, लेकिन परिणाम गंभीर हो सकते हैं। बीमारी के खिलाफ टीकाकरण से बीमारी का खतरा कम हो जाता है।

लक्षण और उपचार हमारे युग से पहले भी ज्ञात थे। मम्प्स को इसका नाम इसलिए मिला क्योंकि उपस्थितिबीमार आदमी। गंभीर सूजनगर्दन के क्षेत्र में एक व्यक्ति सुअर जैसा दिखता है।
17वीं-19वीं शताब्दी में सेना में कण्ठमाला नामक व्यापक महामारी रोग ज्ञात हुआ। बैरक में क्योंकि विशाल राशिलोग, स्वच्छता की कमी, सैनिक एक के बाद एक बीमार पड़ते गए। उस समय इस बीमारी का कोई नाम नहीं था, इसे "सैनिकों की बीमारी" कहा जाता था। पहला टीका 1945 में विकसित किया गया था। ऐसा करने के लिए प्रयोगशाला में जानवरों पर प्रयोग किये गये।
बंदरों को वायरस का टीका लगाया गया, जिससे बीमारी के कारण की पहचान की गई। अनुभवी तरीकायह ज्ञात हो गया कि प्राकृतिक वातावरण में कोई भी घरेलू पशुओं से कण्ठमाला से संक्रमित नहीं हो सकता है, यह एक मानव रोग है। टीकाकरण के कारण कण्ठमाला के मामले दुर्लभ हैं।
यह रोग पैरामाइक्सोवायरस परिवार के एक वायरस के कारण होता है। अंतरिक्ष में अधिक समय तक जीवित नहीं रह सकते, गर्म होने पर वायरस कोशिकाएं नष्ट हो जाती हैं सूरज की रोशनी, सॉल्वैंट्स और फॉर्मेल्डिहाइड के साथ प्रतिक्रियाओं के दौरान। ठंडे वातावरण में, यह बेहतर "महसूस" होता है, इसलिए ठंड के मौसम में बीमारियों का चरम होता है। पशुओं में यह रोग नहीं फैलता। यह लार, अग्न्याशय और कभी-कभी वंक्षण ग्रंथियों को प्रभावित करता है। सूजन प्रक्रिया तंत्रिका तंत्र को प्रभावित कर सकती है।

कण्ठमाला का वर्गीकरण और प्रकार
यह रोग लक्षणों के साथ या बिना लक्षणों के भी हो सकता है। रोग के तीन क्षेत्र हैं:
- हल्का रूप - लक्षण मामूली हैं। बीमार महसूस कर रहा है;
- मध्यम रूप - ध्यान देने योग्य लक्षण, वायरस लार ग्रंथियों को प्रभावित करता है, शरीर का नशा होता है;
- गंभीर रूप - स्पष्ट लक्षण, जटिलताओं के साथ।
शरीर में प्रवेश करने वाली वायरल कोशिकाओं, व्यक्ति की उम्र और शारीरिक विशेषताओं के आधार पर, दो प्रकार के कण्ठमाला को प्रतिष्ठित किया जा सकता है:
- अप्रकट, महत्वपूर्ण लक्षणों के बिना घटित होना;
- प्रकट, लक्षण हल्के से लेकर गंभीर तक होते हैं।
अनुचित कण्ठमाला

इस रूप में रोग का भेद करना कठिन है। बिल्कुल कोई लक्षण नहीं हैं. ख़तरा उस संक्रमण में है, जो बिना किसी प्रत्यक्ष परिणाम के फैलता है। एक व्यक्ति हमेशा की तरह महसूस करता है, लेकिन वह खुद एक खतरनाक वायरस फैलाने वाला है।
प्रकट कण्ठमाला
कण्ठमाला अक्सर गंभीर परिणामों के बिना ठीक हो जाती है, लेकिन मामले गंभीर रूपइनसे भी मिलें। प्रकट कण्ठमाला को भी दो प्रकारों में विभाजित किया जा सकता है: बिना किसी परिणाम के और जटिलताओं के साथ। सीधी स्थिति में, वायरस एक या अधिक ग्रंथियों में फैल जाता है, अन्य अंग प्रभावित नहीं होते हैं। जटिल कण्ठमाला गुर्दे, मस्तिष्क, हृदय और जोड़ों को प्रभावित करती है। सबसे चरम मामलों में, यह बहरेपन की ओर ले जाता है, अधिक बार मेनिनजाइटिस, गठिया, ऑर्काइटिस की ओर जाता है।
कण्ठमाला किसे हो सकती है?
गलसुआ न तो वयस्कों को और न ही बच्चों को बख्शता है। अधिकतर यह बीमारी 5 से 15 साल के बच्चों पर हमला करती है। 12 महीने से कम उम्र के छोटे बच्चों को कण्ठमाला बहुत कम होती है। यदि मां में रोग प्रतिरोधक क्षमता की कमी है तो बच्चे को पर्याप्त सुरक्षा नहीं मिल पाती है। ऐसे में संक्रमण संभव है. तीन से पांच साल की उम्र तक बीमार होना आसान होता है, जटिलताएं न्यूनतम होती हैं। 5 से 12 वर्ष की आयु के बच्चों को अधिक खतरा होता है।

व्यक्ति जितना बड़ा होगा, संक्रमण को सहन करना उतना ही कठिन होगा। लड़कों और पुरुषों में कण्ठमाला रोग होने की संभावना अधिक होती है। 12 वर्ष या उससे अधिक उम्र में बीमारी के बाद, उनके जननांगों में जटिलताएँ होने की संभावना अधिक होती है।
टीकाकरण की कमी वयस्कों में बीमारी का मुख्य लक्षण है। टीका लगवाने वाले लोग भी इस बीमारी के प्रति संवेदनशील हो सकते हैं, लेकिन बहुत ही दुर्लभ मामलों में, यह बिना किसी विशेष लक्षण या जटिलता के ठीक हो जाता है।
जिन लोगों को कण्ठमाला रोग हुआ है उनमें वायरस के प्रति आजीवन प्रतिरोधक क्षमता बनी रहती है। पुनः संक्रमणअसंभव, जैसा कि उदाहरण के लिए, चिकनपॉक्स के मामले में होता है।
बच्चों में कण्ठमाला के लक्षण
बच्चों में कण्ठमाला के लक्षण अलग-अलग तरीकों से प्रकट होते हैं। इसका कारण शरीर की वायरस के प्रति अलग धारणा है। हालाँकि, अक्सर यह बीमारी विशिष्ट लक्षणों के साथ होती है। चरण के आधार पर, निम्नलिखित लक्षणों को प्रतिष्ठित किया जाता है:
ऊष्मायन अवधि के दौरान, बच्चे में कोई स्पष्ट लक्षण नहीं होते हैं। बच्चा हमेशा की तरह दिखता है और किसी भी चीज़ के बारे में शिकायत नहीं करता है।
ऊष्मायन अवधि के बाद, प्राथमिक लक्षण आते हैं। इनमें बच्चे के तापमान में 38.0-38.5 तक की वृद्धि शामिल है, इस स्तर पर इसे ओआरवी वायरस के साथ भ्रमित किया जा सकता है:
- सिरदर्द;
- खाँसी;
- गले की श्लेष्मा झिल्ली की सूजन;
- मांसपेशियों में दर्द;
- कमजोरी;
- चक्कर आना;
- कभी-कभी नाक बहती है।
इस स्तर पर, वायरस को बढ़ने से रोकने के लिए तत्काल उपचार आवश्यक है।
प्राथमिक लक्षणों को स्पष्ट लक्षणों से बदल दिया जाता है। दो दिनों के बाद, बच्चे के कान की ग्रंथि के पीछे के क्षेत्र में सूजन आ जाती है। एक या दो ग्रंथियाँ प्रभावित हो सकती हैं। यह बीमारी दर्दनाक है, बच्चे के लिए भोजन को चबाना, निगलना और तरल पदार्थ पीना मुश्किल हो जाता है। इससे अपच, कमजोरी और मतली हो सकती है। चेहरे का आकार सममित होना बंद हो जाता है। चेहरे का एक या दोनों तरफ सूजन हो जाती है। चेहरे के आकार में परिवर्तन के कारण इस बीमारी को इसका लोकप्रिय नाम "मम्प्स" मिला; यह "सुअर के चेहरे" के समान हो जाता है।

बच्चों में कण्ठमाला के मुख्य लक्षण गर्दन में दर्द और श्लेष्मा ग्रंथियों का बढ़ना हैं।
घातक परिणाम
सामान्य जटिलताओं में शामिल हैं:
- भूलभुलैया, ऐसी जटिलता से बहरापन हो सकता है - पूर्ण या आंशिक।
- ऑर्काइटिस भी कम भयानक नहीं है. लड़कों और पुरुषों के लिए खतरनाक. अंडाशय में व्यवधान उत्पन्न होता है, शुक्राणु उत्पादन रुक जाता है। बांझपन हो सकता है.
- महिला आबादी के संबंध में भी यह वायरस निर्दयी है। एडनेक्सिटिस है भयानक रोग, जो अपने साथ कण्ठमाला लाता है। अंडाशय में सूजन आ जाती है और फैलोपियन ट्यूब क्षतिग्रस्त हो जाती है। परिणामस्वरूप, उल्लंघन मासिक धर्मऔर, चरम मामलों में, बांझपन।
- वायरस की गंभीर जटिलताओं में मेनिनजाइटिस शामिल है। गंभीर, आवधिक सिरदर्द के साथ, स्मृति हानि और बिगड़ा हुआ ध्यान संभव है।
- यह जटिलता थायरॉयड ग्रंथि को भी प्रभावित कर सकती है। इस रोग को अग्नाशयशोथ कहा जाता है।
- कई गंभीर जटिलताएँ भी शामिल हो सकती हैं: अग्न्याशय की सूजन, मधुमेह, गठिया, आर्थ्रोसिस और अन्य भयानक बीमारियाँ।

यह असामान्य नहीं है कि किसी बीमारी के बाद, जटिलताएँ किसी व्यक्ति के जीवन भर प्रकट हो सकती हैं। वे मौसमी हैं.
रोग का निदान
ऐसे मामले होते हैं जब रोग लगभग स्पर्शोन्मुख होता है। भले ही ट्यूमर और कण्ठमाला के अन्य लक्षण नग्न आंखों को दिखाई दे रहे हों, फिर भी निष्कर्ष निकालना जल्दबाजी होगी। दुर्लभ मामलों में, ल्यूकेमिया और अन्य बीमारियाँ स्वयं को समान तरीके से प्रकट कर सकती हैं। इसलिए, बच्चों में कण्ठमाला के लक्षण, उपचार और रोकथाम की पहचान की जानी चाहिए और डॉक्टरों की देखरेख में किया जाना चाहिए?
सबसे पहले आपको किसी विशेषज्ञ से संपर्क करना होगा चिकित्सा संस्थान, पहले घर पर डॉक्टर को बुलाना सबसे अच्छा है, दूसरों को संक्रमित करने का जोखिम कम हो जाएगा। यदि, बच्चे की जांच करते समय, डॉक्टर को अभी भी संदेह है, तो परीक्षणों की एक श्रृंखला निर्धारित की जाती है।
विशिष्ट परीक्षणों में बीमार व्यक्ति के रक्त और लार की जांच शामिल है। रक्त परीक्षण शरीर में वायरस की उपस्थिति का सटीक निर्धारण करेगा। इसके अलावा, मूत्र को विश्लेषण के लिए भेजा जा सकता है, जिसमें संक्रमण के मामले में एंटीबॉडी भी होते हैं।
एक तरीका चमड़े के नीचे की एलर्जी परीक्षण करना है। कण्ठमाला का कारण बन सकता है एलर्जी की प्रतिक्रियाएक बच्चे में, इसलिए यह भी प्रभावी तरीकों में से एक है। यदि डॉक्टरों को अभी भी बीमारी की प्रकृति पर संदेह है तो कई अन्य परीक्षण भी हैं।

मरीज की जांच कर जांच की आवश्यक परीक्षणऔर कण्ठमाला का पता लगाने के लिए, अनिवार्य अलगाव के साथ उपचार निर्धारित है।
उपचार के तरीके
कोई स्पष्ट उपचार विधियाँ या विशेष दवाएँ नहीं हैं। डॉक्टर की सलाह पर घर पर ही उपचार किया जाता है। दवाओं का उपयोग केवल चल रहे संक्रमण के लक्षणों को कम करने के लिए किया जाता है। हालाँकि, ऐसे कई नियम हैं जिनका उपचार के सभी चरणों में पालन किया जाना चाहिए, जिन्हें तीन अलग-अलग क्षेत्रों में विभाजित किया जा सकता है:
- रोगी की देखभाल
- सख्त डाइट
- दवा सहायता.
पहला कदम रोगी को दूसरों से अलग करना और उसे शांत वातावरण प्रदान करना है। संपूर्ण उपचार अवधि के दौरान बच्चे को बिस्तर पर आराम प्रदान किया जाना चाहिए। हाइपोथर्मिया और तनाव सख्त वर्जित है। दिन में कम से कम कई बार कमरे को हवादार बनाना आवश्यक है। संक्रमित व्यक्ति के पास अपने बर्तन, स्वच्छता की वस्तुएं और खिलौने होने चाहिए।
कण्ठमाला के लिए आहार सरल है, लेकिन आपको इसका सख्ती से पालन करना होगा। तो मुख्य आवश्यकताओं में शामिल हैं:

- बार-बार खाएं, दिन में कम से कम 4 बार;
- खूब पानी पीना: पानी, गर्म दूध, गर्म चाय, जूस, नींबू पानी सख्त वर्जित है;
- भोजन की कैलोरी सामग्री का निरीक्षण करें। तला हुआ, नमकीन और मसालेदार भोजन सख्त वर्जित है।
आप उबला हुआ मांस, सब्जियां, बिना खट्टे फल खा सकते हैं, मीठे उत्पाद खाने की सलाह नहीं दी जाती है।
कण्ठमाला के इलाज के लिए कोई विशिष्ट दवाएँ नहीं हैं। हालाँकि, वायरस के लक्षणों को कम करने के लिए दवाओं का उपयोग किया जाता है, जिन्हें व्यक्तिगत रूप से चुना जाता है। उपचार की अवधि के दौरान, यह ध्यान में रखा जाना चाहिए कि प्रभावित क्षेत्र पर वार्मिंग मलहम और पदार्थों का उपयोग नहीं किया जाना चाहिए; दर्दनाक लक्षणों से राहत के लिए एक गर्म, सूखा तौलिया लगाया जा सकता है। धोने की जरूरत है मुंहकैमोमाइल काढ़ा या फ़्यूरासिलिन समाधान। तापमान को कम करने के लिए ज्वरनाशक घटकों का उपयोग किया जाता है। दर्द निवारक दवाएं दर्द को कम करने में मदद करेंगी।
यदि किसी बच्चे में तबीयत खराब होने के लक्षण दिखें तो कॉल करना सख्त जरूरी है रोगी वाहन. वह बच्चे को डिस्पेंसरी भेज सकती है, जहां उसे प्राप्त होगा स्वास्थ्य देखभालजटिलताओं के जोखिम के बिना. इस मामले में स्व-उपचार निषिद्ध है।

अक्सर, कण्ठमाला गंभीर जटिलताओं के बिना ठीक हो जाती है; सर्जिकल हस्तक्षेप एक असाधारण मामला है। इसका उपयोग उन लड़कों और लड़कियों में गोनाड पर जटिलताओं के मामले में किया जाता है जो बेहद उपेक्षित स्थिति में हैं। वर्तमान स्थिति में यह आमतौर पर आखिरी निर्णय होता है। केवल सर्जनों की बदौलत ही बच्चे की स्थिति में सुधार की संभावना है; डॉक्टर प्रजनन क्रिया को संरक्षित करने के लिए सर्जरी करते हैं।
रोग की रोकथाम. टीकाकरण
कण्ठमाला की रोकथाम हर किसी के लिए अनिवार्य है प्रारंभिक अवस्था. प्रभावी तरीकाबीमारी से छुटकारा पाना ही टीकाकरण है। 16 महीने की उम्र में एक बार टीकाकरण किया जाता है। यह एक सामान्य अनिवार्य प्रक्रिया है जो अक्सर बिना किसी परिणाम के होती है। अपवाद अनुमेय जटिलताएँ हैं - बुखार, दाने, बहती नाक और अन्य छोटे लक्षण जो जल्दी से ठीक हो जाते हैं।
बहुत से लोग आश्चर्य करते हैं कि क्या टीकाकरण किया गया है, जिसका अर्थ है कि बच्चे को कण्ठमाला नहीं होगी। दुर्भाग्य से, यह पूरी तरह सच नहीं है। टीका लगाया गया बच्चा संक्रमण से बहुत आसानी से बच जाएगा, और जटिलताओं का जोखिम शून्य हो जाएगा। टीकाकरण फायदेमंद है और जोखिम कम करता है, इसलिए आपको फायदे और नुकसान पर विचार करना चाहिए और उसके बाद ही सही निर्णय लेना चाहिए। टीकाकरण अनिवार्य है; प्रकोप के दौरान, माता-पिता को अतिरिक्त उपाय करने चाहिए:

- बीमार बच्चों का अलगाव;
- कमरों का वेंटिलेशन;
- मास्क का उपयोग;
- कटलरी और घरेलू वस्तुओं की नसबंदी;
- प्रतिरक्षा प्रणाली को मजबूत करना।
रोकथाम के ऐसे सरल और आसान तरीके बच्चों को वायरस से बचाने में मदद करेंगे और उनके शरीर को अच्छे आकार में रखेंगे।
निष्कर्ष
बच्चों में कण्ठमाला, जिसके लक्षण और उपचार चिकित्सा पेशेवरों द्वारा निर्धारित किए जाने चाहिए, एक गंभीर मामला है संक्रमण. लेकिन अगर आपके बच्चे को कण्ठमाला हो जाए तो घबराएं नहीं। डॉक्टरों के निर्देशों का पालन करें, बीमारी बिना किसी परिणाम के गुजर जाएगी।
कण्ठमाला संक्रमण एक एंथ्रोपोनोज़ है। यह संक्रमण बीमार व्यक्ति से दूसरे व्यक्ति में फैलता है। इसके अलावा, वाहक में रोग का मिटाया हुआ या उपनैदानिक (बिना लक्षण वाला) रूप भी हो सकता है। वायरस हवाई बूंदों के माध्यम से "स्थानांतरित" होता है; किसी बीमार व्यक्ति के साथ थोड़ी सी बातचीत भी संक्रमित होने के लिए पर्याप्त है। यदि बीमार व्यक्ति में सर्दी के लक्षण (बहती नाक, खांसी आदि) नहीं हैं, तो वायरस लंबी दूरी, केवल 1-2 मीटर तक नहीं फैल सकता है। हालाँकि, ऐसे मामलों में, जो बच्चे एक ही डेस्क पर बैठते हैं, या यार्ड में खेलते समय बातचीत करते हैं, आदि, वे संक्रमित हो सकते हैं।
संक्रमण के संचरण का एक कम महत्वपूर्ण मार्ग (फिर भी, ऐसे मामले मौजूद हैं) खिलौनों, दूषित घरेलू वस्तुओं आदि के माध्यम से होता है। लक्षणों की शुरुआत से कुछ घंटे पहले, रोगी पहले से ही दूसरों के लिए खतरनाक होता है। 3 से 5 दिन तक संक्रमित होने का सबसे बड़ा खतरा बीमार बच्चे से होता है। बीमारी के 9वें दिन के बाद रोगी को गैर-संक्रामक माना जाता है - वायरस को शरीर से अलग करना असंभव है।
संवेदनशीलताकण्ठमाला का संक्रमण लगभग 85% है। 3-6 वर्ष की आयु के बच्चों को सबसे अधिक ख़तरा होता है। हाल के वर्षों में, सक्रिय टीकाकरण का उपयोग किया गया है, यही कारण है कि 1-10 वर्ष के बच्चों में बीमारियों की घटनाओं में कमी आई है। हालाँकि, संक्रमित किशोरों और वयस्कों का अनुपात बढ़ा है। एक वर्ष से कम उम्र के बच्चों में इस बीमारी के दुर्लभ मामले हैं, क्योंकि उन्हें अपनी मां से एंटीबॉडी मिलती हैं जो 9 या 10 महीने तक सक्रिय रहती हैं। कण्ठमाला संक्रमण और एंडोकार्डियम के जन्मजात फ़ाइब्रोएलास्टोसिस के बीच संबंध संभव है। इन मामलों में, यह रोग जीवन के पहले 2 वर्षों के दौरान बच्चे में प्रकट होता है, जो बाएं वेंट्रिकुलर हाइपरट्रॉफी और बढ़ती हृदय विफलता के लक्षणों के साथ प्रकट होता है।
जिन मरीजों को संक्रमण हो चुका है उनकी रोग प्रतिरोधक क्षमता मजबूत होती है। रोग के पहले सप्ताह के अंत में, टीजीएम वर्ग के एंटीबॉडी दिखाई देते हैं और 60 से 120 दिनों तक शरीर में रहते हैं। बाद में, आईजीजी एंटीबॉडी का पता लगाया जाता है, जिसकी गतिविधि तीसरे या चौथे सप्ताह तक बढ़ जाती है और जीवन भर बनी रहती है। इस बीमारी का कोई आवर्ती मामला नहीं है।
बच्चों में कण्ठमाला का कारण क्या है:
यह वायरस का है. कणों में एक आवरण से घिरा हुआ आरएनए होता है। खोल में एक मैट्रिक्स प्रोटीन (एम), एक लिपिड बाईलेयर और एक बाहरी ग्लाइकोप्रोटीन परत होती है। इसका कोई एंटीजन वेरिएंट नहीं है.
यह वायरस बंदर कोशिका संवर्धन, चिकन भ्रूण, हैम्स्टर, में प्रजनन करता है। गिनी सूअरआदि। प्रयोगशाला जानवरों में सबसे अधिक संवेदनशीलता बंदरों में देखी जाती है।
बाहरी वातावरण में वायरस स्थिर रहता है। इसे 1% लाइसोल घोल या 2% फॉर्मेल्डिहाइड घोल से निष्क्रिय किया जा सकता है। 18-20˚C तापमान वाले वातावरण में वायरस कई दिनों तक जीवित रहता है। यदि तापमान कम है, तो वायरस का जीवनकाल 6-8 महीने तक बढ़ जाता है।
बच्चों में कण्ठमाला के दौरान रोगजनन (क्या होता है?)
संक्रमण मुंह और नासोफरीनक्स की श्लेष्मा झिल्ली के माध्यम से बच्चे के शरीर में प्रवेश करता है। फिर वायरस रक्तप्रवाह में "स्थानांतरित" हो जाता है और लार और अन्य ग्रंथियों में फैल जाता है। वायरस लार ग्रंथियों में सक्रिय रूप से गुणा करता है, जहां यह जमा होता है। द्वितीयक विरेमिया उन ग्रंथियों से बड़े पैमाने पर वायरस के निकलने के कारण होता है जिनमें यह जमा हुआ था। इससे अग्न्याशय, केंद्रीय तंत्रिका तंत्र, जननांगों और कई अन्य को नुकसान होता है।
लक्षण बच्चों में कण्ठमालाबीमारी के पहले दिनों में प्रकट हो सकता है - एक बार में या एक-एक करके। सेकेंडरी विरेमिया के कारण, कुछ लक्षण बीमारी की शुरुआत के बजाय बीच में ही प्रकट हो सकते हैं।
रोग प्रतिरोधक क्षमता
कण्ठमाला का तात्पर्य है तीव्र रोगवायरस के थोड़े समय तक बने रहने (लगभग 5-7 दिन) के साथ। इससे अधिक समय तक वायरस को शरीर से अलग नहीं किया जा सकता है बाद में. इस समय तक रोगी के रक्त में पर्याप्त मात्रा हो जाती है उच्च अनुमापांकआईजीएम श्रेणी के एंटीबॉडी। सेलुलर प्रतिरक्षा कारक और स्रावी इम्युनोग्लोबुलिन भी शरीर की रक्षा करते हैं।
pathomorphology
लार ग्रंथियों, वृषण, अग्न्याशय और केंद्रीय तंत्रिका तंत्र के अंतरालीय ऊतक मुख्य रूप से ऊतक संरचना में परिवर्तन के लिए अतिसंवेदनशील होते हैं। इसके अलावा, अन्य अंगों में भी रूपात्मक परिवर्तन हो सकते हैं (दुर्लभ मामलों में)। सूजन के केंद्र अधिकतर लार नलिकाओं के पास स्थित होते हैं, रक्त वाहिकाएं. अंग का ग्रंथि ऊतक व्यावहारिक रूप से रोग प्रक्रिया के अधीन नहीं है। लेकिन अंडकोष में सूजन हो सकती है। नलिकाओं में रुकावट के साथ, ग्रंथियों में परिगलन शुरू हो सकता है, जिससे अंडकोष का शोष (क्षीणता या कार्य की समाप्ति) हो सकता है।
बच्चों में कण्ठमाला के लक्षण:
कण्ठमाला संक्रमण की ऊष्मायन अवधि 12 से 26 दिनों तक रहती है। दुर्लभ मामलों में, यह न्यूनतम 9 दिन, अधिकतम 26 दिन तक चल सकता है।
रोग के रूप पर निर्भर करता है नैदानिक अभिव्यक्तियाँ. कण्ठमाला का सबसे आम अभिव्यक्ति है पैरोटिड ग्रंथियों को नुकसान. रोग की शुरुआत आमतौर पर तीव्र होती है, जिसके साथ तापमान में 38-39 डिग्री सेल्सियस तक की वृद्धि होती है। यदि बीमारी के मामले हल्के हैं, तो तापमान सामान्य या थोड़ा बढ़ा हुआ है। अगले दिनों में तापमान का स्तर इस बात पर निर्भर करता है कि संक्रामक प्रक्रिया कितनी व्यापक है। तापमान वक्र में तरंग जैसा चरित्र होता है (यह बढ़ता है और फिर घटता है)। जब संक्रमण अन्य लार ग्रंथियों या अंगों पर हमला करता है तो तापमान बढ़ जाता है। तापमान के साथ-साथ नशे के लक्षण भी दिखने लगते हैं। बच्चे को सिरदर्द और मांसपेशियों में दर्द, अस्वस्थता और भूख न लगना विकसित हो जाता है। छोटे बच्चे मनमौजी हो जाते हैं। माता-पिता नींद में खलल देखते हैं।
बच्चों में कण्ठमाला के पहले लक्षणों में से एकवे पैरोटिड लार ग्रंथि के क्षेत्र में दर्द रिकॉर्ड करते हैं, जो चबाने और बात करने पर तेज हो जाता है। पहले दिन के अंत तक या दूसरे दिन की शुरुआत में (कम अक्सर), पैरोटिड लार ग्रंथियों में वृद्धि देखी जाती है। सबसे पहले, यह प्रक्रिया केवल एक पक्ष से संबंधित है। 1-2 दिन बाद दूसरा पक्ष प्रभावित होता है। कान के सामने एक सूजन दिखाई देती है, जो निचले जबड़े की आरोही शाखा के साथ और टखने के पीछे उतरती है, इसे ऊपर और बाहर उठाती है।
लेकिन वृद्धि को हमेशा दृष्टिगत रूप से निर्धारित नहीं किया जा सकता है; कभी-कभी इसके लिए स्पर्शन की आवश्यकता होती है। डॉक्टर टटोलने पर लार ग्रंथि की कोमलता या चिपचिपी संरचना पर ध्यान देते हैं। पल्पेशन पर दर्द होता है। एन.एफ. फिलाटोव के अनुसार, निम्नलिखित दर्दनाक बिंदुओं की पहचान की जाती है: ईयरलोब के सामने, मास्टॉयड प्रक्रिया के शीर्ष के क्षेत्र में और जबड़े के पायदान के स्थान पर।
2-4 दिनों के भीतर, पैरोटिड ग्रंथियाँ बड़ी हो जाती हैं। इसके बाद, आकार धीरे-धीरे सामान्य हो जाता है। पैरोटिड के साथ या उनके बाद, सबमांडिबुलर (सबमैक्सिलिटिस) और सबलिंगुअल (सब्लिंगुअल) लार ग्रंथियां इस प्रक्रिया के अधीन हैं।
कण्ठमाला के हर चौथे रोगी में, सबमांडिबुलर ग्रंथि (तथाकथित सबमैक्सिलाइटिस) की सूजन देखी जाती है। अक्सर यह पैरोटिड लार ग्रंथियों को नुकसान के साथ होता है। यह रोग की शुरुआत में लगभग कभी प्रकट नहीं होता है।
रोग के गंभीर रूपों के कारण ग्रंथि क्षेत्र में ऊतक सूजन दिखाई दे सकती है और गर्दन तक फैल सकती है। दुर्लभ मामलों में, तथाकथित मांसल- सब्लिंगुअल लार ग्रंथि का पृथक घाव। ऐसे में मरीज की जीभ के नीचे सूजन आ जाती है। प्रभावित ग्रंथियां आमतौर पर 5 से 7 दिनों तक बढ़ जाती हैं। फिर दर्द गायब हो जाता है और सूजन कम हो जाती है। बीमारी के 8-10वें दिन सूजन ख़त्म हो जाती है। लेकिन ऐसे मामले भी होते हैं जब ग्रंथियां 2-3 सप्ताह तक सूज जाती हैं। तापमान समय-समय पर बढ़ता और गिरता रहता है।
कण्ठमाला संक्रमण के कारण जननांग अंगों को नुकसान
वायरस अंडकोष, अंडाशय, प्रोस्टेट ग्रंथि और स्तन ग्रंथियों पर हमला कर सकता है। किशोर ऑर्काइटिस के प्रति संवेदनशील होते हैं (100 में से 25 मामले)। ऑर्काइटिस से अंडकोष की लगातार शिथिलता होती है, जिसका अर्थ है भविष्य में पुरुष बांझपन। जिन लोगों को ऑर्काइटिस हुआ है, उनमें शुक्राणुजनन ख़राब हो गया है (उनमें से लगभग 50% जो बीमारी से उबर चुके हैं), और जो लोग बीमारी से उबर चुके हैं उनमें से 1/3 में, वृषण शोष के लक्षण दर्ज किए गए हैं। शुरुआत के 1-2 सप्ताह बाद सूजन प्रक्रियाएँलार ग्रंथियों में ऑर्काइटिस दिखाई देना शुरू हो सकता है। लेकिन ऐसा होता है कि कण्ठमाला संक्रमण का प्राथमिक स्थानीयकरण अंडकोष में होता है।
वीर्य नलिकाओं के उपकला पर संक्रमण के कारण अंडकोष की सूजन दिखाई देती है। दर्द रिसेप्टर्स चिढ़ जाते हैं, जिससे दर्द होता है। नलिकाओं के अंदर दबाव बढ़ जाता है, और इससे अंग के माइक्रोसिरिक्युलेशन और कार्यक्षमता के बाधित होने का खतरा होता है।
में से एक प्रारंभिक लक्षणकण्ठमाला के साथ ऑर्काइटिस - तापमान 38-39 डिग्री सेल्सियस तक बढ़ जाता है। अक्सर बीमार बच्चे को ठंड लगती है। नशा के लक्षण तुरंत प्रकट होते हैं - कमजोरी, कमर में तीव्र दर्द (चलने का प्रयास अधिक गंभीर दर्द का कारण बनता है), सिरदर्द। दर्द का स्थानीयकरण अधिकतर अंडकोश और अंडकोष में होता है। अंडकोष बड़ा हो जाता है और सघन हो जाता है। पैल्पेशन बढ़ जाता है दर्द. अंडकोश की त्वचा पर रक्त से भरी लाल रंग की वाहिकाएँ दिखाई देती हैं, और त्वचा का रंग नीला भी हो सकता है।
यह प्रक्रिया हमेशा 2 अंडकोष तक विस्तारित नहीं होती है। सूजन 5 से 7 दिनों तक रहती है, फिर कम होने लगती है। 1-2 महीने के बाद, शोष के लक्षण प्रकट होते हैं, अंडकोष आकार में छोटा हो जाता है और नरम हो जाता है।
कण्ठमाला का एक दुर्लभ रूप है अवटुशोथ. यह आमतौर पर बढ़े हुए थायरॉयड ग्रंथि, बुखार, गर्दन में दर्द और टैचीकार्डिया के रूप में प्रकट होता है।
लैक्रिमल ग्रंथि को भी नुकसान होता है - डैक्रियोएडेनाइटिस, जो आंखों में दर्द और पलकों की सूजन के रूप में प्रकट होता है।
तंत्रिका तंत्र को नुकसान
बहुत कम ही, केंद्रीय तंत्रिका तंत्र की क्षति कण्ठमाला की एकमात्र अभिव्यक्ति है। अक्सर ग्रंथियों के बाद संक्रमण से तंत्रिका तंत्र प्रभावित होता है। यदि केंद्रीय तंत्रिका तंत्र को नुकसान अभी भी एकमात्र अभिव्यक्ति है, तो लार ग्रंथियां वायरस से लगभग अछूती रहती हैं और चोट नहीं पहुंचाती हैं। चिकित्सकीय रूप से, यह रोग मेनिंगोएन्सेफलाइटिस, सीरस मेनिनजाइटिस और दुर्लभ मामलों में, न्यूरिटिस या पॉलीरेडिकुलोन्यूराइटिस के रूप में प्रकट होता है।
सीरस मैनिंजाइटिसअक्सर यह बीमारी के 7-10वें दिन दर्ज किया जाता है जब कण्ठमाला संक्रमण के लक्षण कम दिखाई देने लगते हैं या गायब हो जाते हैं।
कण्ठमाला मेनिनजाइटिसतीव्र शुरुआत होती है, शरीर का तापमान बढ़ जाता है। रोगी को सिरदर्द और बार-बार उल्टी होने लगती है। छोटे बच्चे नींद और सुस्ती के शिकार होते हैं। दुर्लभ मामलों में, इसके विपरीत, उत्तेजना, साथ ही आक्षेप आदि भ्रमपूर्ण अवस्थाएँ. रोग के पहले दिनों से, मेनिन्जियल सिंड्रोम प्रकट होता है, जो सकारात्मक कर्निग, ब्रुडज़िंस्की लक्षणों के रूप में प्रकट होता है (मेनिन्जेस की जलन, झिल्लियों के नीचे रक्तस्राव के परिणामस्वरूप प्रकट होता है)। यदि रोग के रूप हल्के हैं, तो मेनिन्जियल लक्षण कमजोर रूप से व्यक्त होते हैं (अनुपस्थित हो सकते हैं)। रोग की निम्नलिखित अभिव्यक्तियाँ हैं: एकल उल्टी, सिरदर्द, हल्का उच्च तापमान. मम्प्स मेनिनजाइटिस का अंतिम निदान स्पाइनल पंचर के परिणामों के आधार पर किया जाता है।
कुछ मामलों में, कण्ठमाला के साथ मेनिनजाइटिस को एन्सेफलाइटिस (तथाकथित मेनिंगोएन्सेफलाइटिस) के साथ जोड़ा जा सकता है। मस्तिष्क संबंधी लक्षणऐसे मामलों में वे मेनिन्जियल लक्षणों के साथ-साथ या दो या तीन दिनों के बाद होते हैं। मेनिनजाइटिस की नैदानिक अभिव्यक्तियों में शामिल हैं: बार-बार उल्टी, गंभीर सिरदर्द, प्रलाप, बिगड़ा हुआ चेतना और आक्षेप। पैथोलॉजिकल रिफ्लेक्सिस और हाइपरकिनेसिस की भी संभावना है। आमतौर पर बीमारी का कोर्स अनुकूल होता है। नैदानिक लक्षण 3-5 दिनों के बाद कम हो जाते हैं। मेनिनजाइटिस के लक्षण एक सप्ताह के बाद (अधिकतम 10 दिनों के बाद) गायब हो जाते हैं। मस्तिष्कमेरु द्रव धीरे-धीरे सामान्य हो जाता है, इसमें परिवर्तन 3-5 सप्ताह तक बना रह सकता है।
कुछ मामलों में उपचार प्रक्रिया में देरी हो सकती है (शायद ही कभी)। ऐसे मामलों में, मनोसंवेदी विकार लंबे समय तक बने रहते हैं, जो स्मृति हानि, बढ़ी हुई थकान, सिरदर्द और एरेफ्लेक्सिया (एक या अधिक सजगता की अनुपस्थिति) में प्रकट होते हैं।
कण्ठमाला संक्रमण के साथ न्यूरिटिस और पॉलीरेडिकुलोन्यूराइटिस दुर्लभ हैं। जब पैरोटिड ग्रंथि अचानक बड़ी हो जाती है, तो इससे चेहरे की तंत्रिका दब सकती है, जिससे पक्षाघात हो सकता है। इस मामले में, प्रभावित चेहरे की तंत्रिका के किनारे पर, चेहरे की मांसपेशियों का कार्य ख़राब हो जाता है: भौंहें थोड़ी नीचे हो जाती हैं, माथे की सिलवटें चिकनी हो जाती हैं (साथ ही नासोलैबियल फोल्ड), तालु संबंधी विदर बंद नहीं होता है .
कण्ठमाला संक्रमण के मामले में, श्रवण हानि के साथ कर्णावर्त तंत्रिका के घावों का वर्णन किया गया है।
कण्ठमाला विकसित हो सकती है कण्ठमाला अग्नाशयशोथ,अन्य अंगों की क्षति के साथ संयुक्त। अग्नाशयशोथ की आवृत्ति, जहाँ तक विशेष चिकित्सा साहित्य से आंकी जा सकती है, 3% से 72% तक होती है। अग्नाशयशोथ का निदान रक्त में एमाइलेज के स्तर को बढ़ाकर ही स्थापित किया जाता है।
गलसुआ के साथ, अग्नाशयशोथ, जैसा कि सही है, रोग की शुरुआत के 5-9 दिन बाद होता है। बहुत ही दुर्लभ मामलों में अग्नाशयशोथ रोग की एकमात्र अभिव्यक्ति है।
विशिष्ट मामलों में कण्ठमाला अग्नाशयशोथ की तीव्र शुरुआत होती है, जो प्रकट होता है दर्द सिंड्रोम. पेट दर्द हल्के से लेकर बहुत गंभीर तक होता है। दर्द अधिजठर क्षेत्र, बाएं हाइपोकॉन्ड्रिअम में महसूस होता है, कभी-कभी यह घेर लेता है और पीठ, दाएं हाइपोकॉन्ड्रिअम तक फैल जाता है। दर्द के अलावा, मतली और उल्टी भी अक्सर होती है, सर्दी अधिक हो जाती है और शरीर का तापमान बढ़ जाता है। पेट को थपथपाने पर दर्द और सूजन का पता चलता है।
रोग की चरम सीमा पर रक्त परीक्षण से एमाइलेज, लाइपेज और ट्रिप्सिन की बढ़ी हुई मात्रा का पता चलता है। मूत्र में डायस्टेस गतिविधि बढ़ जाती है। मल विश्लेषण अपरिवर्तित मांसपेशी फाइबर, फैटी एसिड और बाह्य कोशिकीय स्टार्च की मात्रा में उल्लेखनीय वृद्धि दर्शाता है। परिधीय रक्त में परिवर्तन सामान्य नहीं हैं।
कण्ठमाला अग्नाशयशोथ का कोर्स अनुकूल है। लक्षण शुरू होने के 10-12 दिन बाद लक्षण कम होने लगते हैं। सबसे पहले, दर्द गायब हो जाता है, फिर रोगी की भलाई में धीरे-धीरे सुधार होता है। लेकिन अग्न्याशय का कार्य रोग की शुरुआत के तीसरे या चौथे सप्ताह में ही बहाल हो जाता है।
बच्चों में कण्ठमाला का निदान:
यदि बीमारी के मामले विशिष्ट हैं, तो निदान काफी सरल है। रोग के असामान्य रूपों के साथ, कण्ठमाला संक्रमण का निदान करना अधिक कठिन होता है। इसके अलावा, निदान अधिक जटिल हो जाता है यदि पैरोटिड लार ग्रंथियां प्रक्रिया में शामिल नहीं होती हैं, या यदि किसी अंग के घावों को अलग कर दिया जाता है। बीमारी के इन रूपों के साथ, निदान में इतिहास पर बहुत प्रभाव पड़ता है - किंडरगार्टन, स्कूल या परिवार में बीमारी के मामले होंगे।
कभी-कभी कण्ठमाला संक्रमण का निदान करने के लिए इसका उपयोग नहीं किया जाता है नैदानिक विश्लेषणखून। यह आमतौर पर ल्यूकोपेनिया को दर्शाता है।
एलिसा का उपयोग करके निदान की पुष्टि करने के लिए, रक्त में टीजीएम वर्ग के विशिष्ट एंटीबॉडी का पता लगाया जाता है, जो इंगित करता है कि संक्रमण सक्रिय है। कण्ठमाला संक्रमण के साथ, आईजीएम एंटीबॉडी सभी रूपों में पाए जाते हैं, यहां तक कि संक्रमण के असामान्य या पृथक स्थानीयकरण (ऑर्काइटिस, मेनिनजाइटिस या अग्नाशयशोथ की अभिव्यक्ति) में भी। यह विशेष रूप से है महत्वपूर्णनिदानात्मक रूप से कठिन मामलों में.
बाद में, विशिष्ट आईजीजी एंटीबॉडी प्रकट होते हैं और वर्षों तक बने रहते हैं।
क्रमानुसार रोग का निदान. कण्ठमाला में लार ग्रंथियों की क्षति सेप्सिस और सीलिएक रोग में तीव्र पैरोटाइटिस से भिन्न होती है।
बच्चों में कण्ठमाला का उपचार:
बच्चों में कण्ठमाला का उपचारबीमारी के अधिकांश मामलों में यह घर पर ही ठीक हो जाता है। यदि बच्चे की बीमारी गंभीर है तो उसे अस्पताल में भर्ती कराना चाहिए। यदि बच्चों में सीरस मैनिंजाइटिस, ऑर्काइटिस या अग्नाशयशोथ विकसित हो जाए, तो उन्हें आमतौर पर अस्पताल में भर्ती कराया जाता है, जिसका वर्णन ऊपर किया गया है। कोई विशिष्ट उपचार विकसित नहीं किया गया है। रोग की तीव्र अवधि में (5-7 दिनों के लिए) बिस्तर पर आराम की आवश्यकता होती है। माना जाता है कि ऑर्काइटिस की घटनाओं में वृद्धि होती है शारीरिक गतिविधिइसलिए, 10 वर्ष से अधिक उम्र के लड़कों को बिस्तर पर ही रहने की दृढ़ता से सलाह दी जाती है।
जब नैदानिक लक्षण प्रकट होते हैं, तो रोगी को अधिक सख्त आहार निर्धारित किया जाता है, जो उपवास के दिनों (1-2 दिन) से शुरू होता है। फिर आहार का विस्तार होता है, लेकिन न्यूनतम कार्बोहाइड्रेट और वसा के साथ। आहार मुख्यतः प्रोटीन है। 10-12 दिनों के बाद, बीमार बच्चे को आहार संख्या 5 पर स्विच किया जा सकता है। गंभीर मामलों में, प्रोटियोलिसिस अवरोधकों (कॉन्ट्रिकल, गॉर्डोक्स, ट्रैसिलोल) के साथ तरल पदार्थ की अंतःशिरा ड्रिप निर्धारित की जा सकती है। दर्द से राहत के लिए एनाल्जेसिक और एंटीस्पास्मोडिक्स का उपयोग किया जाता है (उदाहरण के लिए, एनालगिन, पैपावरिन, नो-शपू)। पाचन विकारों के लिए एंजाइम की तैयारी निर्धारित की जाती है: पैनक्रिएटिन, पैन्ज़िनोर्म, फेस्टल, आदि।
ऑर्काइटिस के रोगियों के लिए अस्पताल में भर्ती होने की सलाह दी जाती है। ग्लूकोकार्टिकोस्टेरॉइड हार्मोन का उपयोग सूजन से राहत के लिए किया जाता है। दर्द से राहत के लिए, दर्दनाशक दवाएं और डिसेन्सिटाइजिंग दवाएं निर्धारित की जाती हैं। यदि सूजन महत्वपूर्ण है और अंग के पैरेन्काइमा पर दबाव को खत्म करना आवश्यक है, तो कभी-कभी वे इसका सहारा लेते हैं शल्य चिकित्सा पद्धति- ट्यूनिका अल्ब्यूजिना का विच्छेदन।
यदि डॉक्टरों को इस पर संदेह होता है, तो वे निदान के लिए इसका उपयोग करते हैं। रीढ़ की हड्डी में छेद. इसे कम करने के लिए इसका प्रयोग बेहद कम किया जाता है इंट्राक्रेनियल दबाव. लेसिक्स को निर्जलीकरण के उद्देश्य से प्रशासित किया जाता है। रोग के गंभीर मामलों में, जलसेक चिकित्सा का उपयोग किया जाता है (20% ग्लूकोज समाधान, 1.5% रीमबेरिन समाधान, बी विटामिन, पॉलीऑक्सिडोनियम)।
बच्चों में कण्ठमाला की रोकथाम:
इन्सुलेशन
कण्ठमाला से पीड़ित बच्चों को किंडरगार्टन/स्कूल से तब तक अलग रखा जाता है जब तक कि नैदानिक अभिव्यक्तियाँ गायब न हो जाएँ (अधिकतम 9 दिनों के लिए)। संपर्कों में, 10 वर्ष से कम उम्र के बच्चे, जिन्हें पहले कण्ठमाला नहीं हुई है और सक्रिय टीकाकरण नहीं मिला है, 21 दिनों (3 सप्ताह) की अवधि के लिए अलगाव के अधीन हैं। यदि किसी बीमार व्यक्ति के संपर्क की तारीख सटीक रूप से ज्ञात है, तो बच्चों को ऊष्मायन अवधि के 11वें से 21वें दिन तक अलग कर दिया जाता है। संक्रमण के स्रोत पर अंतिम कीटाणुशोधन नहीं किया जाता है, लेकिन जिस कमरे में रोगी रह रहा था उसे हवादार किया जाना चाहिए और कीटाणुनाशक का उपयोग करके गीली सफाई की जानी चाहिए। इससे संक्रमण को नष्ट करने में मदद मिलेगी.
जिन बच्चों का कण्ठमाला से पीड़ित व्यक्ति के संपर्क में आया है, उनकी निगरानी की जाती है (जांच और तापमान माप का संकेत दिया जाता है)।
सक्रिय टीकाकरण को रोकथाम का एक विश्वसनीय तरीका माना जाता है। एक जीवित क्षीण कण्ठमाला टीका का उपयोग किया जाता है।
हमारे देश में कण्ठमाला, खसरा और रूबेला (प्रायरिक्स और एमएमआर) के खिलाफ संयुक्त टीके का उपयोग किया जाता है। 1 वर्ष की आयु के बच्चों के लिए टीकाकरण अनिवार्य है, जब तक कि बच्चे को कण्ठमाला न हो। 6 वर्ष की आयु तक पहुंचने पर पुन: टीकाकरण किया जाता है। यदि महामारी संबंधी संकेत हैं, तो किशोरों और वयस्कों को टीका लगाया जाता है। वैक्सीन का 0.5 मिलीलीटर कंधे के ब्लेड के नीचे या अंदर त्वचा के नीचे एक बार लगाया जाता है बाहरी सतहकंधा
टीकाकरण और पुनः टीकाकरण के बाद, स्थायी (कुछ मामलों में, आजीवन) प्रतिरक्षा बनती है। टीका थोड़ा प्रतिक्रियाशील है। कण्ठमाला के टीके के प्रशासन के लिए कोई प्रत्यक्ष मतभेद नहीं हैं।
बच्चों में मम्प्स होने पर आपको किन डॉक्टरों से संपर्क करना चाहिए:
संक्रामक रोग विशेषज्ञ
क्या आपको कुछ परेशान कर रहा हैं? क्या आप बच्चों में कण्ठमाला, इसके कारणों, लक्षणों, उपचार और रोकथाम के तरीकों, रोग के पाठ्यक्रम और इसके बाद आहार के बारे में अधिक विस्तृत जानकारी जानना चाहते हैं? या क्या आपको निरीक्षण की आवश्यकता है? तुम कर सकते हो डॉक्टर से अपॉइंटमेंट लें– क्लिनिक यूरोप्रयोगशालासदैव आपकी सेवा में! सर्वश्रेष्ठ डॉक्टर आपकी जांच करेंगे और आपका अध्ययन करेंगे बाहरी संकेतऔर लक्षणों के आधार पर रोग की पहचान करने, आपको सलाह देने और आवश्यक सहायता प्रदान करने तथा निदान करने में आपकी सहायता करेगा। आप भी कर सकते हैं घर पर डॉक्टर को बुलाओ. क्लिनिक यूरोप्रयोगशालाआपके लिए चौबीसों घंटे खुला रहेगा।
क्लिनिक से कैसे संपर्क करें:
कीव में हमारे क्लिनिक का फ़ोन नंबर: (+38 044) 206-20-00 (मल्टी-चैनल)। क्लिनिक सचिव आपके लिए डॉक्टर से मिलने के लिए एक सुविधाजनक दिन और समय का चयन करेगा। हमारे निर्देशांक और दिशाएं इंगित की गई हैं। इस पर क्लिनिक की सभी सेवाओं के बारे में अधिक विस्तार से देखें।
(+38 044) 206-20-00
![]()
यदि आपने पहले कोई शोध किया है, परामर्श के लिए उनके परिणामों को डॉक्टर के पास ले जाना सुनिश्चित करें।यदि अध्ययन नहीं किया गया है, तो हम अपने क्लिनिक में या अन्य क्लिनिकों में अपने सहयोगियों के साथ सभी आवश्यक कार्य करेंगे।
आप? अपने समग्र स्वास्थ्य के प्रति बहुत सावधान रहना आवश्यक है। लोग पर्याप्त ध्यान नहीं देते रोगों के लक्षणऔर यह नहीं जानते कि ये बीमारियाँ जीवन के लिए खतरा हो सकती हैं। ऐसी कई बीमारियाँ हैं जो पहले तो हमारे शरीर में प्रकट नहीं होती हैं, लेकिन अंत में पता चलता है कि, दुर्भाग्य से, उनका इलाज करने में बहुत देर हो चुकी है। प्रत्येक बीमारी के अपने विशिष्ट लक्षण, विशिष्ट बाहरी अभिव्यक्तियाँ होती हैं - तथाकथित रोग के लक्षण. सामान्य तौर पर बीमारियों के निदान में लक्षणों की पहचान करना पहला कदम है। ऐसा करने के लिए, आपको बस इसे साल में कई बार करना होगा। डॉक्टर से जांच कराई जाएन केवल रोकने के लिए भयानक रोग, लेकिन समर्थन भी स्वस्थ मनशरीर और समग्र रूप से जीव में।
यदि आप डॉक्टर से कोई प्रश्न पूछना चाहते हैं, तो ऑनलाइन परामर्श अनुभाग का उपयोग करें, शायद आपको वहां अपने प्रश्नों के उत्तर मिलेंगे और पढ़ेंगे स्वयं की देखभाल युक्तियाँ. यदि आप क्लीनिकों और डॉक्टरों के बारे में समीक्षाओं में रुचि रखते हैं, तो अनुभाग में अपनी आवश्यक जानकारी प्राप्त करने का प्रयास करें। मेडिकल पोर्टल पर भी पंजीकरण कराएं यूरोप्रयोगशालासाइट पर नवीनतम समाचारों और सूचना अपडेट से अवगत रहने के लिए, जो स्वचालित रूप से आपको ईमेल द्वारा भेजा जाएगा।
बच्चों के रोग (बाल रोग) समूह से अन्य बीमारियाँ:
| बच्चों में बैसिलस सेरेस |
| बच्चों में एडेनोवायरस संक्रमण |
| पोषण संबंधी अपच |
| बच्चों में एलर्जिक डायथेसिस |
| बच्चों में एलर्जी संबंधी नेत्रश्लेष्मलाशोथ |
| बच्चों में एलर्जिक राइनाइटिस |
| बच्चों में गले में खराश |
| इंटरएट्रियल सेप्टम का धमनीविस्फार |
| बच्चों में धमनीविस्फार |
| बच्चों में एनीमिया |
| बच्चों में अतालता |
| बच्चों में धमनी उच्च रक्तचाप |
| बच्चों में एस्कारियासिस |
| नवजात शिशुओं का श्वासावरोध |
| बच्चों में एटोपिक जिल्द की सूजन |
| बच्चों में ऑटिज़्म |
| बच्चों में रेबीज |
| बच्चों में ब्लेफेराइटिस |
| बच्चों में हार्ट ब्लॉक |
| बच्चों में पार्श्व गर्दन की पुटी |
| मार्फ़न रोग (सिंड्रोम) |
| बच्चों में हिर्शस्प्रुंग रोग |
| बच्चों में लाइम रोग (टिक-जनित बोरेलिओसिस)। |
| बच्चों में लीजियोनिएरेस रोग |
| बच्चों में मेनियार्स रोग |
| बच्चों में बोटुलिज़्म |
| बच्चों में ब्रोन्कियल अस्थमा |
| ब्रोंकोपुलमोनरी डिसप्लेसिया |
| बच्चों में ब्रुसेलोसिस |
| बच्चों में टाइफाइड बुखार |
| बच्चों में वसंत ऋतु में होने वाला नजला |
| बच्चों में चिकन पॉक्स |
| बच्चों में वायरल नेत्रश्लेष्मलाशोथ |
| बच्चों में टेम्पोरल लोब मिर्गी |
| बच्चों में आंत का लीशमैनियासिस |
| बच्चों में एचआईवी संक्रमण |
| इंट्राक्रानियल जन्म चोट |
| एक बच्चे में आंत्र सूजन |
| बच्चों में जन्मजात हृदय दोष (सीएचडी)। |
| नवजात शिशु का रक्तस्रावी रोग |
| बच्चों में रीनल सिंड्रोम (एचएफआरएस) के साथ रक्तस्रावी बुखार |
| बच्चों में रक्तस्रावी वाहिकाशोथ |
| बच्चों में हीमोफीलिया |
| बच्चों में हीमोफिलस इन्फ्लुएंजा संक्रमण |
| बच्चों में सामान्यीकृत सीखने की अक्षमताएँ |
| बच्चों में सामान्यीकृत चिंता विकार |
| एक बच्चे में भौगोलिक भाषा |
| बच्चों में हेपेटाइटिस जी |
| बच्चों में हेपेटाइटिस ए |
| बच्चों में हेपेटाइटिस बी |
| बच्चों में हेपेटाइटिस डी |
| बच्चों में हेपेटाइटिस ई |
| बच्चों में हेपेटाइटिस सी |
| बच्चों में हरपीज |
| नवजात शिशुओं में दाद |
| बच्चों में हाइड्रोसेफेलिक सिंड्रोम |
| बच्चों में अतिसक्रियता |
| बच्चों में हाइपरविटामिनोसिस |
| बच्चों में अत्यधिक उत्तेजना |
| बच्चों में हाइपोविटामिनोसिस |
| भ्रूण हाइपोक्सिया |
| बच्चों में हाइपोटेंशन |
| एक बच्चे में हाइपोट्रॉफी |
| बच्चों में हिस्टियोसाइटोसिस |
| बच्चों में ग्लूकोमा |
| बहरापन (बहरा-मूक) |
| बच्चों में गोनोब्लेनोरिया |
| बच्चों में फ्लू |
| बच्चों में डैक्रियोएडेनाइटिस |
| बच्चों में डेक्रियोसिस्टाइटिस |
| बच्चों में अवसाद |
| बच्चों में पेचिश (शिगेलोसिस)। |
| बच्चों में डिस्बैक्टीरियोसिस |
| बच्चों में डिसमेटाबोलिक नेफ्रोपैथी |
| बच्चों में डिप्थीरिया |
| बच्चों में सौम्य लिम्फोरेटिकुलोसिस |
| एक बच्चे में आयरन की कमी से होने वाला एनीमिया |
| बच्चों में पीला बुखार |
| बच्चों में पश्चकपाल मिर्गी |
| बच्चों में सीने में जलन (जीईआरडी)। |
| बच्चों में रोग प्रतिरोधक क्षमता की कमी |
| बच्चों में इम्पेटिगो |
| सोख लेना |
| बच्चों में संक्रामक मोनोन्यूक्लिओसिस |
| बच्चों में नाक पट का विचलन |
| बच्चों में इस्कीमिक न्यूरोपैथी |
| बच्चों में कैम्पिलोबैक्टीरियोसिस |
| बच्चों में कैनालिकुलिटिस |
| बच्चों में कैंडिडिआसिस (थ्रश)। |
| बच्चों में कैरोटिड-कैवर्नस एनास्टोमोसिस |
| बच्चों में केराटाइटिस |
| बच्चों में क्लेबसिएला |
| बच्चों में टिक-जनित टाइफस |
| बच्चों में टिक-जनित एन्सेफलाइटिस |
| बच्चों में क्लोस्ट्रीडिया |
| बच्चों में महाधमनी का संकुचन |
| बच्चों में त्वचीय लीशमैनियासिस |
| बच्चों में काली खांसी |
| बच्चों में कॉक्ससेकी और ईसीएचओ संक्रमण |
| बच्चों में नेत्रश्लेष्मलाशोथ |
| बच्चों में कोरोना वायरस का संक्रमण |
| बच्चों में खसरा |
| क्लबहैंड |
| क्रानियोसिनेस्टोसिस |
| बच्चों में पित्ती |
| बच्चों में रूबेला |
| बच्चों में क्रिप्टोर्चिडिज़म |
| एक बच्चे में क्रुप |
| बच्चों में लोबार निमोनिया |
| बच्चों में क्रीमियन रक्तस्रावी बुखार (सीएचएफ)। |
| बच्चों में क्यू बुखार |
| बच्चों में भूलभुलैया |
| बच्चों में लैक्टेज की कमी |
| स्वरयंत्रशोथ (तीव्र) |
| नवजात शिशुओं का फुफ्फुसीय उच्च रक्तचाप |
| बच्चों में ल्यूकेमिया |
| बच्चों में दवा से एलर्जी |
| बच्चों में लेप्टोस्पायरोसिस |
| बच्चों में सुस्त एन्सेफलाइटिस |
| बच्चों में लिम्फोग्रानुलोमैटोसिस |
| बच्चों में लिंफोमा |
| बच्चों में लिस्टेरियोसिस |
| बच्चों में इबोला बुखार |
| बच्चों में ललाट मिर्गी |
| बच्चों में कुअवशोषण |
| बच्चों में मलेरिया |
| बच्चों में मंगल |
| बच्चों में मास्टोइडाइटिस |
| बच्चों में मेनिनजाइटिस |
| बच्चों में मेनिंगोकोकल संक्रमण |
| बच्चों में मेनिंगोकोकल मेनिनजाइटिस |
| बच्चों और किशोरों में मेटाबोलिक सिंड्रोम |
| बच्चों में मायस्थेनिया |
| बच्चों में माइग्रेन |
| बच्चों में माइकोप्लाज्मोसिस |
| बच्चों में मायोकार्डियल डिस्ट्रोफी |
| बच्चों में मायोकार्डिटिस |
| प्रारंभिक बचपन की मायोक्लोनिक मिर्गी |
| मित्राल प्रकार का रोग |
| बच्चों में यूरोलिथियासिस (यूसीडी)। |
| बच्चों में सिस्टिक फाइब्रोसिस |
| बच्चों में ओटिटिस एक्सटर्ना |
| बच्चों में वाणी विकार |
| बच्चों में न्यूरोसिस |
| माइट्रल वाल्व अपर्याप्तता |
| अपूर्ण आंत्र घुमाव |
| बच्चों में सेंसोरिनुरल श्रवण हानि |
| बच्चों में न्यूरोफाइब्रोमैटोसिस |
| बच्चों में डायबिटीज इन्सिपिडस |
| बच्चों में नेफ्रोटिक सिन्ड्रोम |
| बच्चों में नाक से खून आना |
| बच्चों में जुनूनी-बाध्यकारी विकार |
| बच्चों में प्रतिरोधी ब्रोंकाइटिस |
| बच्चों में मोटापा |
| बच्चों में ओम्स्क रक्तस्रावी बुखार (ओएचएफ)। |
| बच्चों में ओपिसथोरकियासिस |
| बच्चों में हर्पीस ज़ोस्टर |
| बच्चों में ब्रेन ट्यूमर |
| बच्चों में रीढ़ की हड्डी और रीढ़ की हड्डी के ट्यूमर |
| कान का ट्यूमर |
| बच्चों में सिटाकोसिस |
| बच्चों में चेचक रिकेट्सियोसिस |
| बच्चों में तीव्र गुर्दे की विफलता |
| बच्चों में पिनवर्म |
| तीव्र साइनस |
| बच्चों में तीव्र हर्पेटिक स्टामाटाइटिस |
| बच्चों में तीव्र अग्नाशयशोथ |
| बच्चों में तीव्र पायलोनेफ्राइटिस |
| बच्चों में क्विंके की सूजन |
| बच्चों में ओटिटिस मीडिया (क्रोनिक) |
| बच्चों में ओटोमाइकोसिस |
| बच्चों में ओटोस्क्लेरोसिस |
| बच्चों में फोकल निमोनिया |
| बच्चों में पैराइन्फ्लुएंजा |
| बच्चों में पैराहूपिंग खांसी |
| बच्चों में पैराट्रॉफी |
| बच्चों में कंपकंपी क्षिप्रहृदयता |
| बच्चों में पेरीकार्डिटिस |
| बच्चों में पाइलोरिक स्टेनोसिस |
| बच्चे को भोजन से एलर्जी |
| बच्चों में फुफ्फुसावरण |
| बच्चों में न्यूमोकोकल संक्रमण |
| बच्चों में निमोनिया |
| बच्चों में न्यूमोथोरैक्स |
| बच्चों में कॉर्नियल क्षति |
| अंतर्गर्भाशयी दबाव में वृद्धि |
| एक बच्चे में उच्च रक्तचाप |
| बच्चों में पोलियोमाइलाइटिस |
| नाक जंतु |